Generalitate
Regurgitația mitrală (sau regurgitația mitrală) este închiderea incompletă a orificiului atrioventricular stâng, unde se află valva mitrală (sau mitrală); acest lucru se produce în timpul fazei sistolei ventriculare, adică în momentul contracției ventriculilor inimii; în condiții similare, găsind orificiul neînchis complet din cauza incontinenței valvulare, sângele revine parțial, trecând din ventriculul stâng în atriul stâng: aceasta este așa-numita regurgitare mitrală.
Cauzele insuficienței mitrale sunt numeroase și pot provoca leziuni la una sau mai multe componente ale valvei mitrale. Simptomele, deși mai puțin evidente, sunt foarte asemănătoare cu cele ale stenozei mitrale: dispnee, fibrilație atrială și slăbiciune, pentru a numi doar câteva.
Diferite metode instrumentale sunt utilizate pentru a diagnostica insuficiența mitrală: electrocardiografia, ecocardiografia, radiografia toracică și cateterismul cardiac au fiecare avantaje diferite în evaluarea gradului de boală cardiacă. Tratamentul depinde de severitatea insuficienței mitrale: dacă situația este critică, este necesară o intervenție chirurgicală.
Ce este insuficiența mitrală
Anatomie patologică și fiziopatologie
Regurgitația mitrală, numită și regurgitația mitrală, constă în închiderea incompletă a orificiului atrioventricular stâng, prezidat de valva mitrală (sau mitrală).
În condiții normale, în timpul sistolei ventriculare (atunci când ventriculul se contractă), valva mitrală închide ermetic pasajul dintre atriu și ventricul; în consecință fluxul sanguin ia o singură direcție, spre aorta.
În prezența insuficienței mitrale, evenimentul patologic apare tocmai în faza sistolei ventriculare: când ventriculul se contractă, o porțiune de sânge, în loc să pătrundă în aortă, se întoarce și urcă spre atriul stâng deasupra. Din acest motiv, mitrală regurgitația se mai numește regurgitație mitrală.
Înainte de a examina cum arată o valvă mitrală și cum funcționează în caz de insuficiență mitrală (analizând anatomia patologică și respectiv fiziopatologia acesteia), este util să menționăm câteva caracteristici fundamentale ale valvei:
- Inelul supapei.Structura circumferențială a țesutului conjunctiv care delimitează orificiul supapei.
- Orificiul supapei măsoară 30 mm în diametru și are o suprafață de 4 cm2.
- Două clape, față și spate. Din acest motiv, se spune că valva mitrală este bicuspidă. Ambele clapete intră în inelul supapei și se îndreaptă spre cavitatea ventriculară. Clapeta anterioară este orientată spre orificiul aortic; clapeta posterioară, pe de altă parte, este orientată către peretele ventriculului stâng. Clapetele sunt compuse din țesut conjunctiv, bogat în fibre elastice și colagen. Pentru a facilita închiderea orificiului, marginile lambourilor au structuri anatomice particulare, numite comisuri. Nu există controale directe, de tip nervos sau muscular, pe lambouri. De asemenea, nu există vascularizație.
- Mușchii papilari. Există două dintre ele și sunt extensii ale mușchilor ventriculari. Acestea sunt furnizate de arterele coronare și oferă stabilitate cordoanelor tendinoase.
-
Cordoanele tendinoase. Acestea servesc la unirea clapelor supapei cu mușchii papilari. Deoarece tijele unei umbrele îl împiedică să se întoarcă spre vânt puternic, cordoanele tendinoase împiedică împingerea valvei în atriu în timpul sistolei ventriculare.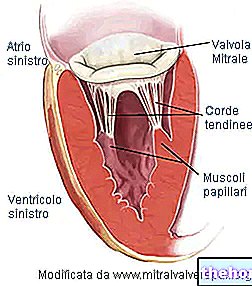
În prezența „insuficienței mitrale, pe baza cauzei declanșatoare, se creează leziuni la una sau mai multe dintre aceste componente ale valvei. Pe baza efectelor induse de fiecare cauză, se disting două tipuri de insuficiență mitrală, fiecare din care grupează diferite comportamente fiziopatologice. Prin urmare, avem:
- Insuficiență mitrală acută.
- Insuficiență mitrală cronică.
Diferența dintre forma acută și cea cronică depinde, în primul rând, de rapiditatea cu care se stabilește boala cardiacă. Cu toate acestea, înainte de aprofundarea acestui punct, este necesar să se clarifice unele aspecte fiziopatologice comune ambelor forme.
În cazul insuficienței mitrale, atât atriul stâng, cât și ventriculul stâng afectează adaptarea patologică a fluxului sanguin. În condiții normale, în timpul sistolei ventriculare, închiderea ermetică a mitralei asigură fluxul sanguin unidirecțional către aortă. Cu toate acestea, în prezența „insuficienței mitrale, ventriculul stâng pompează sângele în două direcții: aorta (direcția corectă) și atriul stâng (direcția greșită datorită„ incontinenței valvulare). Prin urmare, cantitatea de sânge care ajunge la țesuturi este redusă și fluxul său variază în funcție de mărimea orificiului: cu cât este mai puțin eficientă închiderea mitrală, cu atât este mai mare cantitatea de sânge care revine în atriu (fracțiunea regurgitată) și cu atât este mai mică debitul cardiac. Atriul stâng se dilată, de asemenea, în consecință, pentru a se potrivi cantităților mai mari de sânge.
În timpul diastolei, adică în faza de relaxare a ventriculilor și a atriilor, sângele regurgitat (în atriu) revine în ventricul, deoarece valva mitrală se deschide în această fază.
Această ultimă mișcare anormală a sângelui și regurgitația anterioară au efecte asupra gradientului de presiune atrioventriculară. Prin gradient se înțelege o variație, în acest caz de presiune. De fapt, în prezența unei stenoze mitrale relația de presiune, existentă între cele două compartimente. , modificări față de normalul. Modificările presiunii se datorează cantității de sânge regurgitat, care, oprindu-se mai întâi în atriu și apoi în ventricul, se adaugă la cea provenită din circulația normală. Acest lucru se întâmplă în momente greșite și totul are ca rezultat o creștere a presiunii ventriculare. În acest caz, vorbim de decompensare ventriculară stângă.
Dacă cauza insuficienței mitrale determină încet acest scenariu descris, ventriculul stâng reușește să se adapteze la modificări (formă cronică): devine hipertrofic, astfel încât să țină sub control creșterea presiunii din interiorul acestuia. pereții, în momentul contracției, contrabalansează tensiunea considerabilă cauzată de presiunea ridicată și cota regurgitată rămâne stabilă. Cu toate acestea, această situație creează o deteriorare lentă a pereților ventriculari, destinată să conducă la o scădere a debitului cardiac.
Dacă cauza insuficienței mitrale, pe de altă parte, dezvoltă rapid mecanismele fiziopatologice descrise mai sus, ventriculul stâng nu are suficient timp pentru a se adapta schimbării și nu devine hipertrofic (formă acută). Pereții ventriculului sunt, prin urmare, incapabili să reziste tensiunii cauzate de presiunea ridicată și gradul de regurgitare a sângelui crește progresiv. Acest lucru determină o creștere continuă a presiunii în interiorul atriului stâng, astfel încât să afecteze vasele și districtele situate în amonte, venele pulmonare și plămânii, cu posibila dezvoltare a edemului.
Cauze
Cauzele insuficienței mitrale sunt numeroase. Fiecare dintre ele provoacă leziuni ale unuia sau mai multor elemente structurale care alcătuiesc valva mitrală; uneori, se poate întâmpla ca două cauze diferite, atunci când sunt adunate împreună, să ducă la o leziune a unei singure componente a valvei.
În cazul insuficienței mitrale acute:
Modificări ale inelului mitral
Modificări ale pliantelor supapei
Ruptura cordoanelor tendinoase
Alterări ale mușchilor papilari
Infecție endocardită; trauma; boală reumatică acută; idiopatic; degenerescenta mixomatozei (colagenopatie); boală coronariană; defectarea protezei valvulare.
În cazul insuficienței mitrale cronice:
Modificări ale inelului mitral
Modificări ale pliantelor supapei
Ruptura cordoanelor tendinoase
Alterări ale mușchilor papilari
Inflamator; boală cardiacă reumatică; calcifiere; degenerescenta mixomatozei (colagenopatie); endocardită infecțioasă; ischemie cardiacă; Sindromul Marfan (congenital); fisura valvei (congenitale); prolapsul valvei mitrale (congenital); conectați.
Prin urmare, cele două forme de insuficiență mitrală împărtășesc doar câteva cauze.
Simptome și semne
Principala simptomatologie a insuficienței mitrale, deși mai puțin evidentă, are numeroase asemănări cu cea care caracterizează stenoza mitrală.
- Dispnee de la efort.
- Bătăile inimii (palpitație).
- Infecție respiratorie.
- Astenie.
- Durere toracică, cauzată de angina pectorală.
- Edem pulmonar.
Dispneea de efort este dificultăți de respirație. În cazul specific, acesta apare din scăderea debitului cardiac al ventriculului stâng, datorită cantității de sânge regurgitat spre atrium. Prin urmare, răspunsul corpului constă în creșterea numărului de acte respiratorii, pentru a contrabalansa aportul redus de oxigen datorită volumului insuficient al aruncării.
Edemul pulmonar este un simptom tipic al insuficienței mitrale acute. Debutul rapid al bolilor de inimă nu permite ventriculului să limiteze efectele induse de creșterea presiunii ventriculare. Spre deosebire de ceea ce se întâmplă în formele de insuficiență cronică, ventriculul stâng, de fapt, nu are timp să devină hipertrofic. În consecință, altitudinea de sânge regurgitat crește progresiv, ceea ce duce la o creștere a presiunii, nu numai în atriul stâng, ci și în vasele și raioanele situate în amonte, adică venele și plămânii pulmonari. Presiunea pulmonară crescută (hipertensiunea pulmonară) determină o compresie a căilor respiratorii și, în cele mai grave cazuri, scurgerea de lichide din vase în alveole. Această ultimă afecțiune este preludiul edemului pulmonar: în aceste condiții, schimbul de oxigen - dioxidul de carbon dintre alveole și sânge este compromis.
Bătăile inimii, cunoscute și sub denumirea de palpitație, sunt cel mai frecvent simptom al insuficienței mitrale. Acesta constă într-o creștere a intensității și frecvenței bătăilor inimii. În acest caz specific, bătăile inimii pot rezulta din fibrilația atrială
Fibrilația atrială este o „aritmie cardiacă, adică”, o modificare a ritmului normal al inimii. Se datorează unei tulburări a impulsului nervos care vine de la nodul sinoatrial. Rezultă contracții atriale fragmentare și ineficiente hemodinamic (adică ceea ce privește fluxul sanguin).
În cazul insuficienței mitrale, insuficiența sângelui din atriu modifică volumul de sânge împins în aortă de contracția ventriculară. Având în vedere acest lucru, cerințele de oxigen ale corpului nu mai sunt satisfăcute. Confruntat cu această situație, individul, afectat de fibrilație atrială, crește respirația, palpitațiile, neregularitățile pulsului și, în unele cazuri, leșinul din cauza lipsei de aer. Imaginea poate degenera în continuare: o regurgitație în continuă creștere și acumularea de sânge în sistemele vasculare din amonte de atriul stâng, dacă este asociată cu o coagulare afectată, dă naștere formării trombului (mase solide, nemotive compuse din trombocite) în interiorul vaselor. Cheagurile de sânge se pot descompune și elibera particule, numite emboli, care, călătorind prin sistemul vascular, pot ajunge la creier sau inimă. În aceste locații, ele devin un obstacol în calea circulației normale și a oxigenării țesuturilor cerebrale sau cardiace, provocând așa-numitul accident vascular cerebral ischemic (cerebral sau cardiac). În cazul inimii, este denumită și atac de cord.
Spre deosebire de ceea ce se întâmplă pentru stenoza mitrală, embolii datorate insuficienței mitrale sunt mai rare.
Infecțiile respiratorii sau toracice se datorează edemului pulmonar.
Durerea toracică datorată anginei pectorale este un eveniment rar. Angina pectorală se datorează hipertrofiei ventriculare stângi, adică a ventriculului stâng. De fapt, miocardul hipertrofic are nevoie de mai mult oxigen, dar această cerere nu este susținută în mod adecvat de implantul coronarian, deci nu este consecința unei obstrucții a vaselor coronare, ci a unui dezechilibru între consum și furnizarea de oxigen către țesuturi.
Semnul clinic caracteristic al unei "insuficiențe mitrale este suflul sistolic. Acesta provine din regurgitarea sângelui, prin valva semi-deschisă, în timpul contracției sistolice ventriculare.
Diagnostic
Regurgitația mitrală poate fi detectată prin următoarele teste de diagnostic:
- Stetoscopie.
- Electrocardiograma (ECG).
- Ecocardiografie.
- Raze x la piept.
- Cateterism cardiac.
Stetoscopie. Detectarea unui suflat sistolic este cel mai util indiciu pentru diagnosticarea insuficienței valvei mitrale. Murmurul este produs atunci când regurgitarea sângelui trece din ventriculul stâng în atriul stâng. Se simte în faza sistolică, deoarece în acest moment valva mitrală nu este închisă cum ar trebui. Un murmur puternic indică „insuficiență moderată, dar nu neapărat puternică. De fapt, un murmur slab este perceput atât la indivizii cu insuficiență mitrală ușoară, cât și la subiecții cu insuficiență severă (adică severă). Această din urmă„ situație este consecința de o degenerare progresivă a ventriculului stâng. Zona de detectare se află în al 5-lea spațiu intercostal, adică cel care coincide cu poziția valvei mitrale.
ECG. Prin măsurarea activității electrice a unei inimi cu insuficiență mitrală, ECG arată:
- Hipertrofia ventriculului stâng.
- Supraîncărcarea atriului stâng.
- Fibrilatie atriala.
- Ischemie cardiacă.
Diagnosticul prin ECG oferă o idee despre gradul de severitate al insuficienței mitrale: dacă rezultatul este comparabil cu cel al unui individ sănătos, înseamnă că nu este o formă severă; invers, examinarea arată neregulile menționate anterior.
Ecocardiografie. Folosind emisia cu ultrasunete, acest instrument de diagnostic prezintă, într-un mod neinvaziv, elementele fundamentale ale inimii: atriile, ventriculele, valvele și structurile înconjurătoare. Din ecocardiografie, medicul poate detecta:
- Comportament anormal al clapelor, datorat rănirii cordoanelor tendonului supapei.
- Anomalii ale ventriculului stâng, în timpul fazelor sistolei și diastolei.
- Creșterea dimensiunii atriului stâng (atriului dilatat).
- Debitul maxim și fluxul sistolic turbulent de regurgitare, utilizând tehnici Doppler continue și respectiv pulsate. De la prima măsurare, se poate obține gradientul de presiune între atriul stâng și ventriculul stâng; din a doua, întinderea regurgitării.
Raze x la piept. Este util pentru observarea situației din plămâni, verificarea prezenței sau nu a edemului. În plus, vă permite să vedeți modificările patologice tipice:
- Atriul stâng dilatat de regurgitarea sângelui.
- Ventriculul stâng hipertrofic.
- Calcificarea, determinată de cauze particulare, a valvei sau a inelului.
Cateterism cardiac. Este o tehnică hemodinamică invazivă. Un cateter este introdus în sistemul vascular și adus la inimă. În interiorul cavităților vasculare și cardiace, acționează ca o sondă de investigare. Scopul acestei examinări este următorul:
- Confirmați diagnosticul clinic.
- Evaluarea cantitativă a modificărilor hemodinamice, adică a fluxului sanguin în vasele și cavitățile cardiace. În special, starea pulmonară este explorată.
- Definiți cu încredere dacă se poate efectua o intervenție chirurgicală.
- Evaluați prezența posibilă a altor disfuncții valvulare.
Terapie
Abordarea terapeutică variază în funcție de severitatea insuficienței mitrale. Formele ușoare, asimptomatice necesită măsuri preventive pentru a evita infecțiile bacteriene, cum ar fi endocardita, care afectează cavitățile cardiace.
Prima apariție a simptomelor și a formelor moderate / severe necesită o atenție sporită, prin terapia medicamentoasă și, eventual, prin intervenții chirurgicale.
Cele mai utilizate medicamente, în cazurile simptomatice de insuficiență mitrală, sunt:
- Inhibitori ai ECA. Sunt inhibitori ai sistemului enzimatic care convertește angiotensina. Sunt medicamente hipotensive, care reduc presiunea crescută în interiorul cavităților atrioventriculare stângi și a sistemelor vasculare care locuiesc în amonte.
- Diuretice. De asemenea, sunt hipotensivi.
- Vasodilatatoare. Exemplu: nitroprusid.
- Digital. Se folosește pentru fibrilația atrială.
Chirurgia devine esențială în unele situații critice: atunci când pacientul are o formă severă de insuficiență mitrală cronică sau când este afectat de o formă acută.
Există două posibile operații chirurgicale:
- Înlocuirea supapei cu o proteză. Este cea mai utilizată intervenție pentru valvele acelor indivizi, nu tineri, cu anomalii anatomice grave. Se efectuează o toracotomie și pacientul este plasat în circulația extracorporală (CEC). Circulația extracorporală este implementată printr-un dispozitiv biomedical care constă în crearea o cale cardio-pulmonară care o înlocuiește pe cea naturală. În acest fel, pacientului i se garantează o circulație sanguină artificială și temporară, care permite chirurgilor să întrerupă fluxul de sânge în inimă, redirecționându-l pe o altă cale la fel de eficientă; în același timp, permite funcționarea liberă a aparatului de supapă. Protezele pot fi mecanice sau biologice. Protezele mecanice necesită, în paralel, o terapie medicamentoasă anticoagulantă. Implanturile biologice durează 10-15 ani.
- Repararea valvei mitrale. Este o abordare indicată pentru insuficiențele mitrale datorate modificărilor structurilor valvei: inel, cuspizi, cordoane tendinoase și mușchi papilari. Chirurgul acționează diferit, în funcție de locul în care se află leziunea valvulară. Din nou, pacienții sunt plasați în circulația extracorporală. Este o tehnică avantajoasă, deoarece protezele au dezavantaje: așa cum am văzut, cele biologice trebuie înlocuite după aproximativ 10-15 ani, în timp ce cele mecanice necesită administrarea continuă, în paralel, a anticoagulanților. Este o metodă care nu este potrivită pentru formele reumatice de insuficiență mitrală: acestea sunt însă rare.