Pleoapele sunt pliuri musculare-cutanate, subțiri și mobile, capabile să acopere complet partea anterioară a globului ocular.
La fel ca alte formațiuni accesorii ale ochiului, pleoapele îndeplinesc funcții de protecție de la agenți externi și contribuie la susținerea bulbară.
Aspect și structură
Pleoapele sunt formațiuni accesorii ale ochiului: plasate în fața globului ocular, reprezintă continuarea pielii. Pleoapa superioară se învecinează în partea superioară cu linia sprâncenelor și este mai dezvoltată, largă și mobilă decât cea inferioară; conține partea anterioară a mușchiului levator.

Anatomia pleoapelor. Modificat de pe site: http://www.anatomyatlases.org/firstaid/Eye.shtml
Echipat intern cu un schelet fibro-muscular (tars palpebral), fiecare dintre aceste structuri are două fețe: o cutanată anterioară și una posterioară acoperită de conjunctiva pleoapei. Marginile libere ale pleoapelor superioare și inferioare sunt separate printr-o deschidere transversală numită margine palpebrală (sau fisură); totuși, acestea se unesc la capete, în cantusul medial (lacrimal) și lateral (ciliar). lățime cu ochiurile.
În porțiunea laterală a marginii libere, pleoapele sunt prevăzute cu gene, glande sebacee și sudoripare. La colțul medial al marginii libere, pe de altă parte, pleoapele prezintă un relief, papila lacrimală, unde este prezentă intrarea în canalul nazolacrimal.
Mai mult, la nivelul cantusului medial, este evident un relief roz, carunculul lacrimal, unde se întâlnesc conjunctiva și epiderma. Carunculul lacrimal conține glande care procesează o secreție densă care contribuie la substanța care poate fi găsită, uneori congelată. , la trezire dimineața.
Suprafața exterioară vizibilă a pleoapelor este căptușită cu un strat subțire de epiteliu de pavaj compus. Sub stratul subcutanat, pleoapele sunt susținute și întărite de lamine conjunctive largi, denumite în mod colectiv placa tarsiană.
Suprafața interioară a pleoapelor este căptușită de conjunctivă, o membrană mucoasă căptușită cu epiteliu de pavaj compus specializat. Celulele calicice ale epiteliului contribuie, împreună cu glandele accesorii, la producerea unui fluid lubrifiant, care este dispus pe suprafața globului ocular, menținându-l umed și curat.Acest lucru evită fricțiunea cu conjunctiva oculară (sau bulbară). care acoperă suprafața anterioară a ochiului. Sub piele, pleoapele au un strat muscular și unul fibro-cartilaginos.
Genele, glandele sebacee și sudoripare
Marginea pleoapelor are două-trei rânduri de fire puternice și curbate (genele), mai lungi și mai numeroase la nivelul pleoapei superioare decât cea inferioară.
Ciliile sunt controlate de un plex al rădăcinii părului, prin care deplasarea lor inițiază un reflex intermitent. Această mișcare ajută la prevenirea particulelor străine de a ajunge la suprafața oculară.
Fiecare folicul genelor are o glandă Zeis, care produce sebum. În aceeași zonă, lângă baza genelor, există unele glande sudoripare modificate, numite glandele lui Moll.
De-a lungul marginii interioare, la apariția genelor, totuși, glandele meibomiene (sau glandele tarsiene) secretă o substanță bogată în lipide care împiedică pleoapele să se închidă una împotriva celeilalte. Această organizare afectează marginea pleoapelor, cu excepția porțiunii mediale. (care reprezintă aproximativ optulea internă a fisurii), care prezintă punctele lacrimale, care coincid cu începutul canalelor de evacuare lacrimale.
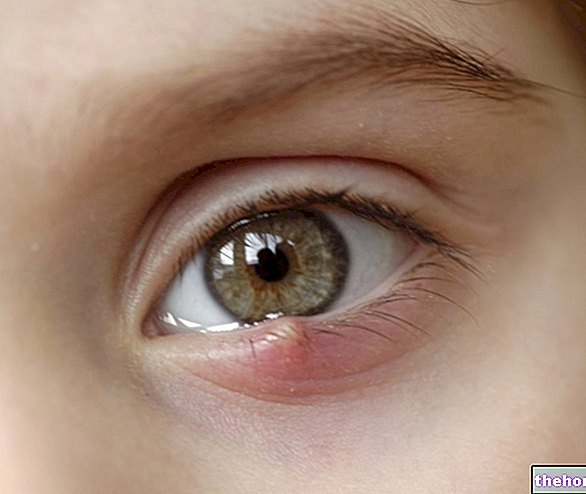
Toate glandele accesorii ale pleoapelor sunt supuse invaziei bacteriene ocazionale. Din infecția unei glande meibomiene se poate forma un chalazion.Procesul infecțios al unei glande sebacee a unei gene, a unei glande tarsiene sau a uneia dintre glandele lacrimale accesorii care se deschid pe suprafața dintre foliculii pleoapei, pe de altă parte. , provoacă o umflare dureroasă localizată cunoscută sub numele de sty.
Sistem muscular
Mușchii orbiculari ai ochiului și pleoapa levatorului superior sunt situați între placa tarsiană și piele. Mușchiul orbicular este responsabil pentru clipirea involuntară și închiderea pleoapelor. Acțiunea mușchiului elevator superior al pleoapei, pe de altă parte, constă în ridicarea pleoapei superioare.
Funcții
Cu sprâncenele, epiteliul superficial al ochiului și structurile responsabile de producerea, secreția și îndepărtarea lacrimilor, pleoapele ajută funcția vizuală și apără ochiul în porțiunea sa anterioară de agenții externi și de lumina excesivă.
Pleoapele funcționează la fel ca un ștergător de parbriz: mișcările lor intermitente (în medie o clipire la fiecare zece secunde) mențin suprafața lubrifiată și liberă de praf, impurități și alte particule. În plus, se pot închide complet prin acțiune reflexă ca răspuns la stimuli externi, pentru a proteja suprafața delicată a ochiului (clipire automată).
Boli ale pleoapelor
Pleoapele pot fi afectate de diverse procese patologice și de anomalii de formă, poziție sau mișcare modificată.
Cele mai frecvente tulburări includ reacții alergice, inflamații (blefarită, chalazion, sty și conjunctivită), leziuni traumatice și ptoză a pleoapelor. Pielea pleoapelor este, de asemenea, locul apariției tumorilor benigne și maligne.
Afecțiuni dermatologice
Pielea pleoapelor poate fi afectată de multe dintre afecțiunile morbide care apar în piele, inclusiv dermatita eczematoasă și arsurile chimice sau de căldură.
Pielea din jurul ochilor este extrem de sensibilă și poate reacționa chiar și la cea mai mică expunere la alergeni la care corpul este vulnerabil.La nivelul pleoapelor, o reacție alergică se poate manifesta cu iritații intense, umflături și roșeață, asociate cu o puternică dorința de a se încreți. ochii. Pielea pleoapelor poate fi uscată și cu cojire. Posibili factori declanșatori includ produse cosmetice pentru ochi (umbre de ochi, rimel și creme de față), spray de păr, ojă, polen, păr de pisică și câine, acarieni și mucegaiuri.
Pielea pleoapei poate fi afectată de herpes febril (herpes simplex) și de reactivarea infecției cu virusul varicelo-zoster (herpes zoster oftalmic). Suprafața anterioară a pleoapelor găzduiește, de asemenea, manifestări ale pielii secundare sifilisului, bolii Chagas și diferite forme de tuberculoză.
Entropion
Entropionul constă în rotația interioară a marginii capacului liber. Această afecțiune poate fi prezentă la naștere (congenitală) sau poate apărea mai târziu în viață (dobândită). De-a lungul timpului, marginea pleoapei și genele (poziționate anormal) se freacă de partea din față a ochiului cu fiecare clipire, provocând roșeață și iritație.Dacă pacientul nu recurge la un tratament adecvat, entropia poate duce la dezvoltarea abraziunilor. și ulcere corneene.
Tulburarea este observată cel mai frecvent la persoanele în vârstă, datorită hiperlaxității țesuturilor legate de procesul de îmbătrânire. blefarospasm. Cea mai eficientă corecție a tulburării implică o intervenție chirurgicală.
Ectropion
Ectropionul constă în rotația marginii pleoapei spre exterior. Această afecțiune poate afecta ambele pleoape (superioară și inferioară), dar cea inferioară este cea mai afectată. Extinderea ectropionului este variabilă: în cele mai severe cazuri, există o eversiune completă a pleoapei (cu expunerea conjunctivei până la fornix), în timp ce atunci când este ușoară, doar un segment mic al marginii pleoapei se poate îndepărta din globul ocular.
Ectropionul poate duce la modificări ale lacrimării (epiforei), iritației ochilor, uscăciune și roșeață.Cele mai grave complicații sunt abraziunea și ulcerația corneei.
Ectropionul se datorează adesea pierderii tonusului mușchiului orbicular, dar poate depinde și de procesele inflamatorii corneene sau conjunctivale, paralizia facială și retracția cicatricilor (traume, rezultate post-chirurgicale și afecțiuni dermatologice) .Terapia este chirurgicală.
Ptoza pleoapelor
Ptoza pleoapelor este un eșec complet sau parțial al pleoapelor superioare sau inferioare. Dacă afecțiunea este suficient de severă, „pleoapa căzută” poate interfera cu vederea și poate provoca alte tulburări, cum ar fi ambliopia (din ocluzie).
Ptoza pleoapelor poate fi congenitală sau dobândită. Cea mai frecventă cauză este slăbirea, paralizia sau rănirea mușchilor și nervilor responsabili în mod normal de mișcarea pleoapei.La adulți, starea este adesea o consecință a îmbătrânirii (ptoză senilă sau legată de vârstă).
Ptoza apare, de asemenea, ca o complicație a traumei (fracturi ale mufei oculare sau a rănilor pleoapelor), tulburări neurologice (cum ar fi accident vascular cerebral, paralizie a nervului oculomotor și scleroză multiplă), tulburări musculare (de exemplu miastenie gravis), procese conjunctivale inflamatorii severe și, în cazuri rare cazuri cazuri, tumori ale orificiului ocular. Corecția chirurgicală poate fi un tratament eficient pentru a îmbunătăți atât vederea cât și aspectul estetic.
Blefarocalaza
Blefarocalaza este o laxitate senilă a epidermei pleoapei superioare, asociată cu căderea pleoapei superioare și, din acest motiv, adesea confundată cu ptoza.
Blefarospasm
Blefarospasmul este contracția forțată și persistentă a mușchiului orbicular al ochiului care determină clipirea involuntară și închiderea pleoapelor; în cazuri severe, pacientul nu poate deschide ochiul. Poate fi secundar unor afecțiuni oftalmice care provoacă iritații, inclusiv: trihiază, corpuri străine ale corneei, procese inflamatorii ale irisului sau corpului ciliar și keratoconjunctivită sicca. În alte cazuri, este o consecință a bolilor neurologice spasmogene sistemice (de exemplu, boala Parkinson).
Blefarită
Blefarita este o inflamație acută sau cronică a marginii pleoapei. Forma acută poate fi cauzată de infecții, reacții alergice sezoniere sau de contact și este adesea asociată cu rozacee și dermatită seboreică. Blefarita cronică, pe de altă parte, poate fi cauzată de o „secreție modificată a glandelor meibomiene. Simptomele, comune tuturor formelor de blefarită, includ mâncărimi și arsuri ale marginii pleoapelor, iritație conjunctivală cu roșeață, rupere, sensibilitate la lumină și senzație.se pot prezenta secreții lipicioase și cruste lângă rădăcina genelor.
Chalazion și sty
Chalazionul și stivuitorii se caracterizează prin apariția bruscă a unei umflături focale a pleoapei superioare sau inferioare. Ambele afecțiuni încep cu roșeață, edem, umflături și dureri de pleoape. De-a lungul timpului, calazionul tinde să devină o bucată mică, indolentă, în centrul pleoapei, în timp ce cocoșul persistă ca o bucată dureroasă pe marginea pleoapei.