Ce este endocardita
Endocardita este inflamația mucoasei interioare a inimii (endocard) și a valvelor inimii.
- În majoritatea cazurilor, această afecțiune este cauzată de o infecție, în timp ce în alte ocazii recunoaște o etiopatogenie neinfecțioasă.
- Endocardita infecțioasă este mai frecvent de origine bacteriană, dar și alți agenți patogeni pot determina apariția procesului inflamator.

În condiții normale, sistemul imunitar recunoaște și apără organismul de agenții infecțioși, care - chiar dacă ar reuși să ajungă la inimă - ar fi inofensivi, traversându-l fără a provoca o infecție. Totuși, dacă structurile cardiace sunt deteriorate ca urmare a febrei reumatice, a defectelor congenitale sau a altor boli, acestea pot fi atacate de microorganisme.În aceste condiții, bacteriile pot intra mai ușor în organism prin fluxul sanguin. răspunsul imun normal la infecții. Când apare situația ideală, agenții infecțioși se pot organiza prin formarea unor mase numite „vegetații” (leziuni caracteristice „endocarditei bacteriene) la locul infecției, fie că este vorba de o valvă cardiacă sau alte structuri ale inimii, inclusiv dispozitive implantate. dintre aceste mase de celule care acționează într-un mod similar cu cheagurile de sânge, blocând alimentarea cu sânge a organelor și inducând insuficiență cardiacă sau declanșând un accident vascular cerebral. Atunci când sunt analizate la microscop, aceste vegetații arată prezența microcoloniilor de microorganisme infectante, încorporate într-o rețea de trombocite, fibrină și câteva celule inflamatorii.
Dacă endocardita este neglijată, inflamația poate deteriora sau distruge țesuturile endocardice sau valvele cardiace și poate duce la complicații care pun viața în pericol. Dacă aveți un defect cardiac, anumite proceduri medicale pot crea bacteremii tranzitorii potențial responsabile de endocardită: amigdalectomie, adenoidectomie, chirurgie intestinală și respiratorie, cistoscopie, bronhoscopie, colonoscopie etc. Riscul de endocardită există și atunci când pacientul este supus unor proceduri dentare.
Endocardita reprezintă o boală gravă, capabilă să inducă complicații medicale foarte grave și poate fi, de asemenea, potențial fatală. Confirmarea diagnosticului se bazează pe identificarea caracteristicilor clinice și microbiologice, cu ecocardiogramă, investigații radiologice și hemocultură menite să demonstreze posibila prezență Tratamente pentru bacterii endocardita include administrarea de antibiotice și, în cazuri grave, o procedură chirurgicală.
Cum ajung bacteriile în inimă
Dacă inima este sănătoasă, este puțin probabil să se dezvolte condiții ideale pentru apariția endocarditei bacteriene. În plus, cele mai multe boli de inimă (boli de inimă), de asemenea, nu cresc riscul apariției bolii.
Interacțiunea dintre factorii predispozanți ai gazdei și incapacitatea sistemului imunitar de a eradica agentul infecțios din endocard face pacientul susceptibil la infecție.
Endocardita bacteriană apare atunci când agenții infecțioși intră în fluxul sanguin și reușesc să se „atașeze” la țesutul cardiac, apoi se înmulțesc în valvele cardiace deteriorate sau implantate chirurgical. Acest țesut deteriorat din endocard oferă locația ideală pentru agenții infecțioși. Să se așeze: suprafața cardiacă le oferă sprijinul de care au nevoie pentru a adera și a prolifera. Nu toate bacteriile care intră în sânge sunt capabile să provoace endocardită. Numai agenții infecțioși care prezintă tropism structurilor valvulare și țesuturilor endocardice - adică sunt capabili să interacționeze cu suprafața mucoasei inimii și a valvelor anormale - pot determina potențial tabloul clinic al endocarditei.
Bacteriile sunt responsabile de apariția majorității cazurilor, dar pot fi responsabile și ciupercile sau alte microorganisme. Uneori vinovatul este una dintre numeroasele bacterii obișnuite care trăiesc în gură, gât sau în alte părți ale corpului. Microorganismul ofensator poate intra. sângele prin:
- Activitati zilnice. Spălarea dinților, mestecarea alimentelor și alte activități orale pot permite bacteriilor să intre în sânge. Riscul crește dacă dinții și gingiile sunt în stare proastă, deoarece pot fi poarta de intrare pentru bacterii.
- Infecții sau alte afecțiuni medicale. Microorganismele se pot răspândi de la locul unei infecții preexistente (de exemplu, gingie sau piele) la sânge și de acolo la inimă. Bacteriile pot rezulta și dintr-o boală cu transmitere sexuală, cum ar fi chlamydia sau gonoreea. Tulburările intestinale pot da bacterii posibilitatea de a intra în fluxul sanguin.
- Proceduri dentare și medicale. Orice procedură medicală care implică plasarea unui instrument în corp prezintă un risc mic de introducere a bacteriilor în fluxul sanguin (de exemplu: operații la nivelul tractului intestinal, genital, urinar sau îndepărtarea amigdalelor sau adenoidelor). Același lucru este valabil și pentru unele proceduri dentare care pot provoca sângerări (avulsii, implantare).
- Cateterizarea vezicii urinare și manevrele invazive. Bacteriile pot pătrunde în organism printr-un cateter, un tub subțire care este utilizat pentru a goli vezica (dacă este vezicală), pentru perfuzia unei soluții medicamentoase sau pentru drenarea lichidelor. Laparoscopul este, de asemenea, un instrument care poate asocia potențial infecția. (este un mic tub flexibil care are o sursă de lumină și un aparat de fotografiat la un capăt, utilizat pentru a diagnostica și trata o gamă largă de afecțiuni clinice.) Bacteriile care pot provoca endocardită pot accesa și fluxul sanguin prin acele utilizate pentru un tatuaj sau Seringile contaminate sunt o sursă potențială de infecție pentru persoanele care utilizează medicamente intravenoase.
Cine este în pericol
Mai mulți factori pot face inima mai vulnerabilă la infecții, crescând probabilitatea de a dezvolta endocardită bacteriană:
- Proteze de valvă. Valvele cardiace artificiale (proteze biologice sau homogrefă) sunt utilizate pentru a înlocui structurile deteriorate de boli de inimă. Bacteriile se pot așeza în jurul valvelor protetice, declanșând ocazional endocardită.
- Defecte cardiace congenitale. Bolile congenitale ale inimii, prezente de la naștere, pot face inima mai susceptibilă la infecție. Unele defecte cardiace congenitale (de exemplu: defecte septale ventriculare, defecte septale atriale sau permeabilitatea canalului arterial) pot fi reparate chirurgical și scad șansele de endocardită.
- Bolile cardiace valvulare și alte afecțiuni medicale. Febra reumatică, bolile cardiace valvulare, stenoza aortică aterosclerotică, insuficiența mitrală prolapsată, degenerarea senilă și alte boli cardiace pot reduce eficiența cardiacă și pot afecta funcția valvei.
- Endocardita infecțioasă anterioară. Un episod anterior de endocardită poate deteriora țesuturile inimii și valvelor, crescând riscul reinfectării.
- Consumul de droguri intravenoase. Consumatorii obișnuiți de heroină sau metamfetamină prezintă un risc de trei ori mai mare de a dezvolta endocardită decât populația generală. Această afecțiune este cauzată în principal de injecții repetate și utilizarea de ace nesterile, adesea contaminate, cu bacterii care pot provoca endocardită.
Endocardita este mai frecventă la persoanele în vârstă și la cei cu boli cardiace congenitale (raport masculin / feminin 2: 1).
Boală cardiacă asociată cu endocardită bacteriană
Două tipuri de boli de inimă, în special, pot crește riscul de endocardită:
- Stenoza valvei: îngustarea lumenului valvei, cu reducerea eficienței cardiace;
- Regurgitație valvulară: valvele cardiace nu se închid corect, permițând sângelui să curgă înapoi în inimă.
Endocardita fungică
Endocardita cauzată de o infecție fungică este mai rară și este de obicei asociată cu un tablou clinic mai sever.
Riscul de endocardită fungică crește în cazul:
- Intervenție chirurgicală;
- Cateter venos central, care constă dintr-un tub conectat la o venă din gât, inghină sau piept, utilizat pentru a livra medicamente și / sau fluide persoanelor grav bolnave;
- Sistem imunitar slăbit, ca urmare a unei afecțiuni imunosupresoare (cum ar fi HIV) sau ca efect secundar al unor tipuri de tratament, cum ar fi chimioterapia.
Simptome
Pentru informații suplimentare: Simptome Endocardită infecțioasă - Simptome Endocardită neinfecțioasă
Simptomele prezentate de endocardită infecțioasă sunt foarte variabile, iar extinderea bolii poate fi ușoară sau severă. Caracteristicile clinice cu care debutul bolii pot fi puternic indicative, dar simptomele sunt adesea nespecifice. În aproape toate cazurile de endocardită bacteriană, se constată o creștere a temperaturii corpului. Combinația unor simptome cu semne obiective particulare, cum ar fi un murmur cardiac recent, va permite medicului să considere endocardita drept sursa problemei.Investigațiile de diagnostic ulterioare vor permite evaluarea stărilor de sănătate ale inimii și identificarea agentului responsabile infecțioase.
Există două moduri în care pot începe simptomele endocarditei:
- Pe parcursul a câteva zile, agravarea rapidă (endocardită acută);
- Încet, în decurs de câteva săptămâni sau posibil luni (endocardită subacută).
Endocardita subacută este mai frecventă la persoanele cu boli cardiace congenitale. Simptomele inițiale ale endocarditei bacteriene sunt asemănătoare gripei și pot fi singurele semne care apar. Acestea includ:
- Febra (> 38 ° C);
- Astenie;
- Frisoane;
- Pierderea poftei de mâncare
- Durere de cap;
- Dureri articulare și musculare
Simptomele mai puțin frecvente ale endocarditei sunt:
- Transpiră noaptea
- Respirație scurtă
- Pierderea in greutate inexplicabila
- Paloare;
- Tuse persistenta;
- Murmur cardiac și tulburări ale ritmului cardiac
- Embolie septică (30% din cazuri) la nivelul pielii, palatului și conjunctivei, cu semne caracteristice precum leziuni Janeway (leziuni cutanate hemoragice nedureroase pe palmele mâinilor și tălpilor picioarelor) și petechii;
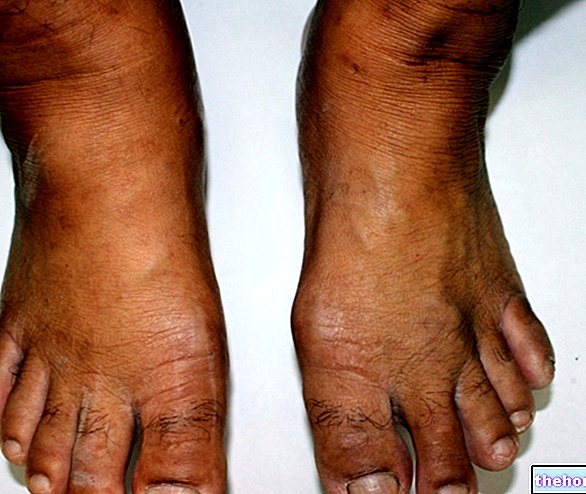
- Edem localizat la mâini, picioare sau picioare
- Splenomegalie;
- Anemie și leucocitoză;
- Sânge în urină
- Confuzie mentală;
- Probleme tromboembolice: accident vascular cerebral în lobul parietal sau gangrena degetelor, hemoragie intracraniană, hemoragie conjunctivală, infarcte renale embolice sau infarcte splenice;
- Tulburări ale complexului imunitar: glomerulonefrita focală sau difuză, nodulii lui Osler (leziuni periunguale dureroase), petele lui Roth pe retină, factorul reumatoid pozitiv etc.