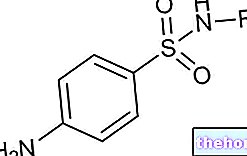
Ingrediente active: Estradiol (valerat de estradiol)
PROGYNOVA 2 mg comprimate acoperite
Indicații De ce se utilizează Progynova? Pentru ce este?
Progynova este un medicament utilizat în terapia de substituție hormonală (HRT). Progynova conține estrogen (estradiol valerat), un hormon sexual feminin care aparține grupului de medicamente pentru terapia de substituție hormonală (HRT).
Acest medicament este utilizat pentru tratarea simptomelor asociate postmenopauzei.
În timpul menopauzei, cantitatea de estrogen produsă de o femeie scade. Acest lucru poate duce la simptome cum ar fi bufeurile, convulsii, insomnie, stări depresive, dureri de cap, amețeli. Progynova ameliorează aceste simptome postmenopauzale. În plus, poate atenua manifestările de atrofie a pielii și a mucoaselor (în special a tractului urogenital).
Acest medicament vă va fi prescris numai dacă simptomele vă împiedică grav activitățile zilnice.
Contraindicații Când Progynova nu trebuie utilizat
Nu luați Progynova
- Dacă sunteți alergic la valeratul de estradiol sau la oricare dintre celelalte componente ale acestui medicament
- Dacă sunteți gravidă sau alăptați;
- Dacă aveți, ați avut vreodată sau sunteți suspectați că aveți cancer de sân
- Dacă ați avut sau suspectați că aveți o tumoare malignă a cărei creștere este sensibilă la estrogen, de exemplu o tumoare a endometrului (mucoasa uterului);
- Dacă aveți sau ați avut în trecut cheaguri de sânge în arterele sau venele picioarelor, în plămâni sau în alte părți ale corpului (emboli);
- Dacă aveți un risc ridicat de formare a cheagurilor de sânge în venă sau arteră (tromboză venoasă sau arterială);
- Dacă aveți niveluri ridicate de trigliceride (substanțe grase) în sânge;
- Dacă aveți sau ați avut vreodată tumori hepatice (benigne sau maligne);
- Dacă aveți angină pectorală (dureri toracice severe) sau dacă ați avut un infarct miocardic sau un accident vascular cerebral;
- Dacă ați avut boli hepatice severe și funcția hepatică este încă anormală;
- Dacă aveți boli hepatice severe.
- Dacă aveți sângerări vaginale de natură nedeterminată;
- Dacă suferiți de hiperplazie endometrială netratată (îngroșarea mucoasei uterului);
- Dacă aveți porfirie (o boală metabolică moștenită din cauza unei „modificări a metabolismului pigmenților din sânge);
- Dacă aveți tulburări legate de coagularea sângelui (de exemplu, proteina C, proteina S sau deficitul de antitrombină).
Dacă oricare dintre aceste afecțiuni apare pentru prima dată în timpul utilizării Progynova, opriți imediat tratamentul și consultați-vă medicul.
Precauții pentru utilizare Ce trebuie să știți înainte să luați Progynova
Discutați cu medicul dumneavoastră sau farmacistul înainte de a lua Progynova.
Medicul dumneavoastră vă va recomanda dacă trebuie sau nu să utilizați terapia de substituție hormonală (HRT). În tratamentul simptomelor postmenopauzale, TSH se începe numai pentru simptome care afectează calitatea vieții. În orice caz, o evaluare atentă a riscurilor și beneficiilor tratamentului trebuie efectuată cel puțin anual, continuând HRT doar atât timp cât beneficiile așteptate depășesc riscurile.
Există date limitate despre riscurile asociate cu TSH în tratamentul menopauzei timpurii. Cu toate acestea, având în vedere nivelul scăzut al riscului absolut la femeile mai tinere, raportul risc / beneficiu pentru aceste femei poate fi mai favorabil decât pentru femeile în vârstă. Înainte de a începe HRT, medicul dumneavoastră vă va întreba despre istoricul medical personal și familial. Este posibil ca medicul dumneavoastră să vă verifice sânii și / sau pelvisul (abdomenul inferior) și să efectueze un examen ginecologic.
Medicul dumneavoastră va evalua beneficiile și riscurile Progynova. De exemplu, va verifica dacă aveți un risc deosebit de mare de a dezvolta tromboză, datorită combinației de factori de risc multipli sau prezenței unui factor de risc foarte grav. Dacă există mai mulți factori de risc, riscul general poate fi mai mare decât suma simplă a riscurilor individuale. Dacă riscul este prea mare, medicul dumneavoastră nu vă va prescrie TSH.
Odată ce HRT a început, controalele medicale periodice (cel puțin o dată pe an) vor trebui încă efectuate pentru o evaluare exactă a riscurilor și beneficiilor continuării terapiei.
- Se efectuează screening mamografic și citologie vaginală la intervale regulate.
- Verificați periodic dacă există modificări la nivelul sânilor, cum ar fi mici depresiuni ale pielii, modificări ale mamelonului sau orice întărire vizibilă sau vizibilă.
Dacă aveți sau ați avut în trecut oricare dintre următoarele afecțiuni sau s-a agravat în timpul sarcinii sau în timpul tratamentului hormonal anterior, medicul dumneavoastră vă poate verifica mai frecvent:
- fibroame uterine sau endometrioză (prezența mucoasei uterine în locații anormale);
- factori de risc pentru boala tromboembolică (vezi „Tromboza”);
- factori de risc pentru cancerele dependente de estrogen (de exemplu, cancerul de sân la mamă);
- hipertensiune arterială (hipertensiune arterială);
- boală hepatică, de exemplu un adenom hepatic (tumoare benignă a ficatului);
- Diabet;
- pietre ale vezicii biliare;
- migrenă (durere localizată la jumătate din cap) sau cefalee severă;
- lupus eritematos sistemic (boală autoimună);
- istoric de hiperplazie endometrială (creșterea volumului țesutului mucos datorită unei creșteri anormale a numărului de celule din mucoasa uterului);
- epilepsie (boala care duce la convulsii);
- astm;
- otoscleroză (boală ereditară a urechii medii);
- patologii benigne ale sânilor;
- coreea minoră (boală caracterizată prin mișcări involuntare necoordonate);
- dacă aveți angioedem ereditar, produsele care conțin estrogen pot induce sau agrava simptomele angioedemului Dacă observați simptome de angioedem, cum ar fi umflarea feței, limbii și / sau faringelui și / sau dificultăți la înghițire sau urticarie (mâncărime și pete mici pe piele) cu dificultăți de respirație, spuneți imediat medicului dumneavoastră.
- dacă aveți un adenom (tumoră benignă) a lobului hipofizar anterior, va trebui să fiți atent monitorizat de către medicul dumneavoastră, care va prescrie măsurători periodice ale nivelurilor de prolactină.
Dacă observați o modificare a oricăreia dintre afecțiunile de mai sus în timp ce luați Progynova, spuneți medicului dumneavoastră.
Opriți imediat tratamentul cu Progynova și contactați-vă medicul dacă aveți:
- icter (îngălbenirea pielii și a albului ochilor) sau deteriorarea funcției hepatice;
- creșterea marcată a tensiunii arteriale;
- cefalee de debut de tip migrenă;
- sarcina;
- simptome sau suspiciune de eveniment trombotic.
Efecte asupra sistemului cardiovascular
Boala de inima
HRT nu este recomandat femeilor care suferă sau au suferit recent de boli de inimă. Dacă ați suferit de boli de inimă, vă rugăm să spuneți medicului dumneavoastră, care va lua în considerare începerea HRT, care nu are efect preventiv asupra bolilor de inimă.
Studiile cu HRT care conțin estrogeni conjugați și acetat de medroxiprogesteron ca progestativ au arătat un posibil risc crescut de boli de inimă în primul an de tratament.
Pentru alte tipuri de HRT, riscul este probabil să fie similar, deși nu este încă dovedit.
Spuneți imediat medicului dumneavoastră dacă aveți dureri în piept care pot iradia pe braț sau gât, oprind utilizarea medicamentului până când medicul dumneavoastră vă permite să continuați. O astfel de durere poate fi un simptom al bolilor cardiace severe.
Accident vascular cerebral ischemic
Cercetări recente sugerează un risc crescut mic de accident vascular cerebral ischemic în asociere cu utilizarea HRT. Alți factori care pot crește riscul de accident vascular cerebral includ:
- in varsta;
- tensiune arterială crescută;
- fum;
- consum excesiv de alcool;
- bătăi neregulate ale inimii.
Spuneți medicului dumneavoastră dacă oricare dintre situațiile de mai sus vi se aplică sau dacă ați avut un accident vascular cerebral în trecut, astfel încât acesta poate lua în considerare începerea HRT. Spuneți imediat medicului dumneavoastră dacă aveți o durere de cap neobișnuită de tip migrenă, cu sau fără tulburări viziune prin oprirea utilizării medicamentului până când medicul vă permite să continuați. Durerile de cap asemănătoare migrenei pot fi un simptom precoce al accidentului vascular cerebral.
Tromboză (formarea cheagurilor de sânge)
HRT poate crește riscul formării de cheaguri de sânge (cheaguri) în vene (denumite și tromboză venoasă profundă sau TVP), în special în primul an de tratament. Aceste cheaguri de sânge nu sunt în general periculoase, dar dacă se rup și se deplasează la plămânii pot provoca dureri în piept, dificultăți de respirație, colaps și chiar moarte. Această afecțiune este denumită embolie pulmonară sau PE.
Tromboza venoasă profundă și embolia pulmonară sunt exemple de afecțiuni cunoscute sub numele de tromboembolism venos sau TEV.
Sunteți expus riscului de formare a trombului:
- dacă aveți vârsta înaintată;
- dacă sunteți supraponderal;
- dacă ați avut cheaguri de sânge în trecut;
- dacă unul dintre părinții tăi a suferit de tromboză;
- dacă aveți probleme de sângerare care necesită tratament cu anticoagulante (medicamente precum warfarina);
- dacă trebuie să fiți imobilizat mult timp din cauza unei intervenții chirurgicale majore, traume sau boli;
- dacă sunteți gravidă sau postpartum;
- dacă suferiți de lupus eritematos sistemic (boală autoimună);
- dacă aveți cancer.
Spuneți medicului dumneavoastră dacă aveți oricare dintre afecțiunile enumerate mai sus, astfel încât să poată lua în considerare începerea THS.
Spuneți imediat medicului dumneavoastră dacă aveți umflături și dureri la nivelul membrelor inferioare (picioare umflate), dureri bruște în piept sau dificultăți de respirație și opriți utilizarea medicamentului până când medicul dumneavoastră vă autorizează să continuați. Aceste tulburări pot fi simptome ale unui tromboembolism
Spuneți medicului dumneavoastră dacă urmează să aveți o intervenție chirurgicală majoră.
HRT va fi oprit cu 4 până la 6 săptămâni înainte de operație pentru a reduce riscul de tromboză. Medicul dumneavoastră vă va sfătui să reluați THS.
Efecte asupra riscului de cancer
Cancer de sân (cancer de sân)
Femeile care au sau au avut cancer mamar nu trebuie să ia THS (vezi „Nu utilizați Progynova”). Luarea de TSH, precum și menopauza târzie, crește ușor riscul de cancer mamar.
Riscul pentru o femeie aflată în postmenopauză care a luat TSH numai cu estrogen timp de 5 ani este echivalent cu cel al unei femei de aceeași vârstă care nu a fost încă prin menopauză și care nu a luat THS.
Riscul pentru o femeie care ia hormon combinat estrogen / progestativ este mai mare decât pentru femeile care iau estrogen singur (dar combinația estrogen / progestogen are beneficii pentru endometru, vezi „Hiperplazia endometrială și cancerul”).
Pentru toate HRT, riscul suplimentar de cancer mamar apare în câțiva ani de la inițierea terapiei și crește cu durata utilizării, dar revine la valoarea inițială în aproximativ 5 ani de la întreruperea tratamentului. Riscul de cancer mamar crește, de asemenea:
- dacă aveți o rudă apropiată (mama, sora sau bunica) care a avut cancer la sân;
- dacă sunteți supraponderal.
HRT poate schimba aspectul imaginilor mamografice (poate crește densitatea acestora), ceea ce face mai dificilă în unele cazuri depistarea cancerului de sân. Din acest motiv, medicul dumneavoastră poate utiliza alte metode de screening.
Consultați-vă medicul cât mai curând posibil dacă aveți modificări ale sânilor, cum ar fi depresii mici ale pielii, modificări ale mamelonului sau orice întărire vizibilă sau vizibilă.
Hiperplazie endometrială și carcinom (cancer al mucoasei uterului)
La femeile cu uter intact, administrarea HRT numai cu estrogen poate crește riscul de cancer endometrial.
Riscul de cancer endometrial la utilizatorii care utilizează numai estrogeni crește de 2 până la 12 ori în comparație cu cei care nu utilizează, în funcție de durata tratamentului și doza de estrogen și poate rămâne crescut timp de cel puțin 10 ani după întreruperea tratamentului.
Luarea unui progestogen în plus față de estrogen reduce substanțial riscul de cancer endometrial.
Dacă uterul este încă prezent, medicul dumneavoastră vă va prescrie un progestogen care să fie combinat cu un estrogen sau HRT combinat estrogen-progestagen.
Dacă uterul a fost îndepărtat (cu histerectomie), medicul dumneavoastră vă va discuta oportunitatea de a lua doar estrogenul fără a asocia progestinul.
Dacă uterul a fost parțial îndepărtat din cauza endometriozei (prezența mucoasei uterine în locații anormale), orice resturi endometriale rămase pot fi expuse riscului. Medicul dumneavoastră vă va discuta apoi cu privire la oportunitatea administrării HRT estrogen-progestagen.
Apariția sângerărilor puternice sau a petelor (sângerări mici), în special în timpul primelor cure de tratament, nu trebuie să vă îngrijoreze.
Discutați cu medicul dumneavoastră dacă sângerările sau pete continuă să apară după primele luni de tratament, apare după câteva luni de tratament sau persistă după oprirea tratamentului: aceste simptome ar putea indica o îngroșare a endometrului.
Cancer ovarian
Cancerul ovarian (cancerul ovarelor) este o afecțiune foarte rară, dar gravă.
Diagnosticul este dificil, deoarece simptomele clare nu sunt adesea prezente.
Unele studii indică faptul că administrarea HRT numai cu estrogen pentru mai mult de 5 ani crește riscul de cancer ovarian și sugerează că HRT combinată pe termen lung poate conferi un risc similar sau ușor mai mic.
Tumori hepatice (hepatice)
După utilizarea substanțelor hormonale precum cele conținute în Progynova, s-au observat tumori hepatice benigne în cazuri rare și chiar mai rar tumori hepatice maligne. În cazuri izolate, aceste tumori duc la hemoragii intra-abdominale care pot pune viața în pericol. aceste evenimente sunt extrem de improbabile, trebuie să spuneți medicului dumneavoastră dacă aveți dureri abdominale neobișnuite care nu dispar în scurt timp.
Alte conditii
- Dacă aveți tendința de a dezvolta pete faciale (cloasma), ar trebui să vă minimizați expunerea la soare sau la razele ultraviolete în timpul tratamentului cu Progynova.
- HRT nu îmbunătățește funcția cognitivă. Un mic risc crescut de demență probabilă a fost observat într-un studiu al femeilor care au început terapia combinată de TSH după vârsta de 65 de ani.
- Unele femei sunt deosebit de predispuse la formarea calculilor biliari în timpul terapiei cu estrogeni.
- Poate să apară sângerări uterine anormale.
Interacțiuni Care medicamente sau alimente pot modifica efectul Progynova
Spuneți medicului dumneavoastră dacă luați, ați luat recent sau s-ar putea să luați orice alte medicamente.
În special, spuneți medicului dumneavoastră dacă luați:
- medicamente anticonvulsivante (de exemplu fenobarbital, fenitoină, carbamazepină, oxcarbazepină, topiramat, felbamat);
- antiinfecțioase (de exemplu, rifampicină, rifabutină, nevirapină, efavirenz, peniciline și tetracicline);
- ritonavir, nelfinavir (medicamente pentru SIDA);
- griseofulvină (medicament împotriva infecțiilor fungice);
- preparate care conțin sunătoare (Hypericum perforatum), utilizate în principal pentru tratamentul stărilor depresive.
Aceste medicamente pot reduce eficacitatea Progynova.
Dacă aveți diabet, medicul dumneavoastră vă poate schimba regimul de tratament.
Utilizarea HRT poate afecta rezultatele unor teste de laborator.
Progynova cu alcool
Consumul excesiv de alcool în timpul utilizării acestui medicament poate afecta terapia.
Avertismente Este important să știm că:
Sarcina și alăptarea
Dacă sunteți gravidă sau alăptați, credeți că ați putea fi gravidă sau intenționați să rămâneți gravidă, adresați-vă medicului dumneavoastră pentru recomandări înainte de a lua acest medicament.
Sarcina
Progynova este contraindicat în timpul sarcinii.Dacă sunteți sau suspectați că sunteți gravidă, nu luați acest medicament. Dacă rămâneți gravidă în timpul tratamentului, opriți imediat acest medicament.
Timp de hrănire
Progynova este contraindicat în timpul alăptării.
Conducerea vehiculelor și utilizarea utilajelor
Nu s-au efectuat studii privind efectele acestui medicament asupra capacității de a conduce vehicule sau de a folosi utilaje.
Progynova conține lactoză și zaharoză
Dacă medicul dumneavoastră v-a spus că aveți „intoleranță la unele zaharuri, contactați medicul înainte de a lua acest medicament.
Doză, metodă și timp de administrare Cum se utilizează Progynova: Doze
Luați întotdeauna acest medicament exact așa cum v-a spus medicul dumneavoastră. Dacă aveți dubii, consultați-vă medicul.
Fiecare pachet acoperă 20 de zile de tratament. Luați un comprimat Progynova pe zi.
Dacă tot aveți menstruația, începeți să luați Progynova până în a 5-a zi a menstruației.
În toate celelalte cazuri, medicul dumneavoastră vă poate sfătui să începeți imediat tratamentul.
Dacă aveți în continuare uterul (dacă nu ați avut o histerectomie) medicul dumneavoastră vă va prescrie un alt hormon (progestogen) și vă va spune cum să îl luați. De asemenea, medicul dumneavoastră vă va sfătui dacă trebuie să luați comprimatele în mod continuu (fără întrerupere) sau întrerupt.
Nu contează la ce oră a zilei luați comprimatul, dar după ce ați setat o anumită oră, ar trebui să încercați să luați comprimatele în același timp tot timpul. Comprimatul poate fi înghițit cu o cantitate mică de lichid.
Urmați cu atenție instrucțiunile de utilizare, altfel nu veți beneficia pe deplin de tratamentul cu Progynova.
Utilizare la copii și adolescenți
Progynova nu este indicat pentru utilizare la copii și adolescenți
Utilizare la vârstnici
Nu există date care să indice necesitatea ajustării dozelor la pacienții vârstnici. Spuneți medicului dumneavoastră dacă aveți peste 65 de ani (consultați „Atenționări și precauții”).
Utilizare la pacienții cu insuficiență hepatică (hepatică)
Nu au fost efectuate studii formale la pacienții cu insuficiență hepatică. Progynova este contraindicat la femeile cu boli hepatice severe (vezi „Nu luați Progynova”).
Utilizare la pacienții cu insuficiență renală (renală)
Nu au fost efectuate studii formale la pacienții cu insuficiență renală.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Progynova
Dacă luați mai mult Progynova decât ar trebui
Nu există rapoarte de efecte adverse cauzate de supradozaj, care, prin urmare, nu necesită în general tratament. Nu există antidoturi specifice și tratamentul trebuie să vindece simptomele. Pe baza experiențelor făcute cu alte preparate hormonale, s-a observat că supradozajul poate provoca greață, vărsături și sângerări vaginale.
Dacă ați luat prea mult Progynova, contactați imediat medicul dumneavoastră sau farmacistul.
Dacă uitați să luați Progynova
Dacă ați uitat să luați o tabletă, luați-o cât mai curând posibil. Luați următoarea tabletă la ora obișnuită. Nu luați o doză dublă pentru a compensa un comprimat uitat. Dacă au trecut mai mult de 24 de ore, nu luați alte comprimate. Nerespectarea unuia sau a mai multor comprimate poate crește probabilitatea de sângerare și depistare.
Dacă încetați să utilizați Progynova
Dacă încetați să luați Progynova, simptomele menopauzei datorate deficitului de estrogen pot reveni.
Efecte secundare Care sunt efectele secundare ale Progynova
Ca toate medicamentele, acest medicament poate provoca reacții adverse, deși nu apar la toate persoanele. Aceste efecte dispar în general după primele luni de tratament și pot fi împărțite după cum urmează:
Reacții adverse frecvente (pot afecta până la 1 din 100 de femei):
- creștere / pierdere în greutate,
- cefalee (cefalee),
- dureri abdominale (dureri de stomac),
- greaţă,
- eczemă,
- mâncărime,
- sângerări uterine / vaginale, inclusiv pete (scurgeri intermenstruale mici).
Reacții adverse mai puțin frecvente (pot afecta până la 1 din 1000 de femei):
- reacție de hipersensibilitate (alergie),
- Stare Depresivă,
- ameţeală,
- tulburări vizuale,
- palpitații,
- dispepsie (digestie dificilă),
- eritem nodos (boală caracterizată prin noduli roșii sub piele, localizați la picioare și picioare, mai rar la antebrațe), urticarie (erupție cutanată asemănătoare iritației de la urzică, însoțită de arsură și mâncărime),
- dureri de sân și sensibilitate la sân,
- edem (umflare).
Reacții adverse rare (pot afecta până la 1 din 10000 de femei):
- anxietate,
- creșterea / scăderea libidoului (dorința sexuală),
- migrenă (durere localizată la jumătate din cap),
- intoleranță la lentilele de contact,
- flatulență (prezența gazului în intestin),
- A repetat,
- hirsutism (creșterea părului),
- acnee,
- crampe musculare,
- dismenoree (menstruație dureroasă),
- scurgeri vaginale,
- simptome care imită PMS,
- mărire a sânilor,
- oboseală.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului (vezi „Atenționări și precauții”).
S-a observat un risc crescut pentru următoarele afecțiuni la femeile care utilizează TSH comparativ cu non-utilizatorii:
- cancer mamar
- cancer al mucoasei uterului (endometru)
- cancer ovarian
- cheaguri într-o venă la nivelul picioarelor sau plămânilor (tromboembolism venos)
- boala de inima
- accident vascular cerebral ischemic Pentru mai multe informații despre aceste reacții adverse, consultați secțiunea „Atenționări și precauții”.
Alte reacții adverse care au fost raportate la utilizarea estrogenului-progestine:
- infarct miocardic;
- boli ale vezicii biliare;
- efecte asupra pielii: cloasma (leziune cutanată constând din pete maronii de formă neregulată și de dimensiuni variabile situate de obicei pe față, gât, piept și spatele mâinilor), eritem multiform (inflamația pielii care se manifestă ca pete roșiatice), eritem nodos (noduli roșii și duri ai pielii), purpură vasculară (hemoragii precise ale pielii și membranelor mucoase);
- demență probabilă peste 65 de ani.
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului, inclusiv orice reacții adverse posibile care nu sunt enumerate în acest prospect. De asemenea, puteți raporta reacțiile adverse direct prin intermediul sistemului național de raportare la https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
Expirare și reținere
Nu lăsați acest medicament la vederea și îndemâna copiilor
Nu utilizați acest medicament după data de expirare înscrisă pe ambalaj după EXP. Data de expirare se referă la ultima zi a lunii respective.
Acest medicament nu necesită condiții speciale de păstrare.
Nu aruncați niciun medicament pe calea apei uzate sau a deșeurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Ce conține Progynova
- Substanța activă este valeratul de estradiol Fiecare comprimat conține 2,0 mg de valerat de estradiol
- Celelalte componente sunt: lactoză monohidrat, amidon de porumb, povidonă 25, talc, stearat de magneziu, zaharoză, povidonă 90, macrogol 6.000, carbonat de calciu, ceară E, glicerol 85%, dioxid de titan, indigo carmin.
Descrierea aspectului Progynova și conținutul ambalajului
Progynova se prezintă sub formă de comprimate acoperite, în cutii cu 20 de comprimate
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
PROGYNOVA 2 mg comprimate acoperite
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Fiecare comprimat acoperit conține valerat de estradiol 2 mg.
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimat acoperit.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Terapia de substituție hormonală (HRT) pentru simptomele rezultate din deficiența de estrogen la femeile aflate în postmenopauză.
04.2 Doze și mod de administrare
Mod de administrare
Utilizare orală.
Progynova este un medicament numai pentru estrogeni.
Pentru tratamentul simptomelor postmenopauzale, trebuie utilizată cea mai mică doză eficientă; HRT trebuie continuat numai atâta timp cât beneficiul obținut în ameliorarea simptomelor severe depășește riscul.
• Cum să porniți Progynova
Pacienții histerectomizați pot începe tratamentul în orice moment.
La pacienții cu uter intact și cu ciclu menstrual prezent, începeți un regim combinat de Progynova și un progestogen (a se vedea sub „Regim combinat”) până în a 5-a zi a menstruației.
Pacienții cu amenoree, cicluri menstruale sporadice sau postmenopauzale pot începe un regim combinat (vezi la „Regim combinat”) în orice moment după excluderea sarcinii.
Comutarea de la alte HRT (ciclice, secvențiale continue sau combinate continue)
Femeile care utilizează alte HRT trebuie să finalizeze cursul curent de terapie înainte de a începe terapia cu Progynova.
• Dozare
O tabletă pe zi.
• Administrare
Tratamentul cu estrogen singur
Fiecare pachet acoperă 20 de zile de tratament. După fiecare ciclu de 20 de zile, poate exista o pauză în administrarea comprimatelor, de obicei o săptămână sau mai puțin (HRT ciclic), sau comprimatele pot fi luate continuu în fiecare zi (HRT continuu). a început.
Regim combinat (estrogen + progestin)
La femeile cu uter intact, se recomandă utilizarea concomitentă a unui progestogen adecvat de obicei timp de 12-14 zile în timpul fiecărui ciclu de 4 săptămâni (HRT continuu sau HRT ciclic) sau în fiecare zi cu fiecare comprimat de estrogen fără întrerupere (HRT continuu). ).
Medicul trebuie să vă ofere sfaturi cu privire la modul în care începe tratamentul, pentru pacienții care încep tratamentul pentru prima dată sau pentru pacienții care își schimbă tipul de HRT (ciclic, secvențial sau continuu combinat).
Medicul trebuie să facă tot posibilul pentru a facilita și asigura o aderență adecvată a pacientului la regimul combinat prescris.
Comprimatele trebuie luate întregi cu puțin lichid și, de preferință, întotdeauna la aceeași oră a zilei.
Cu excepția cazului în care există un diagnostic anterior de endometrioză, adăugarea unui progestativ nu este recomandată la femeile fără uter.
• Comprimatele uitate
Dacă uitați o tabletă, trebuie luată cât mai curând posibil. Dacă au trecut mai mult de 24 de ore, nu trebuie luate comprimate suplimentare.
Lipsirea uneia sau a mai multor doze poate crește probabilitatea de sângerare și depistare.
Informații suplimentare pentru anumite categorii de pacienți
Copii și adolescenți
Progynova nu este indicat pentru utilizare la copii și adolescenți
Pacienți vârstnici
Nu există date care să indice necesitatea ajustării dozelor la pacienții vârstnici. Pentru femeile cu vârsta peste 65 de ani, vezi pct. 4.4.
Pacienți cu funcție hepatică afectată
Nu au fost efectuate studii formale la pacienții cu insuficiență hepatică. Progynova este contraindicat la femeile cu boli hepatice severe (vezi pct. 4.3).
Pacienți cu insuficiență renală
Nu au fost efectuate studii formale la pacienții cu insuficiență renală (vezi pct. 4.4).
04.3 Contraindicații
HRT nu trebuie inițiat în niciuna dintre situațiile enumerate mai jos. Dacă apare oricare dintre aceste afecțiuni în timpul utilizării HRT, opriți imediat tratamentul.
• Hipersensibilitate la substanța activă sau la oricare dintre excipienți
• Sarcina și alăptarea (vezi pct. 4.6)
• Cancer de sân trecut, suspectat sau cunoscut
• Sângerări genitale nediagnosticate
• Tumori maligne cunoscute sau suspectate sau stări precanceroase dependente de estrogen (de exemplu, cancer endometrial)
• Tumori hepatice anterioare sau prezente (benigne sau maligne)
• Hipertrigliceridemie severă
• Hiperplazia endometrială netratată
• Tromboembolism venos actual sau anterior (de exemplu, tromboză venoasă profundă, embolie pulmonară)
• Tulburări trombofile cunoscute (de exemplu, deficit de proteină C, proteină S sau antitrombină, vezi pct. 4.4)
• Risc ridicat de tromboză venoasă sau arterială
• Boală tromboembolică arterială activă sau recentă (de exemplu, angina pectorală, infarct miocardic, accident vascular cerebral)
• Boală hepatică severă
• Boli hepatice acute sau trecute până când valorile funcției hepatice au revenit la normal
• Porfiria
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Când se tratează simptomele postmenopauzei, TSH trebuie început doar pentru simptome care afectează calitatea vieții. În orice caz, trebuie efectuată o evaluare atentă a riscurilor și beneficiilor tratamentului cel puțin o dată pe an, continuând HRT doar atât timp cât beneficiile așteptate depășesc riscurile.
Există date limitate despre riscurile asociate cu TSH în tratamentul menopauzei timpurii. Cu toate acestea, având în vedere nivelul scăzut al riscului absolut la femeile mai tinere, raportul risc / beneficiu pentru aceste femei poate fi mai favorabil decât pentru femeile în vârstă.
Examinare medicală și verificări ulterioare
Înainte de inițierea sau repornirea TSH, medicul ar trebui să efectueze o istorie medicală completă de familie și personală.Un examen general și ginecologic (inclusiv examinarea pelviană și a sânilor) ghidat de istoricul medical și contraindicații ar trebui efectuat și avertismente pentru utilizare.
În timpul tratamentului, se recomandă verificări clinice periodice de natură și frecvență adecvate cazului individual. Femeile ar trebui să fie educate cu privire la modificările sânilor pe care ar trebui să le raporteze medicului sau asistentei lor (a se vedea „Cancer de sân” mai jos). Investigațiile clinice, inclusiv utilizarea instrumentelor adecvate de diagnosticare a imaginii, cum ar fi mamografia, ar trebui efectuate în conformitate cu protocoalele clinice acceptate în prezent și cu nevoile clinice ale fiecărui caz.
Condiții care necesită un control special
Dacă oricare dintre următoarele afecțiuni este prezentă sau a fost prezentă în trecut și / sau a fost agravată de sarcină sau de un tratament hormonal anterior, pacientul trebuie urmărit îndeaproape. Vă rugăm să rețineți că aceste condiții pot reapărea sau se pot agrava în timpul tratamentului cu Progynova:
• Leiomiom (fibroame uterine) sau endometrioză
• Factori de risc pentru boala tromboembolică (vezi mai jos)
• Factori de risc pentru cancerele dependente de estrogen (de exemplu, ereditatea de gradul I pentru cancerul de sân)
• Hipertensiune
• Boli hepatice (de exemplu, adenom hepatic)
• Diabet zaharat cu sau fără afectare vasculară
• Colelitiaza
• Migrenă sau cefalee (severă)
• Lupus eritematos sistemic
• Istoricul hiperplaziei endometriale (vezi mai jos)
• Epilepsie
• Astm bronsic
• Otoscleroza
• Mastopatie benignă
• Coreea minoră
Indicații pentru o „suspendare imediată a tratamentului
Tratamentul trebuie suspendat imediat dacă se evidențiază existența unei contraindicații și în următoarele cazuri:
• Icter sau deteriorarea funcției hepatice sau recurența mâncărimii colestatice sau icterului care a apărut pentru prima dată în timpul sarcinii sau a utilizării anterioare a steroizilor sexuali.
• Creșterea semnificativă a tensiunii arteriale.
• Cefalee asemănătoare migrenei cu debut nou, în special dureri de cap frecvente sau intense sau alte posibile simptome prodromale de ocluzie cerebrovasculară
• Sarcina.
• Simptome sau suspiciune de eveniment trombotic.
În cazul în care condițiile sau factorii de risc enumerați mai jos prezintă sau se înrăutățesc, raportul beneficiu-risc individual trebuie reevaluat, luând în considerare posibilitatea întreruperii tratamentului.
Ar trebui luată în considerare posibilitatea unei creșteri sinergice a riscului de tromboză la femeile care au o combinație de factori de risc sau la care este prezent un singur factor de risc cu o severitate deosebită. Acest risc crescut poate fi mai mare decât suma simplă a procentelor de riscul atribuibil factorilor individuali TSH nu trebuie prescris dacă evaluarea beneficiu / risc este negativă.
Tumori
Hiperplazia endometrială și carcinomul
La femeile cu uter intact, riscul de hiperplazie endometrială și carcinom este crescut după administrarea de estrogen singur pentru perioade lungi de timp. Riscul de cancer endometrial la utilizatorii care utilizează numai estrogeni crește de 2 până la 12 ori în comparație cu cei care nu utilizează, în funcție de durata tratamentului și de doza de estrogen (vezi pct. 4.8). La încetarea tratamentului, riscul poate rămâne ridicat timp de cel puțin 10 ani.
La femeile care nu sunt histerectomizate, adăugarea ciclică a unui progestogen timp de cel puțin 12 zile pe lună / ciclul de 28 de zile sau terapia combinată estrogen-progestogen previne riscul crescut asociat cu TSH numai cu estrogen.
Pentru doze orale de estradiol mai mari de 2 mg, estrogeni equini conjugați (CEE) mai mari de 0,625 mg și plasturi transdermici care eliberează doze de estrogen mai mari de 50 mcg / zi, siguranța endometrială a adăugării unui progestogen nu a fost demonstrată.
În primele luni de tratament pot apărea sângerări revărsate și pete. Dacă aceste episoade apar după un timp de la începerea terapiei sau continuă după suspendarea tratamentului, trebuie investigate cauzele acestor fenomene, inclusiv prin biopsie endometrială pentru a exclude o tumoare malignă a endometrului.
Stimularea dezechilibrată a estrogenului poate duce la transformarea premalignă sau malignă a focarelor reziduale ale endometriozei. Prin urmare, se recomandă adăugarea de progestativi la HRT numai cu estrogen la femeile care au suferit histerectomie pentru endometrioză dacă au cunoscut endometrioză reziduală.
Cancer mamar
Dovezile generale sugerează un risc crescut de cancer mamar la femeile care iau estrogen-progestogen și, eventual, HRT numai cu estrogen, care depinde de cât timp iau HRT.
Terapia combinată estrogen-progestativ
Studiul randomizat controlat placebo al femeilor (WHI) și studiile epidemiologice sunt de acord în detectarea unui risc crescut de cancer de sân la femeile care iau TSH estrogen-progestogen, care apare după aproximativ 3 ani de utilizare (vezi pct. 4.8).
Terapie numai cu estrogeni
Studiul WHI nu a constatat un risc crescut de cancer mamar la femeile histerectomizate care iau TSH numai cu estrogen. Majoritatea studiilor observaționale au raportat un risc crescut modest de a fi diagnosticat cancer de sân, care este substanțial mai mic decât cel observat la utilizatorii de combinații estrogen-progestogen (vezi pct. 4.8).
Riscul crescut apare după câțiva ani de tratament, dar revine la valoarea inițială în câțiva (cel mult cinci) ani de la întreruperea tratamentului.
Estimările riscului relativ general al diagnosticelor de cancer de sân calculate în mai mult de 50 de studii epidemiologice par a fi cuprinse între 1 și 2. În majoritatea studiilor, riscul relativ crește odată cu durata tratamentului și poate fi mai mic sau indiferent cu produsele pe bază doar de estrogen.
În cele două studii randomizate cu CEE, singure sau în combinație continuă cu MPA, a fost estimat un risc de 0,77 (95% CI: 0,59-1,01) sau 1,24 (95% CI: 1,01) -1,54) după 6 ani de HRT. Nu se știe dacă riscul crescut se aplică și altor produse utilizate pentru HRT.
Multe studii au raportat că cancerele diagnosticate la utilizatorii actuali sau recenți de HRT tind să fie mai bine diferențiate decât cele găsite la non-utilizatori. Datele referitoare la răspândirea extra-mamară nu sunt concludente.
Terapia de substituție hormonală, în special combinațiile estrogen-progestativ, mărește densitatea imaginilor mamografice, ceea ce poate face mai dificilă detectarea radiologică a unui cancer de sân.
Cancer ovarian
Cancerul ovarian este mult mai rar decât cel de sân. Terapia pe termen lung (cel puțin 5-10 ani) HRT numai cu estrogen a fost asociată cu un risc ușor crescut de cancer ovarian (vezi pct. 4.8). Unele studii, inclusiv studiul WHI, sugerează că HRT pe termen lung cu produse combinate poate conferi un risc similar sau ușor mai mic (vezi pct. 4.8).
Tumori hepatice
Tumorile hepatice benigne și chiar mai rar tumorile hepatice maligne au fost observate în cazuri rare după utilizarea substanțelor hormonale precum cele conținute în Progynova.În cazuri izolate, aceste tumori provoacă hemoragii intra-abdominale care pun viața în pericol.
Tromboembolism venos
HRT este asociat cu un risc de 1,3 până la 3 ori de a dezvolta tromboembolism venos (TEV), adică tromboză venoasă profundă sau embolie pulmonară. Este mai probabil ca aceste evenimente să apară în primul an de TSH decât în anii următori (vezi pct. 4.8).
Pacienții cu antecedente de tromboembolism venos sau stări trombofile cunoscute prezintă un risc crescut de TEV și HRT poate crește acest risc. Prin urmare, TSH este contraindicată la astfel de pacienți.
În absența unui „istoric personal de TEV, femeilor cu o rudă de gradul I cu antecedente de tromboză la o vârstă fragedă li se poate oferi un screening, după ce au fost informați despre limitările acestuia (screeningul permite identificarea doar a unei părți din defecte Dacă se identifică un defect trombofil care se separă de tromboză într-un membru al familiei sau dacă defectul este „sever” (de exemplu, antitrombină, proteină S, deficit de proteină C sau o combinație de defecte) HRT este contraindicată.
Femeile deja tratate cu anticoagulante necesită o evaluare atentă a raportului beneficiu-risc al HRT.
Factorii de risc recunoscuți în general pentru TEV includ, utilizarea estrogenului, intervenții chirurgicale majore, imobilizarea prelungită, antecedente personale sau familiale (un „istoric de TEV la o rudă de gradul I la o vârstă relativ fragedă poate indica o predispoziție genetică),„ obezitate severă ( IMC> 30 kg / m2), sarcină / perioada postpartum, lupus eritematos sistemic (LES) și cancer. Riscul de TEV crește și odată cu înaintarea în vârstă. Nu există un consens cu privire la rolul posibil al varicelor în tromboembolismul venos.
Ca la toți pacienții operați, trebuie acordată o atenție scrupuloasă măsurilor profilactice pentru prevenirea episoadelor de tromboembolism venos postoperator. Când se anticipează imobilizarea prelungită după o intervenție chirurgicală electivă, se recomandă întreruperea temporară a HRT cu 4 până la 6 săptămâni înainte de operație. Tratamentul nu trebuie reluat decât după mobilizarea completă a femeii.
Riscul de tromboembolism venos poate fi crescut temporar în cazurile de imobilizare prelungită, chirurgie electivă majoră sau post-traumatică sau traumatisme severe. În funcție de natura evenimentului și de durata imobilizării, ar trebui luată în considerare suspendarea temporară a HRT.
Atunci când se prescrie TSH unei femei cu factor de risc pentru TEV, raportul beneficiu / risc trebuie cântărit cu atenție cu pacientul.
Dacă TEV se dezvoltă după inițierea terapiei, medicamentul trebuie întrerupt Pacienții trebuie sfătuiți să contacteze imediat medicul în caz de simptome potențial cauzate de tromboembolism venos (de exemplu membrele inferioare umflate și dureroase, durere bruscă toracică, dispnee).
Boală arterială coronariană
Studiile controlate randomizate nu arată nicio protecție împotriva infarctului miocardic la femeile cu sau fără boală coronariană care au primit estrogen-progestogen sau numai estrogen HRT.
Terapia combinată estrogen-progestativ
Riscul relativ de boală coronariană în timpul utilizării TSH estrogen-progestogen este ușor crescut. Deoarece riscul absolut inițial depinde în mare măsură de vârstă, numărul de cazuri suplimentare de boală coronariană datorate utilizării estrogenului-progestogen este foarte mare. femei sănătoase recent în menopauză, dar crește mai târziu în viață.
Terapie numai cu estrogeni
Studiile controlate randomizate nu au arătat un risc crescut de boală coronariană la femeile histerectomizate care utilizează terapie numai cu estrogeni.
Accident vascular cerebral ischemic
Terapiile cu estrogen-progestogen sau numai estrogen sunt asociate cu un risc crescut de 1,5 ori de accident vascular cerebral ischemic. Riscul relativ nu se modifică odată cu vârsta sau cu timpul de la menopauză, însă, deoarece riscul absolut inițial depinde în mare măsură de vârstă, riscul general de accident vascular cerebral la femeile care utilizează TSH va crește odată cu înaintarea în vârstă.
Colecistopatie
Estrogenii cresc litogenitatea bilei. Unele femei sunt predispuse la colecistopatie în timpul terapiei cu estrogeni.
Alte conditii
• Deoarece aportul de estrogen poate duce la retenție de lichide, pacienții cu insuficiență renală sau cardiacă trebuie monitorizați Pacienții cu insuficiență renală în stadiu final trebuie monitorizați îndeaproape, deoarece se poate aștepta creșterea tensiunii arteriale. Concentrația sanguină a ingredientului activ al Progynova .
• Nu a fost confirmată o asociere între utilizarea HRT și debutul hipertensiunii. S-au raportat creșteri modeste ale tensiunii arteriale la femeile care iau TSH, dar creșteri semnificative clinic sunt rare. Cu toate acestea, dacă în cazuri individuale se dezvoltă hipertensiune arterială semnificativă clinic în timpul utilizării HRT, trebuie luată în considerare întreruperea tratamentului.
• Tulburările non-grave ale funcției hepatice, inclusiv hiperbilirubinemiile, cum ar fi sindromul Dubin-Johnson sau sindromul Rotor, necesită o monitorizare atentă și o monitorizare periodică a funcției hepatice. În cazul agravării indicilor funcției hepatice, terapia de substituție hormonală trebuie întreruptă.
• Femeile cu hipertrigliceridemie preexistentă trebuie urmărite îndeaproape în timpul terapiei cu estrogeni sau HRT, deoarece în această afecțiune au fost raportate cazuri rare de creșteri majore ale trigliceridelor plasmatice și pancreatită ulterioară după terapia cu estrogeni.
• Estrogenul mărește nivelurile de TBG, globulina care leagă hormonii tiroidieni, rezultând o creștere a hormonilor tiroidieni circulanți total măsurați ca PBI (iod legat de proteine), T4 (metoda coloanei sau RIA) sau T3 (metoda RIA). Absorbția rășinii de T3 este redusă pentru a reflecta creșterea TBG. Fracțiile libere de T4 și T3 sunt neschimbate. Alte proteine de legare, cum ar fi corticoglobulina (CBG) și globulina de legare a hormonilor sexuali (SHBG), pot fi crescute și pot duce la o creștere a niveluri circulante de corticosteroizi și, respectiv, steroizi sexuali. Fracțiile hormonale libere sau biologic active sunt neschimbate. Alte proteine plasmatice pot fi, de asemenea, crescute (substrat angiotensinogen / renină, alfa-1-antitripsină, ceruloplasmină).
• HRT nu îmbunătățește funcția cognitivă. Există dovezi ale unui risc crescut de demență probabilă la femeile care încep tratamentul combinat sau numai cu estrogen după vârsta de 65 de ani. Nu se știe dacă aceste constatări se aplică și femeilor tinere aflate în postmenopauză sau altor produse de terapie de substituție hormonală.
• Deși HRT poate avea un efect asupra rezistenței la insulină periferice și a toleranței la glucoză, nu este necesar să se schimbe regimul de tratament la femeile diabetice care utilizează HRT. Cu toate acestea, femeile cu diabet trebuie monitorizate îndeaproape în timpul tratamentului.
• În timpul TSH, unii pacienți pot dezvolta manifestări nedorite de stimulare a estrogenului, cum ar fi sângerări uterine anormale. Sângerarea uterină anormală frecventă sau persistentă în timpul tratamentului este o indicație pentru o evaluare a endometrului. Dacă, în ciuda tratamentului, persistă neregulile menstruale, prezența patologiilor organice trebuie exclusă prin recurgerea la tehnici de diagnostic adecvate.
• Fibroamele uterine (mioamele) pot crește în dimensiune sub influența estrogenului.În acest caz, tratamentul trebuie oprit.
• Dacă, în timpul tratamentului, se observă o reactivare a endometriozei, se recomandă întreruperea tratamentului.
• Dacă pacientul are prolactinom, este necesară o supraveghere medicală atentă (inclusiv măsurarea periodică a nivelurilor de prolactină).
• Chloasma poate apărea ocazional, în special la femeile cu antecedente de chloasma gravidarum. Femeile cu tendință la cloasmă ar trebui să evite expunerea la soare sau radiații ultraviolete în timp ce iau HRT.
• La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului.
Informații despre unele dintre ingredientele Progynova
Medicamentul conține lactoză, de aceea pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază sau malabsorbție la glucoză-galactoză nu trebuie să ia acest medicament.
Medicamentul conține zaharoză, de aceea pacienții cu probleme ereditare rare de intoleranță la fructoză și insuficiență de zaharază izomaltază nu trebuie să ia acest medicament.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Metabolismul estrogenului poate fi îmbunătățit prin utilizarea concomitentă a substanțelor cunoscute pentru a induce enzime metabolizante ale medicamentelor, în special citocromul P450, cum ar fi anticonvulsivantele (de exemplu, fenobarbital, fenitoină, carbamazepină) și antiinfecțioase (rifampicină, rifabutină, nevirapină, efavirenz).
Oxcarbazepina, topiramatul, felbamatul și griseofulvina sunt, de asemenea, potențiali inductori ai enzimelor hepatice. Inducția maximă a enzimei nu este în general observată timp de 2-3 săptămâni, dar poate dura cel puțin 4 săptămâni după întreruperea tratamentului.
În cazuri rare, s-au observat niveluri reduse de estradiol cu utilizarea concomitentă a unor antibiotice (de exemplu, peniciline și tetracicline).
Ritonavirul și nelfinavirul, deși cunoscut sub numele de inhibitori puternici, prezintă, prin contrast, proprietăți inducătoare atunci când sunt utilizate concomitent cu hormoni steroizi.
Preparatele din plante precum Hypericum perforatum pot induce metabolismul estrogenului.
Creșterea metabolismului estrogenului poate duce la efecte clinice reduse și modificări ale profilului de sângerare uterină.
Substanțele care suferă o conjugare substanțială (de exemplu paracetamol) pot crește biodisponibilitatea estradiolului prin inhibarea competitivă a sistemului de conjugare în timpul absorbției.
În cazuri individuale, nevoia de medicamente antidiabetice orale sau insulină se poate modifica ca urmare a efectului HRT asupra toleranței la glucoză.
• Interacțiunea cu alcoolul
Ingerarea acută de alcool în timpul utilizării HRT poate duce la creșterea nivelului circulant de estradiol.
• Interacțiunea cu testele de laborator
Utilizarea steroizilor sexuali poate influența parametrii biochimici referitori, de exemplu, la funcția hepatică, tiroidiană, suprarenală și renală, la nivelurile plasmatice ale proteinelor (transportoare), cum ar fi globulina care leagă corticosteroizii și fracțiile lipidice / lipoproteice, parametrii metabolismului glucozei și parametrii de coagulare și fibrinoliză.
04.6 Sarcina și alăptarea
Sarcina
Progynova este contraindicat în timpul sarcinii (vezi pct. 4.3). Dacă sarcina apare în timpul tratamentului cu Progynova, tratamentul trebuie oprit imediat.
Rezultatele majorității studiilor epidemiologice disponibile indică faptul că expunerea accidentală a fătului la estrogen nu provoacă efecte teratogene sau fetotoxice.
Timp de hrănire
Progynova este contraindicat în timpul alăptării. Cantități mici de hormoni sexuali pot fi excretați în laptele matern.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu s-au efectuat studii privind efectele asupra capacității de a conduce vehicule sau de a folosi utilaje.
04.8 Efecte nedorite
Efectele secundare grave asociate terapiei de substituție hormonală sunt, de asemenea, raportate la pct. 4.4 (Atenționări și precauții speciale pentru utilizare).
Tabelul de mai jos enumeră efectele nedorite raportate la femeile care utilizează TSH, clasificate în funcție de sistemul MedDRA organ (MedDRA SOCs).
Cel mai potrivit termen MedDRA a fost folosit pentru a descrie o reacție adversă specifică, sinonimele sale și condițiile conexe.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului (vezi pct. 4.4).
Riscul de cancer mamar
• Un risc crescut de a fi diagnosticat cancer de sân este raportat la femeile care urmează terapie estrogen-progestogen timp de mai mult de 5 ani, care poate fi dublat.
• Riscul crescut la utilizatorii de terapii cu estrogeni este semnificativ mai mic decât cel observat la utilizatorii de combinații estrogen-progestativ.
• Nivelul de risc depinde de durata utilizării (vezi pct. 4.4).
• Rezultatele studiului controlat cu placebo (studiul WHI) și ale studiului epidemiologic mai amplu (MWS) sunt prezentate mai jos.
Studiul milioane de femei - risc suplimentar apreciat cancer de san dupa 5 ani de utilizare
Studii SUA WHI - Risc suplimentar de cancer mamar după 5 ani de utilizare
‡ Când analiza a fost limitată la femeile care nu folosiseră TSH înainte de studiu, nu a existat un risc crescut în primii 5 ani de tratament: după 5 ani riscul a fost mai mare decât la persoanele care nu au utilizat.
** Studiu WHI la femei fără uter, care nu a prezentat un risc crescut de cancer mamar.
Riscul de cancer endometrial
Femeile aflate în postmenopauză cu uter
Riscul de cancer endometrial este de aproximativ 5 din 1000 de femei cu uter care nu utilizează TSH.
La femeile cu uter, utilizarea HRT numai cu estrogen nu este recomandată, deoarece crește riscul de cancer endometrial (vezi pct. 4.4).
În funcție de durata de utilizare și doza de estrogen, riscul crescut de cancer endometrial în studiile epidemiologice variază între 5 și 55 de cazuri suplimentare la 1000 de femei între 50 și 65 de ani.
Adăugarea unui progestogen la terapia cu estrogeni timp de cel puțin 12 zile pe ciclu poate preveni acest risc crescut. În studiul Million Women, utilizarea HRT estrogen-progestogen (secvențial sau combinat) nu a crescut riscul de cancer endometrial (RR 1.0 (0,8-1,2)).
Cancer ovarian
Utilizarea pe termen lung a HRT numai cu estrogen sau estrogen-progestogen a fost asociată cu un risc mic crescut de cancer ovarian.În studiul Million Women, 5 ani de HRT au dus la 1 caz suplimentar la 2500 de utilizatori.
Risc de tromboembolism venos
HRT este asociată cu un risc relativ crescut de 1,3 până la 3 ori de a dezvolta tromboembolism venos (TEV), adică tromboză venoasă profundă sau embolie pulmonară. Este mai probabil ca aceste evenimente să apară în primul an de utilizare (vezi pct. 4.4). Rezultatele studiilor WHI sunt prezentate mai jos:
Studii WHI - Risc suplimentar de TEV după 5 ani de utilizare
§ Studiul WHI la femeile fără uter
Risc de boli coronariene
• Riscul apariției bolilor coronariene este ușor crescut la utilizatorii de estrogen-progestogen TRS peste vârsta de 60 de ani (vezi pct. 4.4).
Riscul de accident vascular cerebral ischemic
• Utilizarea terapiilor numai cu estrogen sau estrogen-progestativ este asociată cu un risc relativ crescut de accident vascular cerebral ischemic de până la 1,5. Riscul de accident vascular cerebral hemoragic nu crește în timpul utilizării HRT.
• Acest risc relativ este independent de vârsta sau durata utilizării. Cu toate acestea, întrucât riscul inițial este foarte dependent de vârstă, riscul general de accident vascular cerebral la femeile care utilizează TSH va crește odată cu vârsta (vezi pct. 4.4).
Studii WHI combinate - Risc suplimentar de accident vascular cerebral ischemic§ după 5 ani de utilizare
§ Nu s-a făcut nicio distincție între accident vascular cerebral ischemic și hemoragic.
Alte reacții adverse au fost raportate la utilizarea estrogenului-progestativ:
• colecistopatii;
• tulburări ale pielii și ale țesutului subcutanat: cloasma, eritem multiform, eritem nodos, purpură vasculară;
• demență probabilă peste 65 de ani (vezi pct. 4.4).
Raportarea reacțiilor adverse suspectate
Raportarea reacțiilor adverse suspectate care apar după autorizarea medicamentului este importantă deoarece permite monitorizarea continuă a raportului beneficiu / risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze orice reacții adverse suspectate prin intermediul sistemului național de raportare. "Adresa www. agenziafarmaco.gov.it/it/responsabili.
04.9 Supradozaj
Studiile de toxicitate acută nu indică riscuri de efecte secundare acute după administrarea accidentală a unei doze chiar de multe ori mai mari decât cea terapeutică. Unele femei pot prezenta greață, vărsături și sângerări de sevraj.
Nu există un antidot specific și tratamentul trebuie să fie simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: hormoni sexuali și modulatori ai sistemului genital, estrogeni.
Codul ATC: G03CA03.
Ingredientul activ, 17β-estradiolul sintetic, este identic din punct de vedere chimic și biologic cu estradiolul uman endogen, compensează pierderea producției de estrogen la femeile aflate în postmenopauză și ameliorează simptomele menopauzei.
• Reducerea simptomelor deficitului de estrogen
Ameliorarea simptomelor menopauzei se realizează în primele câteva săptămâni de tratament.
05.2 Proprietăți farmacocinetice
După administrarea orală, valeratul de estradiol este absorbit rapid și complet. Esterul steroidului este descompus în estradiol și acid valeric în timpul absorbției și la prima trecere hepatică. Atinge vârful maxim plasmatic la 1-3 ore după administrare. Nivelurile de estradiol rămân crescute timp de 24 de ore.
După administrarea zilnică repetată, nu apare nicio creștere a estradiolului plasmatic.
În general, excreția are loc sub formă de metaboliți: 90% în urină și 10% pe cale fecală.
Timpul de înjumătățire al excreției de estradiol este de 1 zi.
05.3 Date preclinice de siguranță
Profilul toxicologic al estradiolului este bine cunoscut. Nu există date preclinice relevante pentru medicul de prescripție, pe lângă cele menționate deja în alte secțiuni.
• Carcinogenitate
Rezultatele studiilor de toxicitate pe doze repetate, inclusiv studii privind potențialul cancerigen, nu sugerează riscuri speciale legate de utilizarea la om. Cu toate acestea, trebuie remarcat faptul că hormonii sexuali pot favoriza creșterea anumitor țesuturi și tumori dependente de hormoni.
• Embriotoxicitate / teratogenitate
Studiile de toxicitate asupra funcției de reproducere cu valerat de estradiol nu au indicat un potențial teratogen, deoarece administrarea de valerat de estradiol nu are ca rezultat concentrații plasmatice non-fiziologice de estradiol, acest preparat nu prezintă un risc pentru făt.
• Mutagenicitate
Studii in vitro Și in vivo cu 17b-estradiol nu au dat nicio indicație a unui potențial mutagen.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Lactoză monohidrat, amidon de porumb, povidonă 25, talc, stearat de magneziu, zaharoză, povidonă 90, macrogol 6.000, carbonat de calciu, ceară E, glicerol 85%, dioxid de titan, indigo carmin.
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
5 ani.
06.4 Precauții speciale pentru depozitare
Acest medicament nu necesită condiții speciale de păstrare.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blister din PVC / aluminiu conținând 20 de comprimate acoperite.
06.6 Instrucțiuni de utilizare și manipulare
Fără instrucțiuni speciale.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Bayer S.p.A. Viale Certosa, 130 - 20156 Milano
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
A.I.C. n. 021226016
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
04.04.1969/01.06.2010
10.0 DATA REVIZUIRII TEXTULUI
10/2015