Ce este Propionibacterium acnes
Propionibacterium acnes este o bacterie anaerobă Gram-pozitivă, care nu formează spori, care se află în mod normal în pielea umană, în special în foliculii pilosebacei, unde extrage nutrienții de care are nevoie din sebum, din produsele secundare ale metabolismului pielii și din resturile celulare prezente în aceste zone.
Rol în acnee
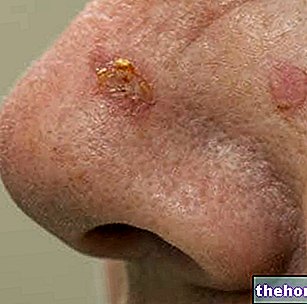
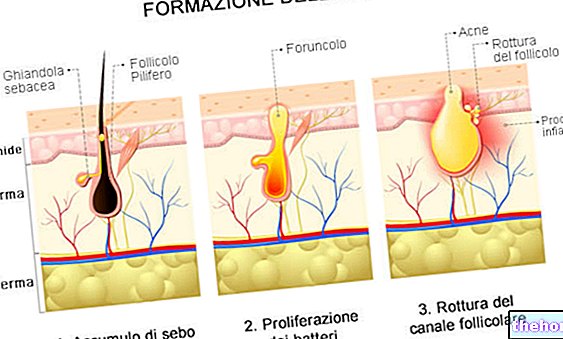
Propionibacterium acnes preferă condițiile de anaerobioză (absența oxigenului) asociate cu prezența secrețiilor abundente sebacee; aceste circumstanțe se materializează în interiorul comedoanelor („dopuri ale porilor pielii”), puncte negre miniaturale care împiedică fluxul normal de sebum în conducta foliculului pilo-sebaceu și de acolo la suprafața pielii.
Activitatea Propionibacterium acnes în interiorul comedoanelor determină un răspuns inflamator mediat de eliberarea diferitelor substanțe capabile să joace un rol în patogeneza acneei: hialuronidază, protează, lipază și factori chimiotactici pentru neutrofile, limfocite și macrofage. Bine cunoscută, în acest sens, este capacitatea Propionibacterium acnes pentru a produce o lipază extracelulară care hidrolizează trigliceridele sebumului în glicerol și acizi grași, favorizând creșterea altor specii bacteriene, predispunând la comedogeneză și agravând inflamația locală. Această inflamație subminează integritatea keratinocitelor și a peretelui folicular, deteriorându-l în sus pentru a-l face să se rupă.
La unii subiecți, reacția inflamatorie a pielii la aceste evenimente este de natură să declanșeze o reacție inflamatorie în creștere exponențială, care culminează cu semnele tipice ale acneei: formarea de papule, pustule și noduli.
Tratament
Pentru rolul important al Propionibacterium acnes în etiopatogeneza acneei, antibioticele - atât topice, cât și sistemice - constituie un ajutor important în terapia farmacologică a acneei, în special cea pustulară.
În mod normal, utilizarea antibioticoterapiei topice este rezervată doar pentru cele mai severe cazuri de acnee, cu atât mai mult în cazul antibioterapiei orale, pentru a evita stabilirea rezistenței la aceleași antibiotice.
De fapt, deși acțiunea bacteriostatică, bactericidă și antiinflamatoare a acestor medicamente este avantajoasă terapeutic, creșterea tulpinilor de Propionibacterium acnes rezistent la unii dintre antimicrobienii utilizați în mod normal în terapia topică, cum ar fi clindamicina, eritromicina, peroxidul de benzoil, meclociclină, nadifloxacină, gentamicină și acid azelaic.
Din acest motiv, utilizarea antibioticelor trebuie să fie pe deplin conformă cu prescripțiile medicale. În general, tratamentul acneei cu antibiotice topice trebuie limitat la o perioadă de 6-8 săptămâni și, mai presus de toate, aceste medicamente nu ar trebui utilizate. monoterapie.
Retinoizii topici (cum ar fi adapalenul, tretinoina sau izotretinoina) cresc eficacitatea anti-acneică a antimicrobienilor facilitând pătrunderea acestora în foliculii pilosebacei blocați, unde Propionibacterium acnes.
Alte patologii
The Propionibacterium acnes nu este implicat exclusiv și în apariția sau agravarea manifestărilor acneice.
De fapt, această bătaie poate deveni și un agent patogen oportunist, identificat ocazional ca fiind responsabil de artrită, osteomielită, endocardită, meningită și infecții chirurgicale (fiind protejat în interiorul foliculilor pilosebacei, rezistă foarte bine la procedurile de dezinfecție a pielii preoperatorii).
Mai mult, unele studii au evidențiat prezența P. acnes la pacienții cu sarcoidoză și sciatică, ipotezând astfel o relație între aceste patologii și prezența unei posibile infecții cauzate de această bătaie.
La pacienții cu sarcoidoză P. acnes a fost găsit în interiorul ganglionilor limfatici, însă la pacienții care suferă de sciatică, bătaia a fost găsită în discurile intervertebrale.
În cele din urmă, inflamația cauzată de piele de către Propionibacterium acnes poate crea condiții favorabile dezvoltării infecțiilor secundare de către alte bacterii care nu fac parte în mod normal din flora comensală a pielii, cum ar fi, de exemplu, Stafilococ epidermidă.