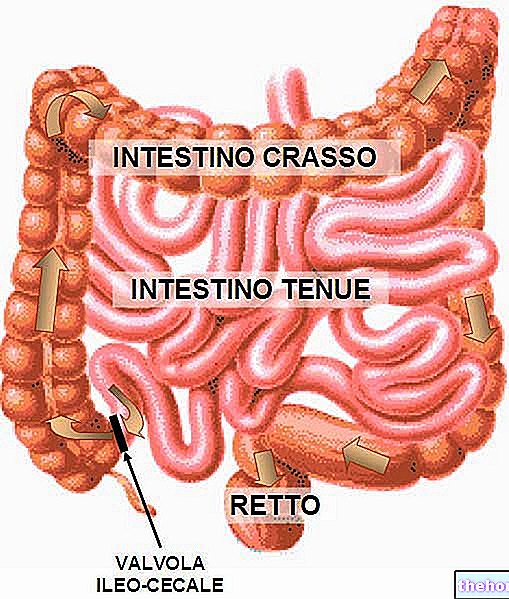
Definiție
Fistulele anale sunt mici tuneluri patologice și infectate care conectează anusul cu pielea înconjurătoare. În mod specific, pentru a fi definite ca atare, fistulele anale trebuie să se dezvolte în locul anatomic precis - numit „linie pieptănată sau linie anorectală” - care separă rectul de anus, unde sunt adăpostite glandele anale exocrine.
Pentru a înțelege: care sunt glandele anale?
Glandele anale - numite precis glandele lui Hermann și Desfosses în memoria descoperitorilor lor - sunt mici structuri anatomice situate de-a lungul peretelui canalului anal. Canalele lor glandulare tubulare își secretă conținutul în criptele anale (mici depresiuni în formă de cuib de rândunică care sunt dispuse în regiunea anală într-un mod curios circular).
Fistulele anale sunt rezultatul final al unei infecții a acestor glande care, pe măsură ce progresează, degenerează într-un abces.
- Cu alte cuvinte, fistulele anale reprezintă complicația imediată a unui abces anal tratat inadecvat.
Cum se formează
Am văzut că fistulele anale reprezintă consecința directă a unei „infecții cu abces (abces) netratate.
Pentru a dezvolta fistula, infecția trebuie să provină din criptă: agenții patogeni sunt capabili să pătrundă în aparatul sfincterian ajungând în criptele glandelor anale.
Când glandele anale se inflamează (de exemplu datorită trecerii agenților patogeni din materiile fecale) se formează un sac de puroi care, atunci când este rupt, dă naștere fistulei anale.
Dar procesul care duce la formarea fistulei poate fi, de asemenea, diferit: în anumite circumstanțe, reziduurile fecale sau secrețiile mucoase sunt blocate în criptele anale, astfel încât să favorizeze infecția glandelor. La rândul său, procesul infecțios poate fi indusă fie de „intrarea materialului fecal în tubii excretori, ambele dintr-un blocaj al scurgerii glandelor.
Sa nu uiti asta ...
Abcesul anal și fistula anală reprezintă două etape evolutive ale aceleiași boli: abcesul este de fapt complicația acută a unei infecții, în timp ce fistula anală constituie forma sa cronică.
- Nu există fistula anală fără un abces
Cauze și factori de risc
Fistulele pot fi favorizate de diverși factori, aceiași responsabili pentru abcesele anale:
- Ulcerele anale
- Boli inflamatorii intestinale, cum ar fi boala Crohn, diverticulita și colita ulcerativă. Se estimează că 50% dintre pacienții cu boala Crohn au cel puțin o dată o fistulă anală.
- Sistem imunitar afectat: 30% dintre pacienții cu HIV dezvoltă fistule anale
- Cancerul rectal
- Tuberculoză
- Boli cu transmitere sexuală (de exemplu, chlamydia și sifilisul)
- Complicarea intervenției chirurgicale intestinale
În comparație cu femeile, bărbații par să fie mai sensibili la fistulele anale.În plus, statisticile medicale arată că această tulburare apare cu o incidență mai mare la bărbații tineri-adulți cu vârste cuprinse între 20 și 40 de ani.
Tipuri de fistule anale
Fistulele anale nu sunt toate la fel: sunt clasificate în esență pe baza structurii și a locației.
În funcție de structură, acestea includ:
- Fistule rectilinii: au un singur canal de comunicare
- Fistule ramificate: sunt observate mai multe canale de conectare
- Fistule potcoavă: conectează sfincterul anal la pielea din jur, trecând mai întâi prin rect
Pe baza localizării canaliculului fistulos, se disting fistulele "înalte", situate deasupra liniei dentate, și fistulele "joase", situate dedesubt. Mai precis, fistulele anale pot fi clasificate în diferite moduri, dar în general se face trimitere la clasificarea Parks sau la cea propusă de American Gastroenterological Association (AGA).
* Puțină anatomie de înțeles ...
Sfincterul anal extern este un mușchi striat format din două fascicule:
- Fascicul subcutanat *, traversat de fibre ale tunicii longitudinale complexe
- Fascicul adânc *, cea mai groasă parte a sfincterului care înconjoară membrana mucoasă a canalului anal și sfincterul intern
Anusul levator * este în schimb un mușchi subțire și alungit, împărțit în trei secțiuni: pubococcigian, puborectal și ileococcigian

- Fistule superficiale: localizate distal (dedesubt) de sfincterul anal intern și de complexul sfincterului extern (așa cum se arată în figură nu traversează sfincterul intern sau extern)
- Fistule intersfincterice: localizate între sfincterul anal intern și complexul sfincterului extern; se poate extinde în jos până la pielea perianală, în sus (orb) sau se poate deschide în rect
- Fistulele transfinterice: trec prin spațiul interstițial și sfincterul anal extern; apoi trec atât prin sfincterul intern cât și extern
- Fistule suprasfincterice: trec prin sfincterul intern, trec în sus în jurul sfincterului extern peste mușchiul puborectal, apoi se îndreaptă în jos în mușchiul levator înainte de a se îndrepta spre piele
- Fistule extrasferice: au o cale care începe deasupra sfincterului anal intern și se termină în orificiul cutanat extern.
semne si simptome
Pentru informații suplimentare: Simptome ale fistulei anale
Tabloul clinic al unui pacient care suferă de fistule anale include o încurcare de semne și simptome destul de evidente.
Dacă, în stadiile incipiente ale bolii, pacientul nu realizează infecția, în faza acută simptomele cu siguranță nu trec neobservate.Fistulele anale provoacă, de fapt, o senzație neplăcută de iritație, mâncărime și umflare în anal, care tinde să devină accentuat. în timpul defecației și este însoțit de obicei de scurgeri minime, dar continue de scaun, puroi sau mucus, care menține regiunea anală umedă, provocând dermatită și mâncărime. Durerea percepută poate deveni insuportabilă prin efectuarea anumitor mișcări, atât de mult încât unii pacienți chiar se luptă să rămână așezați pe o suprafață rigidă.
Nu este neobișnuit să vezi sângerări sau puroi în scaun; foarte des, pierderea de material seros sau puroi din orificiul anal are loc, de asemenea, independent de evacuare (incontinență fecală). La unii pacienți afectați de fistula anală există, de asemenea, o creștere mai mult sau mai puțin semnificativă a temperaturii corpului (febră / febră de grad scăzut).
În absența unei intervenții farmacologice sau chirurgicale, simptomele tipice ale fistulei anale pot degenera: inflamația cronică dată de abcesul anal poate predispune, în timp, la dezvoltarea neoplasmelor maligne.
La pacienții sever imunocompromiși, cum ar fi cei afectați de SIDA, fistula anală tinde să degenereze în fasciita necrotizantă a lui Fournier, extinzându-se astfel către organele genitale și inghinale.
Diagnostic
Examinarea proctologică este esențială pentru a constata suspiciunea de fistulă anală. După analiza simptomelor raportate de pacient, medicul continuă examinarea fizică, care poate fi efectuată și sub anestezie locală.
Deși constatarea unei fistule anal este destul de simplă, din păcate, identificarea precisă a căii fistuloase este destul de complexă; atât de mult "este că de multe ori întreaga cale fistuloasă poate fi identificată numai în timpul intervenției chirurgicale.
De obicei, diagnosticul constă într-o ecografie endoanală ușoară (efectuată cu o sondă rotativă specială capabilă să identifice traseul canalului cât mai mult posibil). Aici, medicul va evalua:
- Roșeață locală și umflături
- Posibile pierderi de sânge
- Scurgerea puroiului în timpul examinării rectale
- Orice cicatrici chirurgicale
Când fistulele anale sunt foarte complexe și ramificate, este adesea necesar RMN perianal.
Tratament
Tratamentul medical al fistulelor perineale include antibiotice, imunosupresoare și imunomodulatoare. În general, eficacitatea terapeutică a acestor medicamente este destul de slabă, având în vedere frecvența ridicată a recidivelor la întreruperea tratamentului. Pe de altă parte, terapia imunomodulatoare sistemică (vezi: Remicade) sau locală cu anti-TNFα, pare să inducă o vindecare rapidă și stabilă a fistulelor care complică boala Crohn, la un procent bun de pacienți.
Tendința limitată de regresie definitivă, fie spontană, fie indusă de droguri, a fistulelor anale determină medicul să supună pacientul unei intervenții chirurgicale delicate. Strategiile chirurgicale de îndepărtare a fistulei sunt numeroase și variate: deci va revine medicului să stabilească cum să acționeze, pe baza structurii și lungimii fistulei. Scopul final al acestor intervenții este eradicarea permanentă a procesului supurativ fără a compromite continența anală a pacientului
Studiu aprofundat: principalele tipuri de intervenție
Intervenții invazive
- Fistulotomia: este de obicei rezervată pacienților cu fistule simple; această intervenție constă în aplatizarea literală a canaliculului. Procedura nu este împovărată cu un risc semnificativ de incontinență.
- Fistulectomia: implică disecția întregii fistule și a unei porțiuni micro din țesutul sănătos din jur.
- Seton: este un fel de fir mare (tub) introdus prin fistulă și ulterior îmbinat la cele două capete ale acestuia în afara corpului. Setonul are două avantaje potențiale: primul este drenajul continuu al materialului conținut în tunelul fistulos (astfel ca puroi), care scapă spre exterior, prevenind dezvoltarea complicațiilor și facilitând operațiile chirurgicale ulterioare; al doilea avantaj se referă la posibilitatea de a pune periodic elasticul în tracțiune pentru a diseca încet țesutul muscular (ELASTODIEREZĂ sau SECȚIUNE LENTĂ), tăind un segment nou pe măsură ce leziunea anterioară se vindecă; prin aceasta, se evită tăieturile curate și riscul de incontinență.
- Fistulectomie în două etape. După cum sugerează termenul în sine, această operație se efectuează în două momente diferite, pentru a minimiza riscul de complicații, cum ar fi deteriorarea sfincterului anal și incontinența fecală. Este indicat în tratamentul fistulelor complexe, transfinterice și suprasferice, care implică și mușchii anali. În prima fază implică poziționarea unui seton care este pus periodic în tracțiune pentru a diseca încet țesutul muscular (ELASTODIEREZĂ sau SECȚIUNE LENTĂ). Tratamentul cu seton durează câteva luni și, evident, este puțin satisfăcător pentru pacient. Prin punerea tensiunii asupra setonului, orificiul fistulos este coborât din ce în ce mai mult, permițând o fistulotomie sau fistulectomie de îndată ce secțiunea planului muscular (efectuată anterior prin intermediul unui seton) cedează loc cicatricilor solide.
- Lamboul endorectal: constă în reconstrucția mucoasei, submucoasei și ocazional a tunicii musculare circulare, obținută prin aplicarea unui lambou bine vascularizat al mucoasei rectale (preluat din rectul suprapus) pe deschiderea internă a fistulei (orificiul fistulos). această procedură, probabilitatea incontinenței este de 35%.
Tratamente inovatoare și minim invazive care elimină complicațiile postoperatorii, cum ar fi incontinența fecală (care apare în aproximativ 10-30% din cazuri).
- Închiderea fistulei cu lipici de fibrină. Operația are o rată de vindecare modestă, în ordinea a 20-60%. Aceasta implică injectarea în interiorul tunelului fistulos, curățat anterior (debriding), a unui amestec solubil pentru a-l sigila, la fel cum ar face un lipici. Avantajele sunt legate de mini-invazivitatea intervenției, care anulează multe dintre complicațiile tipice intervențiilor tradiționale (inclusiv incontinența) și asigură o revenire mai rapidă la activitățile normale. Cu toate acestea, riscul de recurență rămâne ridicat, cu o rată de succes scăzută a vindecării definitive a fistulelor anale.
- Închiderea fistulei cu dopuri medicamentoase, rezistente la infecții și inerte (nu generează reacții de la un corp străin). Aceste tratamente mai puțin invazive decât intervențiile chirurgicale tradiționale se efectuează prin introducerea unor „dopuri anale medicamentoase” speciale (dopuri de fistule) în fistulă, care favorizează generarea de țesuturi noi și sunt apoi reabsorbite spontan de către corp. De asemenea, în acest caz, complicațiile sunt aproape nule, inclusiv riscurile de incontinență; rata de succes terapeutic este bună (40-80%), dar există încă un risc important de recidivă.
- Tehnica LIFT (ligarea tractului fistulei inter sfincteriene): procedură chirurgicală inovatoare care se bazează pe închiderea sigură a orificiului fistulos intern (prin spațiul inter-sfincteric și nu pe calea endorectală) și pe îndepărtarea concomitentă a țesutului criptoglandular infectat (cauza fistulelor) .Este o tehnică recentă minim invazivă, sigură, eficientă și ieftină, cu o rată de succes bună și risc scăzut de recurență.
- VAAFT (Video Assisted Anal Fistula Treatment): folosește instrumente avansate de diagnostic (fistuloscop operativ) care permit în primul rând să aibă o vedere directă a căii fistuloase din interior, evidențiind și orice complicații locale. În plus față de vedere, acest dispozitiv vă permite pentru a curăța și trata fistula însăși din interior, urmând pas cu pas fazele de operare de pe monitor; în plus, operația implică închiderea ermetică a orificiului intern al fistulei transanal, important pentru a evita trecerea materialului fecal în fistulă Tehnica este indicată în special pentru tratamentul fistulelor perianale complexe. Prin tratarea fistulei din interior, se elimină riscul de a provoca deteriorarea sfincterelor; tot în acest caz, prin urmare, riscul de incontinență postoperatorie este eliminat.
De cele mai multe ori, pacientul este operat în spitalul de zi, ceea ce înseamnă că se poate întoarce acasă în aceeași zi a operației. Pentru fistule mai complicate, totuși, pacientul poate fi ținut în spital timp de două sau mai multe zile.
Intervenție post
După operație, percepția unei ușoare dureri trebuie considerată o stare absolut normală. Pierderea de sânge este, într-o oarecare măsură, un risc destul de frecvent post-chirurgical. În urma unei operații pentru o fistulă anală, durerea poate fi controlată prin administrarea de analgezice, ale căror doze trebuie întotdeauna stabilite de medic.
În plus, pentru a minimiza durerea, pacientul poate efectua comprese ușoare de apă caldă-caldă (baie de șezut) pe zona de intervenție. Pentru a facilita evacuarea, medicul poate prescrie laxative sau medicamente pentru înmuierea scaunelor.
Posibilul aport de antibiotice (sub prescripție medicală) care trebuie administrat pe cale orală poate preveni apariția infecțiilor post-chirurgicale.
Riscurile majore asociate cu intervenția chirurgicală pentru fistulele anale sunt:
- Infecții
- Incontinență fecală
- Fistula recidivantă
Abordarea dezirabilă este evitarea cazului numărul 2 pe cât posibil; cu alte cuvinte, încercăm să protejăm continența sfincterului prin adoptarea (când este posibil) a unor tehnici minim invazive, chiar dacă acest lucru este în detrimentul ratei de succes (mai mici) și a (mai mare) risc de recidivă în comparație cu tehnicile chirurgicale tradiționale. Cu toate acestea, o astfel de abordare implică adesea costuri mai mari pentru sănătate, o problemă deloc neglijabilă dacă luăm în considerare situațiile socio-economice actuale ale țării.
Riscurile postoperatorii pot fi parțial prevenite, acordând o atenție deosebită igienei plăgii și respectând odihna absolută: în acest fel, se împiedică infectarea plăgii și recurgerea fistulei anale.










-cause-sintomi-e-cura.jpg)







.jpg)
