Generalitate
MRSA este o infecție bacteriană umană cauzată de tulpini de Staphylococcus aureus în special, deoarece sunt rezistente la unele antibiotice, cum ar fi penicilinele și cefalosporinele.

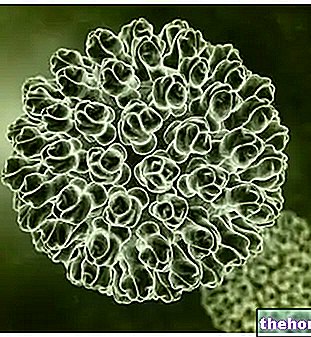
Figura: Staphylococcus aureus rezistent la meticilină văzut la microscopul cu scanare cu lumină (colorare artificială).
Boala afectează în principal persoanele internate în spitale; totuși, în ultimii ani, se răspândește din ce în ce mai mult chiar și în rândul persoanelor care nu sunt spitalizate, în special în rândul celor care petrec mult timp în contact strâns cu alte persoane (deținuți, sportivi ai echipelor sportive, studenți etc.).
Simptomele sunt extrem de variabile: MRSA, de fapt, se poate manifesta nu numai cu furuncule, abcese și celulită infecțioasă, ci și cu febră, frisoane, septicemie, endocardită etc.
Terapia depinde de caracteristicile infecției și de rezultatele testelor de cultură.
Ce este MRSA?
MRSA este o infecție bacteriană umană cauzată de anumite tulpini de Staphylococcus aureus, rezistent la antibiotice β-lactamice precum peniciline (meticilină, dicloxacilină, nafcilină, oxacilină etc.) și cefalosporine.
CARE SE REZISTĂ REZISTENȚA BACTERIILOR LA ANTIBIOTICE?
Bacteriile devin rezistente la antibiotice atunci când dezvoltă accidental o mutație genetică care îi determină să supraviețuiască acțiunii bactericide a medicamentului. De exemplu, pot dobândi un mecanism de apărare pe care nu îl aveau anterior.
Marea difuzie a bacteriilor rezistente la antibiotice, care a avut loc în ultimele decenii, este legată de „utilizarea nediscriminatorie care s-a făcut de antibiotice: prin abuzul lor, de fapt, bacteriile sensibile au fost exterminate și cele rezistente (care erau în număr minor) pentru a dobândi dominanță în cadrul speciei.
SENSUL MRSA
MRSA este acronimul pentru Staphylococcus aureus Rezistent la meticilină. Acest acronim (care, în lumina definiției date poate părea inadecvat), a fost inventat din cauza primului antibiotic, la care unele tulpini de Staphylococcus aureus, a fost meticilină.
Când biologii și medicii au realizat că rezistența acestor tulpini a fost îndreptată și către celelalte peniciline și cefalosporine, termenul MRSA intrase în jargonul comun și nu a fost niciodată schimbat.
Ce sunt MSSA-urile?
Stafilococii aurei nerezistenți la peniciline și cefalosporine sunt clasificați cu abrevierea MSSA sau Stafilococ auriu sensibil la meticilină. Chiar și pentru acestea, acronimul care le identifică nu reflectă pe deplin caracteristicile lor; totuși, acum a intrat în uz comun și a fost menținut ca atare.
STAPHYLOCOCCUS AUREUS
The Staphylococcus aureus este o bacterie gram-pozitivă, sferică și asporigenă, care colonizează în principal membranele mucoase nazofaringiene, pielea și glandele cutanate. Infecția cauzată de aceasta poate fi minoră dacă este limitată la piele (impetigo, abcese și furuncule), dar poate fi fatală și dacă trece prin piele și se răspândește în sânge sau inimă.
TIPURI DE MRSA
Primele cazuri de MRSA au apărut de la începutul anilor '60 ai secolului trecut și, timp de cel puțin douăzeci de ani, au vizat doar pacienții din spital.
La începutul anilor 1980, chiar și persoanele ne-spitalizate au început să contracteze infecția. Cei mai afectați au fost oameni aflați în locuri extrem de aglomerate, cum ar fi închisori, adăposturi pentru persoanele fără adăpost, cămine studențești, vestiare de sală de gimnastică și teren de sport, cazarmă și școli.
Prin urmare, locul infecției a fost luat ca parametru pentru a distinge două tipuri de SARM:
- HA-MRSA, unde HA înseamnă Healthcare-Associated și se referă la toate cazurile de MRSA care s-au infectat în timpul unei spitalizări.
- CA-MRSA, unde CA înseamnă Community-Associated și se referă la toate cazurile de MRSA care au contractat infecția în afara unui spital și, de obicei, într-un loc aglomerat.
Deși numărul cazurilor de CA-MRSA crește în prezent, HA-MRSA este în continuare cel mai răspândit tip de SARM.
Cauze
Bacteria responsabilă de MRSA este de obicei transmisă prin contact direct, de exemplu prin mâinile unui individ infectat sau colonizat (NB: prin individ colonizat, ne referim la o persoană capabilă să răspândească un agent patogen, dar, în ciuda acestui fapt, sănătoasă). Alte modalități de transmitere sunt reprezentate de așa-numitul contact piele-piele și de tot ceea ce a fost atins anterior de o persoană cu MRSA (de exemplu prosoape, cearșafuri, haine etc.).
MRSA este foarte durabil și este capabil să supraviețuiască pe suprafața obiectelor (clanțe, chiuvete, podele etc.) pentru perioade lungi de timp.
HA-MRSA
MRSA a fost și continuă să fie o infecție tipică în spitale din cel puțin trei motive:
- Prezența rănilor care reprezintă puncte de intrare pentru bacterie. Adesea, pacienții din spital sunt persoane cu leziuni (fortuite sau post-chirurgicale) sau cateterizate (adică cu vezicule sau catetere intravenoase); aceasta înseamnă că este mai ușor, pentru o bacterie precum MRSA, pătrunde în interiorul organismului și declanșează infecția cu același nume.
- Fragilitatea pacienților internați. În spitale, un procent ridicat de pacienți internați sunt vârstnici sau imunosupresionați (adică cu apărare imună redusă). Vechimea și apărarea imună slabă fac oamenii mai fragili și vulnerabili la infecții.
- Ceilalți pacienți și numărul de persoane care călătoresc în fiecare zi la un spital. Spitalele sunt locuri destul de aglomerate (pacienți, personal de sănătate, rude, agenți de curățenie etc.); în plus, numărul mare de persoane bolnave facilitează răspândirea bolilor infecțioase.
CA-MRSA
CA-MRSA este mai puțin frecventă decât HA-MRSA, deși numărul cazurilor conexe a crescut dramatic (și probabil va continua să crească) în ultimele decenii.
Factorii favorizanți sunt numeroși; printre cele mai influente sunt:
- Participarea sau locuirea în locuri aglomerate, cum ar fi școli, închisori și baze militare.
- Practicarea sporturilor de contact, cum ar fi rugby-ul, deoarece transmiterea de la piele la piele a agentului patogen este mai ușoară.
- Prezența tăieturilor și a pășunilor pe piele, datorită, de exemplu, consumului de droguri ilegale, cum ar fi heroina.
- Lipsa unor sisteme imunitare adecvate. Acest lucru poate fi legat de boli grave, cum ar fi SIDA, lupus eritematos sistemic și cancer, sau de transplantul de organe.
- Eșecul de a curăța periodic mediile foarte ocupate, cu contaminarea consecventă a tuturor suprafețelor și a tuturor obiectelor prezente. În acest sens, trebuie amintit că MRSA este o bacterie extrem de rezistentă.
- Igiena personală precară. Acest lucru explică de ce MRSA este frecventă în rândul persoanelor fără adăpost.
- Utilizarea nediscriminatorie a antibioticelor, care favorizează răspândirea tulpinilor bacteriene rezistente.
Simptome și complicații
MRSA se poate manifesta cu diferite simptome și semne, în funcție de faptul dacă bacteria responsabilă a infectat pielea sau a pătruns mai adânc în sânge și alte organe interne ale corpului.
MRSA LOCALIZAT LA NIVELUL PIELII
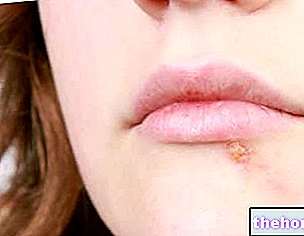
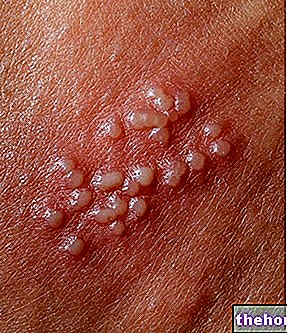
Când MRSA este exprimat în piele, acesta poate provoca furuncule, abcese și fenomene de celulită infecțioase.
Furuncule și abcesele. Un furuncul este o protuberanță a pielii plină de puroi datorată unei „inflamații superficiale a foliculilor de păr; un abces, pe de altă parte, este o colecție de puroi, bacterii, plasmă și resturi celulare, care se pot forma și în alte locuri decât piele.
Celulita infecțioasă. Celulita infecțioasă este o inflamație acută și severă a dermei și a straturilor subcutanate (NB: dermul este stratul intermediar al pielii, situat sub epidermă și deasupra hipodermului). Debutul său face pielea roșie, caldă, moale la atingere , dureroasă și umflată.
Conform unor estimări, 75% din formele de CA-MRSA sunt localizate pe piele.
MRSA INVASIV

Figura: Un clocot. De pe site-ul: prn.org
Atunci când bacteria MRSA reușește să treacă prin piele (care acționează ca o barieră de protecție) și să ajungă la sânge sau la țesuturile interne ale corpului, aceasta poate provoca consecințe neplăcute și uneori foarte grave.
În cazuri moderate, MRSA invaziv (așa cum se numește MRSA extins la sângele și țesuturile interne ale corpului) cauzează:
- Febra la 38 ° C
- Frisoane
- Sentiment de stare generală de rău
- Confuzie
- Ameţeală
- Dureri musculare
- Senzație de durere, umflături și amorțeală în părțile afectate ale corpului
În cazurile severe, MRSA invaziv poate duce la:
- Septicemie. Este termenul medical folosit pentru a indica prezența persistentă a bacteriilor în sânge; această afecțiune este diferită de bacteremie, cu care se identifică în schimb o prezență tranzitorie a bacteriilor în sânge.
Septicemia severă se poate transforma în așa-numitul șoc septic, al cărui semn principal este o scădere marcată a tensiunii arteriale (hipotensiune arterială severă). - Infecții ale tractului urinar (adică uretere, vezică și uretra).
- Endocardită. Este un proces inflamator care afectează membranele care acoperă cavitățile interne ale inimii și cele patru valve cardiace.
- Pneumonie. Este inflamația plămânilor.
- Artrită septică. Este inflamația articulațiilor cauzată de bacterii.
- Osteomielita. Este un proces infecțios care afectează oasele.
- Bunii.
Abcesele MRSA și celulita infecțioasă pot provoca aceleași simptome ca MRSA invaziv?
Răspunsul la această întrebare este: „Da, când se înrăutățește condițiile și bacteriile ajung în sânge.” Capitolul dedicat prevenirii).
Diagnostic
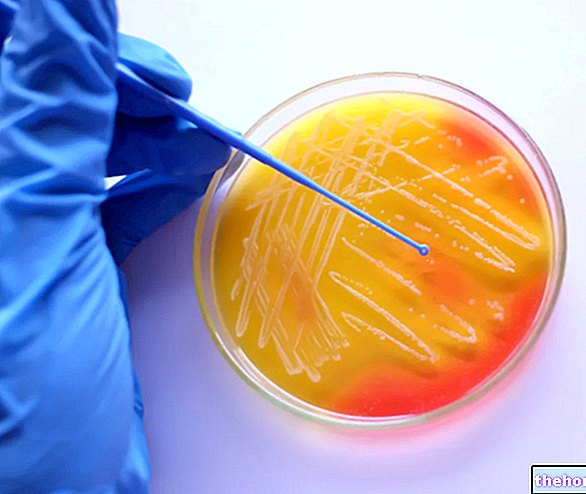
Pentru a afla dacă există o „infecție bacteriană din Staphylococcus aureus, o cultură trebuie efectuată pe un eșantion de sânge (hemocultură), urină (urocultură), celule (cultură celulară) sau spută. Conceptual, toate sunt procedee foarte asemănătoare: după ce a fost prelevată proba biologică aleasă (de exemplu, sânge), aceasta este inoculată în diferite medii de cultură, fiecare dintre acestea fiind potrivit pentru creșterea unei bacterii specifice. Dacă în sol adecvat pentru creșterea Staphylococcus aureus reproducerea sa este observată, înseamnă că infecția bacteriană în curs este cauzată tocmai de Staphylococcus aureus.
PASUL URMĂTOR: ANTIBIOGRAM
Următorul pas către „testul de cultură este„ antibiograma, adică testul de sensibilitate al unui microorganism (în acest caz specific, Staphylococcus aureus) la unul sau mai multe antibiotice. Această investigație este pentru a afla dacă este Staphylococcus aureus găsit la pacient:
- Este rezistent sau nu la peniciline și cefalosporine (deci dacă este o tulpină de MRSA).
- Este sensibil la un anumit antibiotic. Antibioticele sau antibioticele care s-au dovedit eficiente vor fi apoi utilizate în timpul terapiei.
Tratament
Terapie pentru infecții cu Staphylococcus aureus Rezistența la meticilină depinde de cel puțin trei factori diferiți, și anume:
- Locul infecției, dacă este limitat la piele sau extins la sânge și la unele țesuturi interne ale corpului.
- Antibioticul la care tulpina specială a MRSA responsabil sa dovedit a fi susceptibilă.
- Gravitatea simptomelor la locul lor.
CE SĂ FACI CÂND MRSA ESTE PE PIELE?
Pentru furuncule și abcese, cel mai potrivit tratament este de obicei incizia zonei afectate, urmată de drenarea puroiului. Ambele operații sunt efectuate, după anestezie locală, cu un ac steril sau bisturiu.
Pentru celulita infecțioasă, pe de altă parte, tratamentul constă în administrarea orală sau intravenoasă a unuia dintre antibioticele care sunt eficiente în antibiogramă. Durata tratamentului, în aceste cazuri, este variabilă și poate dura de la minimum 5 zile până la maximum 14 zile.
CE SE FACE CÂND MRSA ESTE INVAZIV?
În caz de SARM invaziv, sunt necesare spitalizarea și o combinație de mai multe antibiotice (un singur antibiotic, de fapt, poate să nu fie suficient) .Administrarea acestor medicamente se face prin injecție și are o durată variabilă în raport cu organul infectat. ( poate dura până la șase săptămâni).
Ce presupune spitalizarea?
Pacienții cu SARM sunt internați în secția de izolare pentru a proteja alți pacienți și pentru a evita răspândirea infecției. Aceștia pot primi vizite de la rude și prieteni; acestea, însă, trebuie să se protejeze cu rochie, mască și mănuși și să evite contactul cu persoana iubită.
DECOLONIZARE
Decolonizarea este procesul de eliminare a bacteriilor prezente la un individ colonizat.
Lista principalelor antibiotice care pot fi utilizate în caz de MRSA:
- Linezolid
- Trimetoprim
- Clindamicina
- Doxiciclina
- Minociclina
- Teicoplanină
- Vancomicină
- Daptomicină
Se realizează prin spălarea atentă a pielii (în special a mâinilor), cu detergenți (săpunuri și șampoane), dezinfectanți și preparate pe bază de alcool.
Pentru rezultate bune, este suficient să efectuați întreaga procedură o dată pe zi timp de 5 zile consecutive.
Prevenirea
Pentru a preveni HA-MRSA, este bine ca toți pacienții, personalul medical și cei care vizitează rude bolnave să adopte anumite măsuri de igienă.
Pacienții trebuie să aibă grijă să se spele pe mâini după fiecare utilizare a băii și la fiecare masă; în plus, trebuie să se asigure că încăperea și toaleta sunt întotdeauna curate corespunzător.
Personalul medical (medici, asistenți medicali și tehnicieni de laborator) trebuie să folosească îmbrăcămintea indicată (adică halat, mănuși și, în cazul pacienților cu boli infecțioase, mască) și trebuie să se spele pe mâini cu săpunuri dezinfectante după fiecare contact cu pacienții (deși minim ).
Cu toate acestea, pentru a preveni CA-MRSA, este o idee bună să:
- Spălați-vă mâinile de mai multe ori pe zi și faceți duș regulat.
- Păstrați unghiile scurte și curate. De fapt, diferite tipuri de bacterii pot pândi în unghii și, cu o unghie lungă, este mai ușor să zgâriați sau să zgâriați pe altcineva.
- Nu partajați produsele care sunt utilizate direct în contact cu pielea, cum ar fi săpunuri, bețișoare de deodorante etc.
- Nu împărțiți prosopul.
- Nu împărțiți aparate de ras, pile de unghii, periuțe de dinți, perii de păr și piepteni.
Cum se previne o agravare a MRSA la nivelul pielii?
Este o idee bună să pansați zona anatomică afectată cu tifon steril, cel puțin până când ați fost examinat de medic.
De asemenea, dacă ați atins zona infectată cu MRSA, ar trebui să vă spălați pe mâini și să evitați reciclarea tifonului folosit, care ar trebui să fie aruncat în recipiente speciale pentru deșeuri.