Generalitate
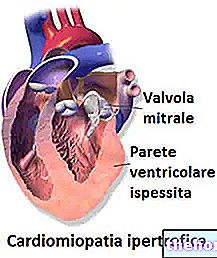
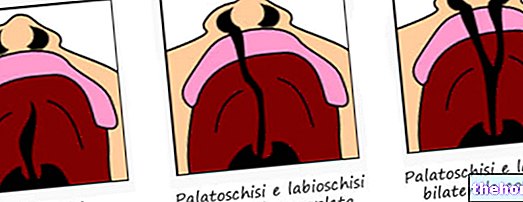
Prolapsul valvei mitrale (PVM), sau prolapsul valvei mitrale, constă dintr-o mișcare incorectă, în momentul închiderii, a lambourilor (sau cuspizilor) care alcătuiesc valva mitrală a inimii.
Amplasată pentru a controla fluxul sanguin între atriul stâng și ventricul, valva mitrală, dacă nu este închisă corect în momentul sistolei, provoacă regurgitare a sângelui în direcția ventriculului stâng → atriul stâng. Din acest motiv, prolapsul valvei mitrale este una dintre cauzele insuficienței mitrale. Poziționarea anormală a cuspizilor este cauzată de o degenerare a țesutului cuspizilor înșiși sau de ruperea unuia dintre elementele structurale ale valvei mitrale.

Ce este prolapsul valvei mitrale
Prolapsul valvei mitrale (PVM), sau prolapsul valvei mitrale, constă dintr-o mișcare anormală de închidere a cuspizilor (sau lambourilor) care alcătuiesc valva mitrală (sau mitrală) a inimii. În condiții normale, valva mitrală controlează fluxul sanguin în atriul stâng - direcția ventriculului stâng și previne refluxul în direcția opusă în timpul sistolei ventriculare datorită unei închideri ermetice. Cu toate acestea, la apariția unui prolaps al valvei mitrale, în timpul fazei de contracție a ventriculului (sistola ventriculară), o porțiune de sânge, în loc să intre în aortă, se întoarce și se întoarce în atriul stâng; acest lucru se întâmplă deoarece orificiul valvei nu este complet închis. Aceasta este așa-numita regurgitare a sângelui, care caracterizează o altă boală cardiacă importantă: insuficiența mitrală; se va vedea, mai târziu, că cele două defecte ale valvei, prolapsul și insuficiența mitrală, sunt strâns legate.
Prolapsul valvei mitrale afectează mai mult femeile decât bărbații. Este, de asemenea, mai frecvent la subiecții cu membre lungi, cu torace alungit și aplatizat, precum și la persoanele care suferă de scolioză dorsală.
Înainte de a continua cu descrierea principalelor cauze care determină un prolaps al valvei mitrale, este bine să reamintim câteva caracteristici fundamentale ale valvei mitrale. Reamintește faptul că va fi, de asemenea, util pentru a descrie aspectul și funcționarea aceleiași valve atunci când este supusă prolapsului, adică anatomia patologică și fiziopatologia.
Prin urmare:
- Inelul supapei.Structura circumferențială a țesutului conjunctiv care delimitează orificiul supapei.
- Orificiul supapei măsoară 30 mm în diametru și are o suprafață de 4 cm2.
- Două clape, față și spate. Din acest motiv, se spune că valva mitrală este bicuspidă. Ambele clapete intră în inelul supapei și se îndreaptă spre cavitatea ventriculară. Clapeta anterioară este orientată spre orificiul aortic; clapeta posterioară, pe de altă parte, este orientată către peretele ventriculului stâng. Clapetele sunt compuse din țesut conjunctiv, bogat în fibre elastice și colagen. Pentru a facilita închiderea orificiului, marginile lambourilor au structuri anatomice particulare, numite comisuri. Nu există controale directe, de tip nervos sau muscular, pe lambouri. De asemenea, nu există vascularizație.
- Mușchii papilari. Există două dintre ele și sunt extensii ale mușchilor ventriculari. Acestea sunt furnizate de arterele coronare și oferă stabilitate cordoanelor tendinoase.
-
Cordoanele tendinoase. Acestea servesc la unirea clapelor supapei cu mușchii papilari. Deoarece tijele unei umbrele îl împiedică să se întoarcă spre vânt puternic, cordoanele tendinoase împiedică împingerea valvei în atriu în timpul sistolei ventriculare.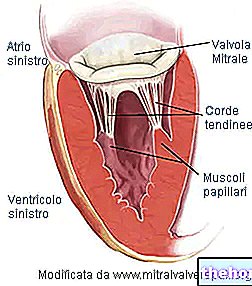
Cauzele prolapsului valvei mitrale.
Anatomie patologică și fiziopatologie
Principala cauză a prolapsului valvei mitrale este degenerarea țesutului conjunctiv slăbit care constituie clapele (sau cuspizii) valvei mitrale. Este o degenerare mixomatoasă, deoarece stratul intermediar al țesutului conjunctiv al clapelor supapei este supus mixomului. Mixomul este o anumită formă neoplazică (tumoră), când matricea extracelulară care alcătuiește țesuturile conjunctive cardiace este modificată; prin urmare, matricea variază în compoziție și avem că:
- Fibrele de colagen sunt produse inadecvat.
- Mucopolizaharidele substanței de bază cresc în cantitate.
Degenerescenta mixomatoasă are loc în unele componente ale valvei mitrale și își schimbă morfologia:
- Clapetele supapelor devin mai alungite, cedante și îngroșate.
- Cordoanele tendinoase se întind și, uneori, chiar se pot rupe.
- Inelul supapei își mărește circumferința.
Modificate în structură, cuspizii nu mai sigilează orificiul supapei.
Eșecul de a închide supapa este de obicei atribuibil numai unuia dintre clapete, cel din spate. Uneori, însă, ambele sunt afectate. Anomalia, în mișcarea de închidere, constă într-o flexie a lambourilor spre cavitatea atrială. Cu alte cuvinte, dacă în condiții normale, lambourile se întorc spre ventricul, în caz de prolaps, ele se curbează pe partea opusă, spre cavitatea atriului stâng. Termenul de prolaps, de fapt, înseamnă evadarea unui intestin din cavitatea în care este conținut printr-o "deschidere naturală. Definiția seamănă cu cea a unei" hernii. În cazul specific, nu vorbim despre o hernie reală, deoarece intestinul în cauză este o clapetă a valvei, dar comportamentul este foarte similar.
Modificarea închiderii normale a valvei mitrale, în timpul sistolei, determină aceleași adaptări fiziopatologice care caracterizează insuficiența mitrală. Prin urmare:
- Regurgitarea sângelui curge în atriul stâng și îi mărește mărimea. Debitul cardiac este epuizat de rata de regurgitare. Prin urmare, circulația sângelui este ineficientă. Individul face față acestei situații prin creșterea actelor respiratorii.
- La următoarea diastolă, valva mitrală se deschide, provocând regurgitarea să curgă din atriu în ventriculul stâng. Aceasta este o situație care de obicei nu se întâmplă și care afectează gradientul de presiune dintre atriu și ventricul.
- Regurgitația, în interiorul ventriculului, mărește presiunea ventriculară, modificând echilibrul normal cu valoarea presiunii atriale. Se determină o situație numită decompensare ventriculară stângă.
Aceste trei efecte asupra fluxului sanguin nu sunt întotdeauna la fel de critice. Cu alte cuvinte, formele ușoare de prolaps al valvei mitrale determină o „insuficiență mitrală ușoară. La fel se poate spune despre formele moderate, în timp ce cazul în care o„ altă boală cardiacă este asociată cu prolapsul mitral este destul de diferit: consecințele asupra sângelui flux, sunt mai serioase.
Deși mai puțin frecvente, există și alte cauze care determină prolapsul valvei mitrale.
- Sindromul Marfan
- Sindromul Ehlers-Danlos
- Endocardită reumatică
- Boală cardiacă ischemică
- Trauma
- Cardiomiopatia hipertrofică obstructivă
- Chirurgie pe valva mitrală
- Lupus eritematos
- Distrofia musculară Duchenne
- Defect septal atrial
- Hipertiroidism
- sindromul Turner
- Boala Ebstein
Acestea includ sindromul Marfan și sindromul Ehlers-Danlos. Sunt două patologii congenitale, adică prezente de la naștere. Acestea determină alterări ale țesuturilor conjunctive care urmează modificărilor structurale și morfologice induse de degenerescenta mixomatoasă descrisă mai sus.
Simptome și semne
Prolapsul valvei mitrale prezintă simptome foarte asemănătoare cu cele ale insuficienței mitrale. Cu toate acestea, este corect să subliniem că, în majoritatea cazurilor, prolapsul mitral este asimptomatic, adică nu are simptome. În acest caz, purtătorul individual din această anomalie desfășoară o viață normală, poate face sport și poate desfășura orice altă activitate fizică a unei persoane sănătoase.
Cele mai frecvente simptome sunt:
- Bătăile inimii
- Dispnee de la efort
- Astenie
- Dureri în piept
- Vertij
- Sincopă
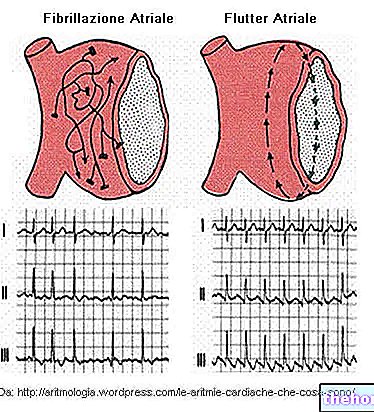
Bătăile inimii, cunoscute și sub denumirea de palpitație, sunt cel mai frecvent simptom la cei care experimentează prolapsul valvei mitrale. Bătăile inimii constau într-o creștere a intensității și frecvenței bătăilor inimii; de obicei se manifestă cu tahicardie, adică o creștere a vitezei bătăilor inimii, dar uneori poate da naștere la diferite tipuri de aritmii. Aritmiile sunt modificări ale ritmului cardiac normal. Ritm cardiac care provine dintr-un stimulator cardiac natural, cunoscut sub numele de nod sinoatrial. Dintre aritmiile moderate și severe, sunt raportate extrasistole ventriculare și, respectiv, fibrilație atrială.
Extrasistola ventriculară constă într-o contracție a inimii care are loc înaintea ritmului cardiac regulat, modificând succesiunea bătăilor.Poate fi un fenomen izolat sau repetat: dacă se repetă, extrasistola este mult mai periculoasă. Mai mult, extrasistola izolată este mult mai frecventă, în termeni de debut, decât extrasistola repetată și fibrilația atrială.
Fibrilația atrială este o „aritmie cardiacă, adică”, o modificare a ritmului normal al inimii. Se datorează unei tulburări a impulsului nervos care vine de la nodul sinoatrial. Rezultă contracții atriale fragmentare și ineficiente hemodinamic (adică ceea ce privește fluxul sanguin). În cazul unui prolaps al valvei mitrale, regurgitarea sângelui în atriul reduce volumul de sânge împins în aortă de contracția ventriculară. În lumina acestui fapt, cerințele de oxigen ale organismului nu mai sunt satisfăcute. Confruntat cu această situație, individul afectat de fibrilație atrială crește respirația, manifestă palpitație, neregularități ale pulsului și , în unele cazuri, leșin din cauza lipsei de aer. Imaginea poate degenera în continuare: o regurgitație în continuă creștere și acumularea de sânge în sistemele vasculare din amonte de atriul stâng, dacă este asociată cu o "coagulare afectată, dă naștere la formarea de trombi (mase solide, nemotive compuse din trombocite) în interiorul vaselor.Cheagurile de sânge se pot descompune și elibera particule, numite emboli, care, călătorind prin sistemul vascular, pot ajunge la creier sau inimă. În aceste locații, ele devin un obstacol în calea circulației normale și a oxigenării țesuturilor cerebrale sau cardiace, provocând așa-numitul accident vascular cerebral ischemic (cerebral sau cardiac). În cazul inimii, este denumită și atac de cord. Cu toate acestea, la persoanele cu prolaps de valvă mitrală este un eveniment rar.
Dispneea de efort este dificultăți de respirație. În cazul specific, apare din scăderea debitului cardiac al ventriculului stâng, datorită cantității de sânge regurgitat spre atriul stâng. Prin urmare, răspunsul organismului constă în „creșterea numărului de acte respiratorii, pentru a contrabalansa volumul.intervalului.
În mod similar, sincopa este o altă consecință naturală a scurgerii compromise de sânge din ventriculul stâng către creier. De fapt, sincopa apare atunci când fluxul de sânge către țesutul creierului este redus. Debitul cardiac inferior, asociat cu prolapsul mitral, împiedică circulația normală a sângelui a țesutului cerebral și această afecțiune poate apărea atât în timpul efortului, fie al activității fizice, cât și, dacă este gravă, în repaus. Sincopa de repaus este adesea asociată cu o defecțiune a ventriculului stâng și poate provoca moartea subită. La cei care suferă de prolaps al valvei mitrale, acesta este un eveniment rar; pe de altă parte, senzația de vertij este mult mai frecventă, legată și de oxigenarea inferioară a creierului.
Durerea toracică datorată anginei pectorale este un eveniment rar. Angina pectorală, în acest caz, se datorează „hipertrofiei ventriculare stângi, adică a ventriculului stâng și nu„ ocluziei vaselor coronare. De fapt, miocardul hipertrofic are nevoie de mai mult oxigen, dar această solicitare nu este susținută în mod adecvat de „implant coronarian, care rămâne neschimbat. Prin urmare, există un dezechilibru între consumul și aportul de oxigen către țesuturi. Durerea tipică a anginei pectorale se simte în hemitoraxul stâng.
Oboseala este un sentiment de slăbiciune și lipsă de energie.
Semnele clinice caracteristice ale prolapsului valvei mitrale sunt două:
- Clicul. Este un zgomot provocat de cordoanele tendinoase modificate.
- Suflul sistolic. Acesta provine din regurgitarea sângelui prin valva defectă în timpul contracției sistolice ventriculare.
Ambele se dezvăluie prin ascultare.
Diagnostic
Regurgitația mitrală poate fi detectată prin următoarele teste de diagnostic:
- Stetoscopie.
- Electrocardiograma (ECG).
- Ecocardiografie.
Stetoscopie. Detectarea unui suflat sistolic este unul dintre cele mai importante indicii pentru diagnosticarea unui prolaps al valvei mitrale. Murmurul este produs atunci când regurgitarea sângelui trece din ventriculul stâng în atriul stâng. Se simte în faza sistolică, deoarece în acest moment valva mitrală nu este închisă cum ar trebui. Zona de detectare se află în al 5-lea spațiu intercostal, adică cel care coincide cu poziția valvei mitrale. Celălalt semn diagnostic important, clicul, variază ca intensitate în funcție de pozițiile luate de individul care îl prezintă.
ECG. Prin măsurarea activității electrice a unei inimi cu prolapsul valvei mitrale, ECG arată o mare varietate de aritmii care pot apărea la un pacient. Lista este întocmită pe baza caracteristicilor frecvenței și pericolului: începe cu cel mai frecvent și cel mai puțin periculos și se termină cu cel mai puțin frecvent, dar cel mai periculos.
- Extrasistole ventriculare izolate.
- Tahicardie.
- Fibrilatie atriala.
- Extrasistole ventriculare repetate
Diagnosticul prin ECG oferă o idee despre gradul de severitate al prolapsului valvei mitrale: dacă rezultatul este comparabil cu cel al unui individ sănătos, înseamnă că nu este o formă severă; dimpotrivă, examinarea arată neregulile menționate.
Ecocardiografie. Folosind emisia cu ultrasunete, acest instrument de diagnostic prezintă, într-un mod neinvaziv, elementele fundamentale ale inimii: atriile, ventriculele, valvele și structurile înconjurătoare. Din ecocardiografie, medicul poate detecta:
- Comportamentul anormal al clapelor supapei și al cordoanelor tendinoase.
- Anomalii ale ventriculului stâng, în timpul fazelor sistolei și diastolei.
- Creșterea dimensiunii atriului stâng (atriului dilatat).
- Debitul maxim și fluxul sistolic turbulent de regurgitare, utilizând tehnici Doppler continue și respectiv pulsate. De la prima măsurare, se poate obține gradientul de presiune între atriul stâng și ventriculul stâng; din a doua, întinderea regurgitării.
Terapie
Tratamentul medical al prolapsului valvei mitrale, de la cazuri mai puțin severe și asimptomatice la cazuri severe, este foarte similar cu cel al insuficienței mitrale. Prin urmare, abordarea terapeutică variază în funcție de severitatea bolii cardiace. Formele asimptomatice, dar și cele ușoare, necesită măsuri preventive, menite să evite infecțiile bacteriene, precum endocardita, care afectează cavitățile cardiace. De asemenea, se recomandă verificări periodice la fiecare 2-3 ani, dar individul, cu o formă ușoară de prolaps, poate desfășura orice activitate, inclusiv sportul. Cele mai utilizate medicamente, în forme ușoare de prolaps al valvei mitrale, sunt:
- Beta-blocante și anxiolitice. Sunt utilizate atunci când apar aritmii ușoare.
Prima apariție a simptomelor și a formelor moderate / severe necesită o atenție sporită: pe lângă terapia medicamentoasă, intervenția chirurgicală poate deveni decisivă.
Situațiile critice, care recomandă intervenția, sunt:
- Ruptura constatată a cordoanelor tendonului supapei.
- Aritmii repetate și treptat mai severe.
- Creșterea cavității atriale constatată după regurgitare
- Insuficiență ventriculară stângă.
Aceste descoperiri clinice sunt comparabile cu cele care apar în timpul unei „insuficiențe mitrale cronice moderate / severe.
Există două posibile operații chirurgicale:
- Înlocuirea supapei cu o proteză. Este cea mai utilizată intervenție pentru valvele acelor indivizi, nu tineri, cu anomalii anatomice grave. Se efectuează o toracotomie și pacientul este plasat în circulația extracorporală (CEC). Circulația extracorporală este implementată printr-un dispozitiv biomedical care constă în crearea o cale cardio-pulmonară care o înlocuiește pe cea naturală. În acest fel, pacientului i se garantează o circulație sanguină artificială și temporară, care permite chirurgilor să întrerupă fluxul de sânge în inimă, redirecționându-l pe o altă cale la fel de eficientă; în același timp, permite funcționarea liberă a aparatului de supapă. Protezele pot fi mecanice sau biologice. Protezele mecanice necesită, în paralel, o terapie medicamentoasă anticoagulantă. Implanturile biologice durează 10-15 ani.
- Repararea valvei mitrale. Este cea mai potrivită abordare pentru insuficiențele mitrale de origine "non-reumatică". Cu alte cuvinte, cele cauzate de un prolaps al valvei mitrale. Structurile valvulare ale inelului, ale cuspizilor și / sau ale cordoanelor tendinoase sunt compromise. Chirurgul acționează diferit, în funcție de locul în care se află leziunea valvulară. Din nou, pacienții sunt plasați în circulația extracorporală. Este o tehnică avantajoasă, deoarece protezele prezintă unele dezavantaje: cele biologice trebuie înlocuite după aproximativ 10-15 ani; cele mecanice necesită administrarea continuă, în paralel, de anticoagulante.