Generalitate
Aritmiile cardiace sunt modificări ale ritmului normal de contracție al inimii. Se va vedea, aceste anomalii nu privesc doar numărul de bătăi ale inimii pe minut, ci și propagarea impulsului care le generează.

Terapia care urmează să fie adoptată depinde de cauza care determină aritmia. Cu toate acestea, există intervenții terapeutice de bază, valabile în orice episod de aritmie; tratamentul generic constă în administrarea de medicamente antiaritmice și beta-blocante, în utilizarea unor medicamente particulare. instrumente și în adoptarea unor stiluri de viață sănătoase, dacă individul cu aritmie este obișnuit să fumeze sau să bea excesiv.
Inima
Pentru a înțelege pe deplin ce este o aritmie și ce o declanșează, este bine să ne amintim câteva caracteristici ale inimii în ceea ce privește capacitatea sa de autocontrol.
Miocardul, adică țesutul muscular al inimii, are câteva celule care se disting, în comparație cu toate celelalte celule ale corpului uman, pentru două proprietăți unice: automatitatea și ritmul impulsului nervos destinat contracției. Prin automatitate înțelegem capacitatea de a iniția spontan și involuntar activitatea de contracție a celulelor miocardice, generând impulsul nervos de la sine. Aceasta este o adevărată excepție, întrucât celelalte celule musculare din corp funcționează diferit: de exemplu, dacă doriți să îndoiți un braț pentru a ridica o greutate, semnalul începe de la creier și ajunge la mușchii membrului. în schimb, semnalul provine din celulele musculare în sine și nu este controlat de un sistem central precum creierul.
A doua proprietate exclusivă este ritmicitatea activității spontane de contracție, constă în regularitatea și în succesiunea ordonată în timp a impulsului nervos.
Prin urmare:
- Automatism: este capacitatea de a forma impulsuri de contracție musculară spontan și involuntar, adică fără o intrare provenită din creier.
- Ritmicitatea: este capacitatea de a transmite în mod ordonat impulsurile contracției musculare.

- Nodul atrial sino →
- Nodul atrioventricular →
- Pachet al Lui (pachet Atrioventricular) →
- Fibrele Purkinje.
- La fel ca toate celulele musculare, și acestea, după trecerea impulsului de contracție, sunt insensibile la un alt impuls foarte apropiat în timp. Cu alte cuvinte, după un prim impuls, celulele miocardice au nevoie de timp pentru a răspunde la un impuls ulterior Această cantitate de timpul, necesar ca celulele musculare să restabilească receptivitatea, se numește refractare.
Se va vedea că o schimbare în centrul dominant și refractare poate avea repercusiuni asupra regularității bătăilor inimii.
În cele din urmă, ultima informație care nu trebuie uitată se referă la ciclul cardiac.Ciclul cardiac este alternanța unei faze de contracție miocardică, numită sistolă, și a unei faze de relaxare, numită diastolă. În timpul contracției, sângele este pompat prin vasele eferente; invers, relaxarea miocardului permite sângelui să curgă în inimă prin vasele aferente.
Ce sunt aritmiile cardiace și cum sunt clasificate
Aritmiile cardiace sunt modificări ale ritmului normal al bătăilor inimii. Există trei modificări posibile și este suficient ca una să fie prezentă pentru ca o „aritmie să apară. Acestea sunt:
- Modificări ale frecvenței și regularității ritmului sinusal.
- Variația scaunului centrului de marker dominant.
- Tulburări de propagare (sau conducere) ale impulsurilor.
1. Modificările frecvenței și regularității ritmului sinusal, adică a ritmului normal impus de nodul sinoatrial, duc la așa-numitele tahicardii și bradicardii. Tahicardia este o creștere a ritmului cardiac, ceea ce înseamnă că inima bate mai repede decât în mod normal. În schimb, bradicardia este o încetinire a ritmului cardiac, astfel încât inima bate mai încet. Există două valori prag, exprimate în bătăi pe minut, care delimitează intervalul normal: 60 bătăi pe minut este valoarea minimă; 100 de bătăi pe minut este valoarea maximă. Sub 60 de bătăi, există bradicardie; peste 100 de bătăi ale inimii, aveți tahicardie.
Așa-numitele aritmii sinusale fiziologice manifestă, de asemenea, modificări ale frecvenței. Nu sunt episoade alarmante, apar mai des la o vârstă fragedă și cauzele lor sunt legate de metabolismul central și de reflexele respiratorii.
2. Variația scaunului centrului de pas dominant apare atunci când nodul sinoatrial scade sau chiar își pierde automatismul. Prin urmare, aceasta determină înlocuirea sa cu un centru de cale secundar, cum ar fi nodul atrioventricular. Dacă fenomenul este limitat la câteva cicluri, vorbim de extrasistole, adică de bătăi premature; dacă fenomenul persistă pentru o succesiune de cicluri, se întâlnește tahicardie joncțională și ventriculară și fibrilații atriale și ventriculare. Acestea sunt situații anormale care nu ar trebui subestimate, deoarece aceste modificări se manifestă aproape întotdeauna în circumstanțe patologice.
3. Perturbările în propagarea (sau conducerea) impulsului apar ca o consecință a încetinirii sau opririi impulsului însuși în timpul călătoriei de la centrul căii dominante la centrele secundare. Obstacolul poate fi cauzat de o întrerupere anatomică a căii de conducere sau de o restaurare dificilă a facultății de răspuns la un impuls (refractare prelungită). Refractaritatea poate fi prelungită datorită:
- Medicamente.
- Stimuli neurogeni.
- Condiții patologice.
Odată ce modificările au fost clarificate, aritmiile pot fi clasificate în cel puțin două moduri: pe baza caracteristicilor fiziopatologice ale alterărilor și pe baza locului de origine al tulburării.
Fiziopatologia (adică studiul funcțiilor modificate din cauza unei stări patologice) a celor trei modificări descrise mai sus ne permite să distingem aritmiile în două grupuri mari:
- Aritmii datorate în principal unei modificări a automatității (sau formării impulsurilor). Aritmii cu:
- Modificări ale frecvenței și regularității ritmului sinusal.
- Variația scaunului centrului de marker dominant.
- Aritmii datorate în principal unei modificări a conducerii (sau propagării) impulsului. Aritmii cu:
- Tulburări de propagare a impulsurilor.
Trebuie remarcat faptul că diferența dintre aceste două grupuri de aritmii este subtilă. De foarte multe ori, de fapt, o aritmie datorată unei modificări a conducției se poate transforma într-una datorită modificărilor automatității. De exemplu, atunci când un obstacol în aval se opune conducerii impulsului care vine de la nodul sinusal, acest bloc determină schimbarea centrului de marker dominant; noul centru dominant, în acel moment, preia comanda ritmului. Opusul este, de asemenea, adevărat, adică aritmiile datorate modificărilor automatității se transformă în aritmii cauzate de o modificare a conducției; este cazul în care o creștere de înaltă frecvență nu lasă celulele miocardice să devină receptive, modificând în consecință propagarea impulsului.
Clasificarea bazată pe locul de origine al tulburării distinge aritmiile în:
- Aritmii sinusale. Tulburarea se referă la impulsul care vine de la nodul sinoatrial. În general, schimbările de frecvență sunt treptate. Câteva exemple:
- tahicardie sinusală
- bradicardie sinusală
- bloc sinoatrial
- Aritmii ectopice. Tulburarea implică o altă cale decât nodul sinoatrial. De obicei, ele apar brusc. Zonele afectate împart aritmiile ectopice în:
- Supraventricular. Tulburarea afectează zona atrială. Cateva exemple:
- flutter atrial
- fibrilatie atriala
- Atrioventricular sau nodal. Zona afectată se referă la nodul atrioventricular. Cateva exemple:
- tahicardie supraventriculară paroxistică
- extrasistola joncțională
- Ventricular. Tulburarea este localizată în zona ventriculară. Cateva exemple:
- tahicardie ventriculară
- flutter ventricular
- fibrilatie ventriculara
- Supraventricular. Tulburarea afectează zona atrială. Cateva exemple:
Este obișnuit să se utilizeze această a doua clasificare, dar nu trebuie uitat că este strâns legată de prima, deoarece schimbarea locului de origine al tulburării este o consecință directă a unuia dintre mecanismele fiziopatologice descrise mai sus.
Cauze posibile
Diferite cauze contribuie la determinarea schimbărilor în automatism și ritm:
- Bolile congenitale ale inimii, adică prezente de la naștere.
- Boala cardiacă dobândită, adică dezvoltată pe parcursul vieții.
- Hipertensiune.
- Ischemie cardiacă.
- Infarct miocardic.
- Hipertiroidism.
- Abuzul de alcool și droguri.
- Fum.
- Intoxicarea cu droguri.
Bolile cardiace dobândite pot apărea indiferent de stilul de viață caracterizat prin abuzul de alcool și droguri. Acesta este motivul pentru care ambele apar pe listă. Același lucru este valabil și pentru consumul de droguri.
Simptome mai frecvente
Simptomele sunt variabile și ar necesita o descriere mult mai lungă decât următoarele. De fapt, așa cum am văzut, există multe aritmii, fiecare cu propria sa fiziopatologie și cauzată de diferiți factori. Aceasta înseamnă că simptomele sunt numeroase, iar prezența / absența uneia dintre acestea distinge aritmia unică. În general, tabloul simptomatologic se agravează în tandem cu severitatea aritmiei manifestate de un pacient.
O listă a principalelor simptome este următoarea:
- Tahicardie (sau bătăi ale inimii / palpitații).
- Bradicardie.
- Bătăi neregulate ale inimii.
- Dispnee.
- Dureri în piept.
- Anxietate.
- Amețeli și vertij.
- Sentiment de slăbiciune.
- Oboseala după efort minim.
Trebuie amintit că un ritm cardiac care, în ceea ce privește bătăile pe minut, rămâne în intervalul 60-100, este considerat normal.
Diagnostic
O vizită cardiologică este primul pas în diagnosticarea unei „aritmii. Se bazează pe:
- Măsurarea pulsului.
- Electrocardiograma (ECG).
- Electrocardiogramă dinamică conform Holter.
Măsurarea pulsului. Este o investigație simplă, care poate fi făcută de oricine, nu doar de medic. În mod clar, nu are aceeași fiabilitate ca un examen instrumental și nu informează despre caracteristicile aritmiei.
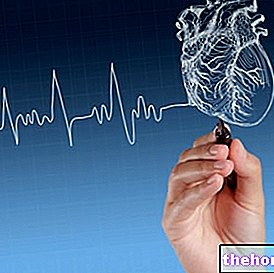
Electrocardiogramă (ECG). Măsurând activitatea electrică a inimii, adică cea care permite contracția miocardului, ECG arată marea varietate de aritmii care pot apărea la un pacient. Diferitele tipuri de aritmii prezintă modele diferite între ele, iar cardiologul, pe baza acestor rezultate, poate defini problema inimii.
Electrocardiogramă dinamică conform lui Holter. Această metodă de diagnostic funcționează ca un ECG normal, cu diferența că pacientul este monitorizat 24-48 de ore, fără întrerupere. În acest timp, pacientul este liber să desfășoare activități normale din viața de zi cu zi. Această investigație este necesară atunci când aritmia apare sporadic. De fapt, anumite aritmii pot apărea ca episoade izolate.
Terapie
În ceea ce privește simptomele, terapia care trebuie adoptată depinde și de tipul de aritmie și de orice boală cardiacă asociată. Prin urmare, principalele intervenții terapeutice, atât farmacologice, cât și instrumentale, vor fi raportate mai jos.
Medicamentele administrate sunt:
- Beta-blocante și blocante ale canalelor de calciu. Sunt folosite pentru a încetini ritmul cardiac.
- Antiaritmice. Acestea servesc la stabilizarea ritmului cardiac.
- Anticoagulante. Acestea sunt utilizate pentru subțierea sângelui și sunt utilizate pentru a preveni formarea de trombi sau emboli în cazuri de aritmii particulare, cum ar fi fibrilația atrială.
Principalele intervenții instrumentale / chirurgicale sunt:
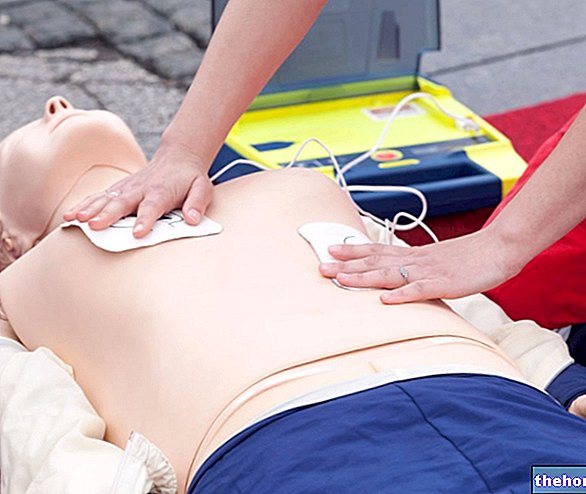
- Cardioversia electrică. Acesta constă în „aplicarea unei singure descărcări electrice, numită și șoc, pentru a reseta și restabili ritmul sinusal, adică cel marcat de nodul sinoatrial (centrul pasului dominant).
- Ablația prin radiofrecvență sau ablația prin cateter. Se utilizează la pacienții cu tahicardie. Aceasta implică utilizarea unui anumit cateter, care este introdus în venele femurale și adus la inimă. Prin cateter, se efectuează două operații: mai întâi, o descărcare electrică este infuzată în inimă pentru a determina ce zonă a miocardul funcționează în Odată ce acest lucru este făcut, următorul pas este de a "aplica o descărcare de radiofrecvență în acea zonă care nu funcționează, pentru a distruge țesutul miocardic responsabil de aritmie".
- Pacemaker.
Este un dispozitiv mic capabil să trimită impulsuri electrice către inimă. Se utilizează în cazuri de bradicardie și servește la normalizarea ritmului cardiac. Cu alte cuvinte, raportează ritmul cardiac de sub 60 de bătăi pe minut până la între 60 și 100 de bătăi pe minut. Pentru a face acest lucru, acest instrument este instalat sub piele, la nivel toracic.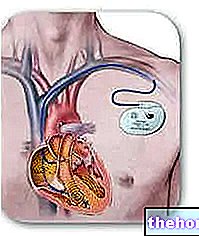
- Defibrilator (ICD). La fel ca stimulatorul cardiac, este, de asemenea, un dispozitiv implantat sub piele, în acest caz la nivelul claviculei. Este utilizat atunci când pacientul are tahicardie. Limita normală de 100 de bătăi pe minut, emite o descărcare electrică direcționată către inima.
Deoarece episoadele aritmice se datorează uneori apariției anumitor boli de inimă, descrierea terapiei chirurgicale ar necesita o analiză de la caz la caz. De exemplu, în fața unei valvulopatii, cum ar fi stenoza mitrală, intervenția chirurgicală, care vizează repararea valvei mitrale, restabilește bătăile inimii normale.În acest caz, aritmia cardiacă este un eveniment rezultat din malformația valvei mitrale.
Pe de altă parte, este mult mai simplu să ne ocupăm de aritmiile sporadice care nu sunt legate de alte patologii, deci nu sunt grave: acestea, de fapt, apar după exerciții fizice sau o emoție puternică și dispar spontan fără a lua medicamente antiaritmice. Dacă subiectul afectat ia cantități mari de cofeină, simpla corectare a dozelor luate poate rezolva problema aritmiei cardiace.









-allenamento-per-dimagrire.jpg)