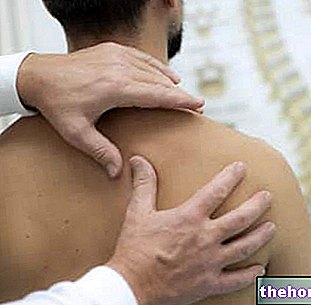
Lumbosciatalgia apare ca rezultat al comprimării sau iritării nervului sciatic (sau nervului sciatic) .Această importantă structură nervoasă are originea între zona lombară și zona sacrală a coloanei vertebrale, traversează fesele și rulează pe tot membrul inferior. la picior.
Acest lucru explică de ce durerea care caracterizează lumbosciatalgia are locația și iradierea menționate mai sus.
Un diagnostic precis al lombosciatalgiei începe întotdeauna cu „examenul fizic și„ istoricul medical.
Tratamentul depinde de severitatea simptomelor și de cauzele care stau la baza acestora.

Lumbosciatalgia este, de asemenea, cunoscută sub numele de sciatică sau sciatică lombară.
Prin sciatică sau sciatică, medicii înseamnă o senzație dureroasă care radiază de-a lungul întregului nerv sciatic, de la rădăcinile sale până la extremitățile sale.
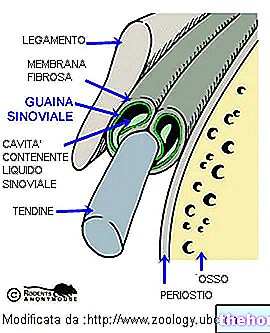
REVOCARE ANATOMICĂ SCURTĂ A NERVULUI SCIATIC
Nervul sciatic sau nervul ischial este cel mai mare și mai lung nerv din corpul uman.
Începe în partea inferioară a spatelui și trece prin întregul membru inferior, ajungând la picior.
Aparținând categoriei nervilor mixți, este o derivare a ultimilor doi nervi spinali lombari (L4 și L5) și a primilor trei nervi sacri (S1, S2 și S3): aceste structuri nervoase se unesc pentru a forma nervul sciatic la aproximativ același nivel al mușchiului piriformis și gluteus.
Din mușchiul piriform și din fesă, nervul ischial coboară de-a lungul spatelui coapsei și, după ce a trecut genunchiul, se ramifică în diferite ramuri.
Ramurile nervului sciatic sunt distribuite între partea din spate a piciorului, partea din față a piciorului, partea din spate a piciorului și talpa piciorului.

SENSUL CUVÂNTULUI LUMBOSCIATALGIA
Cuvântul lumbosciatalgie amintește de toate caracteristicile principale ale afecțiunii la care se referă.
De fapt, „-algie” în medicină înseamnă „durere”; „-sciat-” se referă la implicarea nervului sciatic; în cele din urmă, „lumbo-” se referă la implicarea zonei lombare a spatelui.
De obicei, mușchiul piriformis provoacă compresia / iritarea nervului sciatic după ce a suferit un traumatism sau o contractură.
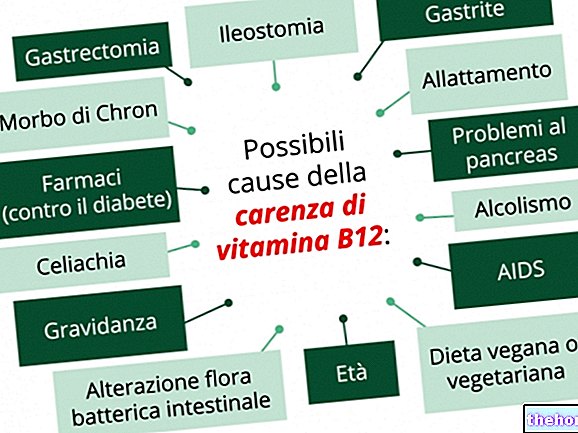
FACTORI DE RISC ȘI EPIDEMIOLOGIE
Potrivit experților, factorii de risc pentru sciatică sunt:
- Vârstă avansată.Îmbătrânirea corpului uman implică o schimbare a formei coloanei vertebrale. În unele situații, această schimbare este atât de profundă încât coloana vertebrală ar putea dezvolta un „disc herniat”.
- Obezitatea.Greutatea corporală excesivă poate fi un stres prea mare pentru coloana vertebrală, care își poate schimba propria anatomie și cea a nervilor spinali conectați.
- Activități de lucru în timpul cărora este obișnuit să ridici greutăți sau să răsuciți spatele. Cercetătorii au observat că cei care desfășoară acest tip de muncă sunt deosebit de predispuși la sciatică, în special la lumbosciatalgie.
Cu toate acestea, este necesar să se precizeze că, pentru moment, nicio dovadă științifică nu a demonstrat existența unei legături consecvente între activitățile de muncă menționate anterior și apariția lumbosciatalgiei. - Stilul de viață sedentar. Studiile statistice privind incidența au arătat că cei care duc un stil de viață sedentar au tendința de a dezvolta lombosciatică mai frecvent decât cei care duc o viață activă.
- Diabet. Această boală metabolică poate avea o varietate de complicații, inclusiv așa-numita neuropatie diabetică. Neuropatia diabetică este o formă de neuropatie periferică, în care are loc o deteriorare a nervilor periferici (N.B: nervul sciatic este un nerv periferic).
Pentru a afla mai multe despre „complicațiile diabetului”, cititorii pot face clic aici. - Artrită.
- Patologii ale coloanei vertebrale.
- Traumatisme la nivelul feselor sau coapselor.
De obicei, lumbosciatica este unilaterală. Aceasta înseamnă că durerea afectează doar o parte a corpului (de exemplu, spatele inferior drept, fesierul drept și membrul inferior drept).
Într-un caz generic de lumbosciatalgie, durerea de-a lungul zonei anatomice acoperite de nervul sciatic începe din zona lombară a spatelui (rădăcina nervului sciatic) și poate radia de-a lungul întregului membru inferior, până la picior.
ALTE SIMPTOME
În plus față de durere, lumbosciatica poate provoca o senzație ciudată de furnicături, amorțeală (cum ar fi o „senzație modificată) și slăbiciune musculară pe partea laterală a corpului.
Este destul de rar ca durerea și simptomele menționate mai sus (atunci când sunt prezente) să se localizeze toate în același loc: de obicei, pacienții simt durere într-un loc, furnicături în altul, slăbiciune musculară în altul, etc.
CAND SA VEZI DOCTORUL?
Lumbosciatalgia merită atenția medicului atunci când:
- Simptomele, în loc să se amelioreze, tind să se înrăutățească.
- Pacientul a experimentat o agravare bruscă a simptomelor, cu o agravare bruscă a durerilor de spate, furnicături și / sau un sentiment de slăbiciune musculară.
- Pacientul a dezvoltat simptome după un impact violent, de exemplu după un accident de mașină.
- Pacientul are un control slab al funcțiilor intestinului și vezicii urinare.
COMPLICAȚII
Lumbosciatalgia poate da naștere la complicații dacă originea sa este o alterare / leziune gravă a nervului sciatic.
În astfel de circumstanțe, complicațiile pot consta în:
- Incapacitatea de a merge
- Pierderea totală a senzației la piciorul afectat
- Slăbiciune severă a piciorului afectat
- Pierderea controlului funcțiilor intestinale și / sau ale vezicii urinare
Utilizarea procedurilor instrumentale de diagnostic are loc numai în prezența durerii severe sau atunci când datele colectate în timpul examinării fizice și istoricul medical sugerează condiții grave de declanșare (hernie de disc severă, tumoare a coloanei vertebrale etc.).
EXAMENE INSTRUMENTALE: CE SUNT?
Testele instrumentale care ajută la diagnosticarea cauzelor durerii lombare sunt:
- Razele X ale coloanei vertebrale
- Imagistica prin rezonanță magnetică nucleară (RMN) a coloanei vertebrale
- CT (sau tomografie axială computerizată) a coloanei vertebrale
- Electromiografie, pentru evaluarea impulsurilor nervoase de-a lungul nervului sciatic
- Antiinflamatoare de tip AINS (medicamente antiinflamatoare nesteroidiene), cum ar fi ibuprofenul.
- Relaxante musculare, cum ar fi Muscoril, de exemplu.
- Antidepresive triciclice sau, alternativ, anticonvulsivante. De obicei, indicate în alte scopuri (depresie și, respectiv, epilepsie), aceste medicamente s-au dovedit a fi eficiente și în durerea neuropatiei periferice (sau a durerii neuropatice)
- Corticosteroizi intravenoși. Sunt antiinflamatoare foarte puternice, pe care medicii preferă să le folosească numai în cazuri extreme, datorită efectelor secundare severe.
FIZIOTERAPIE
Tratamentul de fizioterapie pentru lumbosciatalgie constă într-un program de reabilitare, care ajută pacientul să-și îmbunătățească postura, să întărească mușchii spatelui și să crească flexibilitatea trunchiului.
INTERVENȚIE CHIRURGICALĂ
Chirurgia este rezervată pentru cele mai severe cazuri de lombosciatică care nu se ameliorează cu tratamentele de mai sus.
Procedura chirurgicală este foarte delicată - din acest motiv medicii recurg la aceasta doar în ultimă instanță - și constă în eliberarea nervului de ceea ce provoacă compresie sau iritare.
Cauzele care necesită cel mai frecvent intervenții chirurgicale sunt hernia discului spinal și modificările tractului lumbo-sacral al coloanei vertebrale.
SFATURI ȘI REMEDIURI ACASĂ
Experții în lombosciatalgie recomandă o perioadă scurtă de odihnă de la activități grele sau sportive, dar să nu exagerați, deoarece inactivitatea fizică pe termen lung duce adesea la agravarea simptomelor.
În plus, consideră că sunt deosebit de utile:
- Aplicarea de comprese reci, alternând cu comprese calde, la nivelul zonei sau zonelor dureroase.
- L "intindere musculara zilnica, adica asa-numita întinzându-se. Există exerciții pentru întinderea spatelui, capabile să amelioreze în mod eficient compresia nervului sciatic.