Generalitate
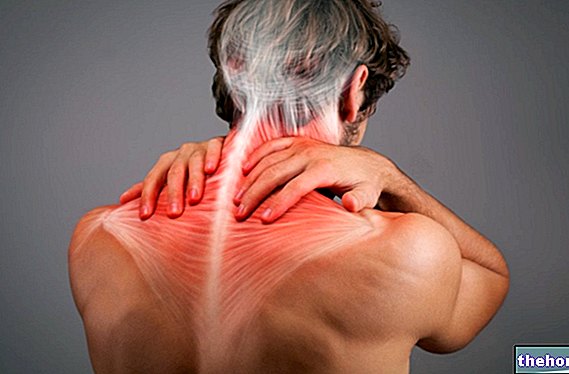
Dermatomiozita este o boală inflamatorie idiopatică care afectează mușchii și pielea, provocând deficite musculare (slăbiciune, durere și atrofie) și unele semne tipice ale pielii (erupții cutanate și sclerodermie).

Figura: Semne cutanate asociate cu dermatomiozita. De pe site: twicsy.com
Într-un stadiu avansat, dermatomiozita poate afecta, de asemenea, organele interne (esofag, plămâni și inimă) și poate avea consecințe grave (dificultăți la înghițire, probleme de respirație și insuficiență cardiacă).
În prezent, cauzele dermatomiozitei sunt necunoscute, dar se presupune o „origine imunologică”.
Diagnosticul se bazează pe un examen fizic amănunțit, urmat de mai multe teste de laborator și instrumentale.
Metodele de tratament disponibile în prezent pot doar ameliora simptomele și încetini progresia dermatomiozitei.
Ce este dermatomiozita?
Dermatomiozita este o boală inflamatorie cronică a țesuturilor conjunctive, caracterizată prin tulburări cutanate (erupții cutanate și sclerodermie) și musculare (slăbiciune, durere și atrofie). Nu este surprinzător faptul că numele de dermatomiozită derivă din „unirea termenilor„ dermato ”, care se referă la piele, și„ miozită ”, care se referă la o„ inflamație a mușchilor.
Dacă, pe lângă mușchii scheletici voluntari, dermatomiozita afectează și mușchii striați ai inimii și mușchii netezi ai sistemului digestiv, circulator și respirator, poate pune serios în pericol viața persoanelor afectate.
CE ESTE UN MIOZIT?
Miozita este termenul medical folosit pentru a indica o anumită afecțiune patologică, caracterizată printr-o „inflamație a mușchilor corpului.
Când o persoană suferă de miozită, fibrele musculare care alcătuiesc mușchii săi se deteriorează.
În funcție de cauzele declanșatoare, miozita poate fi împărțită în:
- Miozita inflamatorie idiopatică (NB: în medicină, termenul idiopatic înseamnă „fără cauze identificabile”)
- Miozita infecțioasă
- Miozita asociată cu alte patologii
- Miozita osificatoare
- Miozita indusă de droguri
EPIDEMIOLOGIE
Potrivit unei cercetări statistice din SUA, dermatomiozita are o frecvență de 5-6 cazuri la un milion de oameni. Prin urmare, este o boală neobișnuită.
Poate afecta atât adulții, cât și copiii: la vârsta adultă, apare de obicei în jurul vârstei de 40-50, în timp ce în copilărie / adolescență apare de obicei între 5 și 15 ani.
Dintr-un motiv care este încă neclar, femeile au dermatomiozită semnificativ mai mult decât bărbații.
Cauze
Cauzele precise de origine a dermatomiozitei sunt în prezent necunoscute.
Unii cercetători au încercat să explice această boală ca rezultat al unui „virus (virus Epstein-Barr) sau bacterian (Chlamydia pneumoniae Și Chlamydia psittaci). Alți cercetători au emis ipoteza că dermatomiozita este o manifestare patologică (deci un simptom) a unor boli autoimune, cum ar fi sindromul Sjögren, lupus eritematos sistemic, artrita reumatoidă sau vasculită autoimună (NB: bolile autoimune sunt condiții particulare, în care sistemul imunitar al unei persoane , în loc să-l apere pe acesta din urmă de amenințările venite din exterior, se întoarce împotriva lui atacându-i organele).
Tocmai pentru că cauzele sunt necunoscute, dermatomiozita este considerată de medici ca fiind o miozită inflamatorie idiopatică.
Simptome și complicații
Deteriorarea progresivă a fibrelor musculare, care apare ca urmare a dermatomiozitei, este cauza:
- Mialgie. Este durere în mușchi în momentul contracției lor.
- Astenia musculară. Sinonim cu slăbiciune musculară, apare mai ales în musculatura voluntară proximală (afectează mușchii care se ramifică direct din trunchi). Zonele cele mai afectate sunt, prin urmare, gâtul, umerii, șoldurile și coapsele.
-
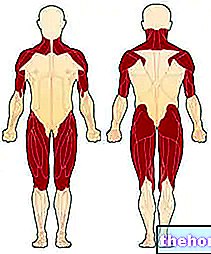
Figura: primii mușchi afectați de dermatomiozită. De pe site: http://mda.org
Figura: roșeața care însoțește dermatomiozita este caracterizată de plăci uniforme roșu-violet. Papura tinde să înceapă pe pleoape și apoi să se extindă simetric la față, brațe, antebrațe și membre inferioare. De pe site: huidarts.com Atrofia musculară. Este reducerea masei musculare (sau a tonusului). O musculatură atrofică este mai puțin capabilă și mai puțin puternică. Inițial, atrofia musculară afectează mușchii cei mai apropiați de trunchi (aceiași afectați de astenie); abia mai târziu implică musculatura distală și cea a organelor interne.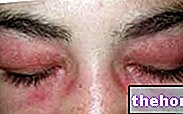
- Dureri musculare
În ceea ce privește manifestările cutanate, erupția cutanată tipică a dermatomiozitei implică apariția unor pete roșu-violete în pleoape, piept, față, spate, mâini și / sau articulații (în special genunchii și umerii).
Celălalt semn caracteristic al dermatomiozitei, și anume sclerodermia, afectează în general brațele și picioarele, dar ar putea implica și organe interne, cum ar fi rinichii, inima, esofagul, intestinele și plămânii. Sclerodermia înseamnă literalmente „piele dură”; printr-o îngroșare anormală a pielii, rezultatul unei „sinteze și depuneri excesive de colagen.
CAND SA VEZI DOCTORUL?
Debutul durerii musculare fără motiv și apariția concomitentă a petelor roșii-violete pe piele ar trebui să determine persoana în cauză să contacteze imediat medicul pentru o clarificare a situației.
COMPLICAȚII
Când deteriorarea musculară și sclerodermia afectează organele interne (esofag, plămâni, inimă etc.), pacientul cu dermatomiozită pune viața în pericol, deoarece este supus:
- Dificultăți la înghițire (disfagie), urmate de probleme de nutriție și așa-numita pneumonie ab ingestis. Toate aceste dificultăți apar dintr-o „alterare a mușchilor netezi ai sistemului digestiv (în special primele secțiuni). Problemele nutriționale rezultate duc la o scădere bruscă a greutății corporale și la apariția unei stări grave de malnutriție.
N.B: pneumonie ab ingestis este inflamația plămânilor cauzată de intrarea în arborele bronșic a secrețiilor alimentare, salivei sau nazale. Simptomele sale tipice sunt: tuse, febră, cefalee, dispnee și stare generală de rău. - Probleme respiratorii. Când sunt implicați mușchii intercostali care permit respirația și când sclerodermia afectează căile respiratorii, persoanele cu dermatomiozită respiră cu dificultăți enorme.
- Probleme cu inima. Datorită unei „inflamații a mușchiului inimii (adică miocardul), acestea pot consta în diferite tipuri de aritmii și insuficiență cardiacă.
În plus, în special în rândul pacienților tineri, pot apărea acumulări neobișnuite de calciu în piele și mușchi (calcinoză).
BOLI ASOCIATE
Dermatomiozita poate fi asociată cu alte stări de boală. În plus față de bolile autoimune menționate anterior, această patologie poate fi combinată cu:
- Fenomenul lui Raynaud. Este un spasm excesiv al vaselor de sânge periferice, care determină o reducere a fluxului de sânge în regiunile implicate.
Reacția poate fi declanșată de stres emoțional rece și / sau foarte intens. Cele mai afectate zone ale corpului sunt degetele și degetele de la picioare, vârful nasului, lobii urechii, limba și, în general, toate acele părți ale corpului traversate de vase mici și foarte sensibile la variații de temperatură.
Simptomele tipice ale fenomenului Raynaud sunt: durere, arsură, amorțeală și furnicături. - Boala interstițială pulmonară. Este o alterare a țesutului mucoasei alveolelor pulmonare sau a cavităților în care au loc schimburile de gaze. În cele mai avansate stadii ale acesteia, boala interstițială provoacă fibroză pulmonară.
- Tumori în diferite organe ale corpului. La adulți (în special vârstă avansată), dermatomiozita pare să favorizeze apariția tumorilor în colul uterin, plămâni, pancreas, sân, ovare și tractul gastro-intestinal.
Diagnostic
Medicii folosesc o examinare fizică și unele teste de laborator și instrumentale pentru a determina dacă anumite semne și simptome pot fi atribuite dermatomiozitei.
Dintre diferitele tipuri de miozită, dermatomiozita este probabil cea mai simplă formă de diagnostic, deoarece combină durerea musculară (care este comună pentru multe alte boli) cu semne foarte detaliate pe piele.
EXAMINARE OBIECTIVĂ
În timpul examinării fizice, medicul îi cere pacientului să descrie simptomele resimțite și locația exactă a durerii. După aceea, el se dedică observării semnelor cutanate (erupții cutanate) și palparii mușchilor dureroși (NB: în caz de dermatomiozită și miozită în general, mușchii sunt adesea moi și parcă ar fi avut granule în interior). istoricul clinic al pacientului, investigând posibila prezență a bolilor actuale și anterioare.
EXAMENE DE LABORATOR
Testele de laborator constau din:
- Cuantificarea nivelurilor sanguine de creatin kinază, aldolază, autoanticorpi și antigene tumorale. Dozarea lor într-o mică probă de sânge este foarte utilă în scopuri de diagnostic, deoarece la o persoană cu dermatomiozită sunt peste normal. De exemplu, creatin kinaza este foarte mare, chiar de 50 de ori mai mare decât în mod normal (N.B: creatina kinază crescută indică leziuni musculare).
- Biopsie cutanată. Constă în colectarea și analiza ulterioară, în laborator, a unui mic eșantion de celule ale pielii din zona afectată de erupție.
Acest test este una dintre cele mai fiabile metode pentru diagnosticarea dermatomiozitei și pentru excluderea patologiilor cu simptome similare. - Biopsie musculară. Constă în colectarea și analiza ulterioară, în laborator, a unui mic eșantion de celule musculare din zonele dureroase.
Deși este util pentru detectarea leziunilor musculare sau a infecțiilor, este mai puțin fiabil decât o biopsie a pielii.
EXAMENE INSTRUMENTALE
Posibilele teste instrumentale sunt:
- Electromiografie. Este folosit pentru a măsura activitatea electrică a mușchilor, nu este deloc invaziv.
- Rezonanță magnetică nucleară (RMN). Prin crearea câmpurilor magnetice, RMN oferă o „imagine detaliată a mușchilor. Nu este un examen invaziv”.
- Raze x la piept. Este folosit pentru a evalua starea de sănătate a plămânilor. Este important atunci când există suspiciunea de afectare pulmonară, este considerat un test invaziv, deoarece expune pacientul la o doză minimă de radiații ionizante.
Tratament
În prezent, nu există încă un tratament specific pentru dermatomiozită.
Tratamentele actuale disponibile pacienților nu pot decât să îmbunătățească tabloul simptomatologic (inclusiv complicațiile) și să încetinească progresia bolii.
Printre diferitele tratamente, corticosteroizii și medicamentele imunosupresoare joacă un rol primordial, precum și tratamentele de reabilitare și intervențiile chirurgicale.
Conform unor studii științifice, cu cât terapia simptomatică începe mai repede, cu atât beneficiile pe care le va beneficia pacientul sunt mai mari.
TERAPIA FARMACOLOGICĂ
După cum era anticipat, cele mai utilizate medicamente în caz de dermatomiozită sunt corticosteroizii și imunosupresorii.
Primele sunt medicamente antiinflamatoare puternice, în timp ce acestea din urmă sunt responsabile pentru scăderea apărării imune. Ambele sunt administrate cu scopul final de a reduce inflamația și răspunsul autoimun (NB: corticosteroizii sunt, de asemenea, utili în menținerea forței musculare și în „evitarea” atrofia mușchilor supuși deteriorării).
Dacă medicamentele menționate anterior se dovedesc ineficiente, medicii pot recurge la o a treia posibilitate, reprezentată de imunoglobuline intravenoase. Acestea, ca și medicamentele anterioare, funcționează prin reducerea răspunsului autoimun, dar sunt mult mai scumpe.
Care sunt efectele secundare ale corticosteroizilor și imunosupresoarelor?
Dacă sunt luați pentru perioade lungi și / sau în doze mari, corticosteroizii pot provoca reacții adverse grave, cum ar fi diabetul, osteoporoza, hipertensiunea, creșterea în greutate, cataracta etc.
Imunosupresoarele, pe de altă parte, fac subiectul care le folosește mai fragil și mai expus infecțiilor.
- Prednison
- Metilprednisolon
- De actualitate
- Sistemic
- Metotrexat
- Azatioprina
- Rituximab
- Ciclofosfamidă
- Micofenolat de mofetil
- Ciclosporină
- Tacrolimus
- Infliximab
- Sistemic
- Intravenos
TERAPIA DE REABILITARE
În funcție de gravitatea simptomelor, este posibil ca pacienții cu dermatomiozită să fie supuși:
- Fizioterapie. Datorită ajutorului unui fizioterapeut expert, pacientul poate menține un tonus muscular moderat, chiar și în ciuda deteriorării progresive pe care o suferă mușchii. Este esențial ca pacienții să învețe să efectueze exerciții motorii în deplină autonomie, în așa fel încât să să le poți juca acasă, în timpul liber.
- Logopedie. Este indicat pacienților cu probleme de înghițire, deoarece ajută la reducerea severității acestuia.
- Dieta adecvată. Cei care au probleme cu alimentația, este bine să știe ce alimente să mănânce pentru un aport nutrițional corect. Prin urmare, un dietetician se va ocupa de pregătirea unei diete proporționale cu vârsta și nevoile pacientului.
INTERVENTIE CHIRURGICALA
Singurul tratament chirurgical care poate fi utilizat în cazul dermatomiozitei este îndepărtarea depunerilor de calciu din piele și mușchi (calcinoză).
UNELE SFATURI
Dermatomiozita slăbește pielea, în special zonele afectate de erupție.
Prin urmare, medicii recomandă să nu vă expuneți prea mult la soare sau să faceți acest lucru numai după luarea măsurilor de precauție necesare (protecție solară, îmbrăcăminte adecvată etc.), deoarece razele ultraviolete ar putea agrava și mai mult situația.
În plus, este o idee bună:
- Contactați medicul curant pentru orice informații referitoare la dermatomiozită și posibile patologii asociate.
- Rămâneți activ, în așa fel încât să tonificați mușchii corpului.
- În caz de oboseală extremă, odihniți-vă și lăsați-vă corpul să-și recapete forța.
- Dacă aveți semne sau simptome pe care nu le-ați experimentat până acum, contactați imediat medicul dumneavoastră.
- Dacă sunteți deprimat din cauza bolii, aveți încredere în prieteni și familie. De fapt, închiderea în sine nu ajută terapiile.
Prognoză
La un moment dat, când tratamentele actuale nu existau încă, prognosticul era negativ, iar rata de supraviețuire la 5 ani de la apariția simptomelor era foarte scăzută.
Astăzi, însă, datorită progreselor medicale, prognosticul s-a îmbunătățit mult, iar ratele de supraviețuire la 5 și 10 ani de la debutul dermatomiozitei sunt respectiv 70% și 57%.