Clordiazepoxidul a fost prima benzodiazepină care a intrat pe piață la „începutul anilor '60”. Ulterior, s-au făcut modificări ale structurii clordiazepoxidului în încercarea de a obține medicamente cu caracteristici mai bune. În 1959 a fost sintetizat diazepamul, o benzodiazepină de până la 3-10 ori mai puternică decât clordiazepoxidul. Diazepamul a fost comercializat în 1963 sub denumirea comercială - încă folosită și bine cunoscută astăzi - de Valium®.
Ulterior, cercetarea benzodiazepinelor a continuat să se dezvolte, rezultând numeroase molecule noi care sunt încă utilizate în prezent.

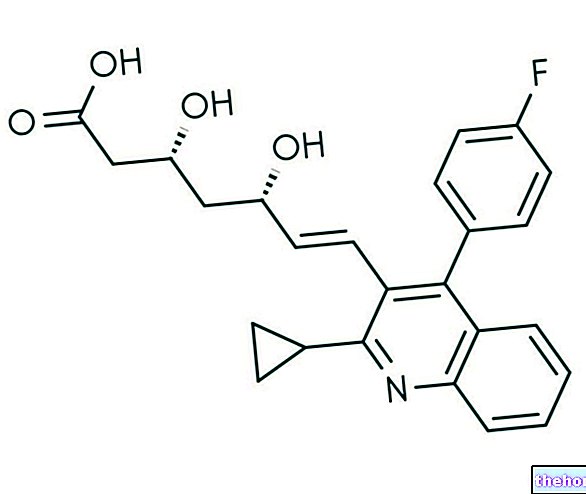
Structura generală a benzodiazepinelor
Pe termen scurt;Mai mult, benzodiazepinele pot fi utilizate ca sedative înainte de examinări sau tratamente exploratorii (gastroscopie, colonoscopie etc.); sunt folosite și în premedicația anestezică.
a drogului;Lipofilicitatea este un parametru fundamental. De fapt, pentru a-și îndeplini acțiunea, benzodiazepinele trebuie să ajungă la neuronii creierului și - pentru a face acest lucru - trebuie să depășească bariera hematoencefalică (un sistem fiziologic complex care reglează schimbul de substanțe utile și produse reziduale între sânge, lichidul cefalorahidian și creier ). Una dintre caracteristicile fundamentale pe care trebuie să le aibă orice medicament pentru a trece această barieră este, de fapt, lipofilicitatea.
Cu cât lipofilicitatea unei benzodiazepine este mai mare, cu atât este mai mare viteza cu care traversează bariera hematoencefalică.
Prin urmare, acești factori ajută la determinarea utilizărilor clinice ale fiecărei benzodiazepine. De exemplu, o benzodiazepină cu absorbție rapidă, al cărei metabolism nu generează metaboliți activi și este foarte lipofilă, va fi mai util ca sedativ hipnotic, dar mai puțin util pentru tratamentul anxietății.
În schimb, o benzodiazepină cu o rată mai lentă de absorbție și al cărei metabolism generează metaboliți activi este probabil mai utilă pentru tratamentul stărilor de anxietate.
Aprofundarea: Cum să lupți împotriva anxietății?
Utilizarea benzodiazepinelor - care, în orice caz, trebuie prescrisă de medic - nu este singura modalitate de tratare a anxietății.
De fapt, în prezența patologiilor anxioase, este în primul rând fundamental să contactați medicul și specialistul pentru un diagnostic precis pentru a stabili ce tulburare afectează pacientul, gradul său de severitate și cauza acesteia. De aici va fi apoi posibil să se dezvolte o strategie terapeutică care poate duce la rezolvarea problemei.
ATENȚIE: benzodiazepinele NU trebuie luate de pacient din proprie inițiativă, ci trebuie utilizate numai și exclusiv dacă sunt prescrise de medic.
este influențat de numeroase substanțe responsabile pentru schimbul de informații între structurile anatomice care sunt îndepărtate unele de altele.Transmiterea impulsurilor este încredințată unor mesageri anumiți - neurotransmițători - care pot exercita o acțiune de excitare sau inhibare.
Datorită rolului jucat de neurotransmițători, organismul este capabil să-și moduleze activitățile motorii, senzoriale și intelectuale și activitățile legate de sfera afectivă și de tonul stării de spirit.
Benzodiazepinele acționează stimulând sistemul GABAergic, adică „acidul γ-aminobuttiric (sau GABA).
GABA este un γ-aminoacid și este principalul neurotransmițător inhibitor din creier. Își îndeplinește funcțiile biologice prin legarea la receptorii săi specifici: GABA-A, GABA-B și GABA-C. Un receptor de benzodiazepină specific (BZR) este prezent pe receptorul GABA-A. Benzodiazepinele se leagă de acest loc specific, activează receptorul și promovează cascada semnalului inhibitor indusă de GABA în sine.
Vezi și: Cum acționează benzodiazepinele?
(un parametru care oferă informații despre durata acțiunii fiecărei benzodiazepine):- Timpul de înjumătățire scurt sau foarte scurt (2-6 ore), triazolam și midazolam aparțin acestei categorii;
- Timpul de înjumătățire intermediară (6-24 ore), oxazepam, lorazepam, lormetazepam, alprazolam și temazepam aparțin acestei categorii;
- Timp de înjumătățire lung (1-4 zile), această categorie include clordiazepoxid, clorazepat, diazepam, flurazepam, nitrazepam, flunitrazepam, clonazepam, prazepam și bromazepam.
Contrar a ceea ce s-ar putea crede, nu există nicio relație directă între timpul de înjumătățire plasmatică și rapiditatea acțiunii, deoarece unele medicamente - în timp ce acționează rapid - sunt metabolizate în alți compuși activi care prelungesc semnificativ durata lor de acțiune. Un exemplu izbitor este cel al midazolamului.
Midazolam este o benzodiazepină utilizată ca anestezic general pentru a induce somnolență sau a menține somnul. Este o moleculă hidrofilă, care o face adecvată pentru administrare intravenoasă. Cu toate acestea, după administrare, midazolamul suferă modificări structurale care îl fac extrem de lipofil, prin urmare capabil să depășească rapid bariera hematoencefalică.
relativ scăzut. Mai mult, ei au un indice terapeutic ridicat. Acest parametru exprimă relația dintre doza toxică și doza terapeutică.Dacă un medicament are un indice terapeutic ridicat, înseamnă că există o diferență semnificativă între dozele terapeutice utilizate în mod obișnuit și dozele toxice.
Rareori, o supradoză de benzodiazepine poate fi fatală, cu excepția cazului în care se iau în același timp alte medicamente sau substanțe capabile să deprime sistemul nervos central, cum ar fi barbiturice, medicamente opioide, alcool sau droguri.
În orice caz, benzodiazepinele nu sunt cu siguranță fără efecte secundare. Printre aceste efecte, ne amintim:
- Sedare excesivă;
- Somnolență în timpul zilei;
- Confuzie, în special la pacienții vârstnici;
- Depresie;
- Tulburări de coordonare;
- Ataxia;
- Tulburări de memorie (amnezie anterogradă).
Alte reacții adverse care pot apărea în urma consumului de benzodiazepine sunt așa-numitele simptome paradoxale.
- Nelinişte;
- Agitaţie;
- Iritabilitate;
- Agresiune;
- Furie;
- Furie;
- Psihoză;
- Iluzii;
- Halucinații;
- Coșmaruri
- Dezamăgire;
- Alterări comportamentale.
De asemenea, trebuie amintit faptul că benzodiazepinele sunt susceptibile la abuz și dau dependență fizică și psihologică. Odată stabilită dependența fizică - după întreruperea bruscă a tratamentului - pot apărea simptome de sevraj, cum ar fi:
- Depresie;
- Derealizare;
- Depersonalizare;
- Anxietate;
- Confuzie;
- Nervozitate;
- Nelinişte;
- Iritabilitate;
- Halucinații;
- Crize de epilepsie;
- Insomnie de revenire;
- Schimbări de dispoziție;
- Transpiraţie;
- Diaree;
- Durere de cap
- Dureri musculare;
- Hipersensibilitate și intoleranță la sunete (hiperacuză);
- Hipersensibilitate la lumină și la contactul fizic.
Prin urmare, se recomandă întotdeauna întreruperea treptată a tratamentului.
Întreruperea bruscă a terapiei ar trebui, de asemenea, evitată, deoarece poate provoca insomnie sau anxietate înapoi, adică simptomele care au indus utilizarea medicamentului (insomnie sau anxietate, de fapt) pot reapărea într-un mod agravat la sfârșitul terapiei în sine .
În cele din urmă, toleranța se poate dezvolta după utilizarea prelungită a benzodiazepinelor. Cu alte cuvinte, se poate întâlni o reducere a efectelor induse de medicament, deci este necesar să luați doze din ce în ce mai mari pentru a obține din nou efectul dorit.
- mai ales în primul trimestru - din cauza malformațiilor care pot apărea la făt. Mai mult, deoarece benzodiazepinele sunt excretate în laptele matern - în majoritatea cazurilor - utilizarea lor este, de asemenea, contraindicată în timpul alăptării.
Utilizarea benzodiazepinelor este, de asemenea, contraindicată în următoarele cazuri:
- La pacienții cu miastenie gravis (o boală neuromusculară);
- La pacienții cu insuficiență respiratorie severă, deoarece benzodiazepinele pot provoca depresie respiratorie;
- La pacienții cu insuficiență hepatică severă;
- La pacienții cu sindrom de apnee în somn;
- La pacienții cu alcool acut sau cu intoxicație hipnotică, analgezică, antidepresivă sau antipsihotică.



















.jpg)