.jpg)
CLX permite întărirea suprafeței corneei, creând noi conexiuni între fibrele de colagen care alcătuiesc stroma, crescând rezistența sa mecanică. Tehnica exploatează acțiunea riboflavinei (vitamina B2) care, supusă acțiunii razelor ultraviolete tip A (UVA), face corneea însăși mai rigidă, deci mai puțin supusă procesului de epuizare, caracteristic keratoconusului.
Prin urmare, legătura încrucișată corneană permite contrastul și / sau oprirea evoluției bolii.
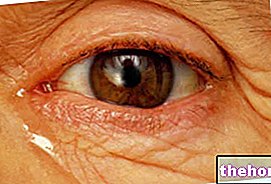
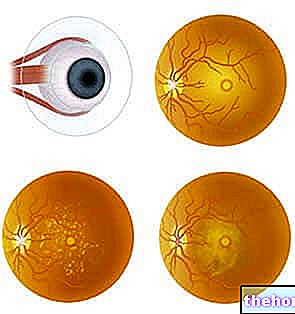
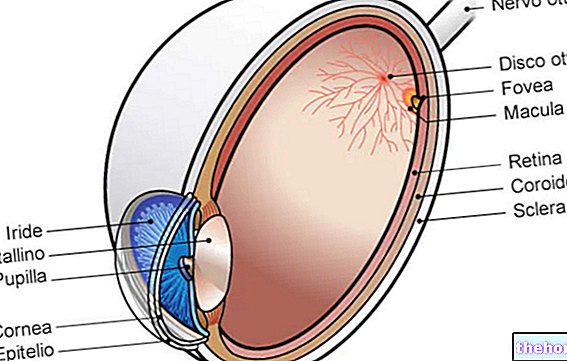
. Această boală degenerativă a ochilor se caracterizează printr-o slăbire progresivă a corneei (suprafața transparentă plasată în fața irisului) care, în timp, duce la subțierea acesteia.În timp, keratoconusul duce la oboseală: fiind mai puțin rezistent, suprafața corneei - în mod normal rotund - iese în afară și capătă o formă caracteristică de con.
Cross-Linking implică crearea de legături între fibrele de colagen ale stromei. Procedura exploatează efectul combinat al riboflavinei (vitamina B2) și al razelor ultraviolete, cu scopul de a crește conexiunea dintre fibre și rezistența lor mecanică.
Keratoconus: puncte cheie
_2.jpg)
- Ce este: keratoconus este o boală degenerativă, adesea progresivă, care determină deformarea corneei, care se subțiază și începe să-și varieze curbura spre exterior, luând un aspect în formă de con. De obicei, procesul bolii începe în perioada adolescenței și a maturității, dar tinde să se stabilizeze după vârsta de 40-50 de ani. Forma conului asumată de cornee își modifică puterea de refracție și nu permite trecerea corectă a intrării luminii către structurile oculare interne.
- Cauze: la originea bolii a fost ipotezată intervenția unei modificări genetice specifice, care ar avea ca rezultat un dezechilibru în straturile corneei, cu efecte asupra grosimii și capacității de rezistență a acesteia.
- Simptome: o consecință directă a epuizării corneei este astigmatismul (în acest caz, defectul se numește neregulat, deoarece nu poate fi corectat cu lentile) .Keratoconusul poate fi asociat și cu miopie și, rar, cu hipermetropie. legat de aceste defecte refractive. Keratoconus este o boală care necesită în mod obișnuit modificări frecvente ale prescripției ochelarilor. Pe măsură ce starea progresează, vederea devine progresiv mai estompată și mai distorsionată, precum și creșterea sensibilității la lumină (fotofobie) și iritarea ochilor. Uneori keratoconusul provoacă edem corneean și cicatrici. Prezența țesutului cicatricial pe suprafața corneei determină pierderea omogenității și transparenței sale. Ca urmare, poate apărea opacitatea care reduce și mai mult vederea.
- Diagnostic: Keratoconus este diagnosticat cu:
- Topografia corneei: examen care evaluează conformația corneei, studiază suprafața acesteia și monitorizează evoluția bolii;
- Pașimetrie: măsoară grosimea corneei;
- Microscopie confocală: permite observarea tuturor straturilor corneei și identifică orice fragilitate.
- Tratament: keratoconusul poate fi tratat cu reticulare a corneei, dar, în cazuri severe, este necesar transplantul de cornee (obligatoriu dacă apare perforația).
Terminologie și sinonime
Cross-Linking este, de asemenea, cunoscut sub numele de reticulare corneană sau fotodinamică.
În practica medicală, intervenția este prescurtată cu abrevierea CXL sau CCL.
anestezic. Din acest motiv, procedura nu ar trebui să fie dureroasă.
Lentile încrucișate și lentile de contact corneene
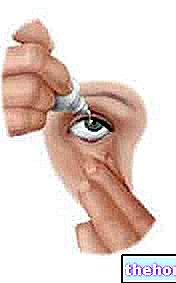
Înainte de încrucișarea corneei, utilizarea lentilelor de contact trebuie suspendată pentru o perioadă adecvată, stabilită de oftalmolog.
și legat la ochi. Dacă epiteliul corneei a fost îndepărtat (tehnica epi-off), se poate aplica o lentilă de contact moale, protectoare, terapeutică timp de aproximativ 3-4 zile.Cross-Linking cornean: cât durează?
Cross-Linkingul cornean durează aproximativ 30-60 de minute.
După o scurtă perioadă de observare, pacientul poate fi însoțit acasă de o persoană de încredere în aceeași zi în care se efectuează tratamentul.
După Corneal Cross-Linking, conducerea unei mașini este contraindicată, atât pentru utilizarea intensă și prelungită a vederii pe care o presupune această activitate, cât și din motive de siguranță rutieră.
Îngrijirea postoperatorie
- După legarea încrucișată a corneei, pacientul trebuie să respecte cel puțin două până la trei zile de odihnă, de preferință în pat, într-un mediu slab luminat. În plus, în zilele următoare operației, este important să eviți să citești și să te uiți la televizor, încercând să dormi cel puțin 10-12 ore pe noapte.
- În cele 2-3 zile care urmează reticulării corneene cu îndepărtarea epiteliului (epi-off), pot apărea dureri intense, senzație de corp străin și fotofobie. Terapia post-operatorie implică utilizarea analgezicelor pentru a reduce aceste simptome. Cu toate acestea, în tratamentele fără îndepărtarea epiteliului (epi-on de reticulare corneană), disconfortul este aproape complet absent și recuperarea este mai rapidă.
- În cursul postoperator al reticulării corneene epi-off, este important ca pacientul să fie supus unor controale periodice, zilnic, până la îndepărtarea lentilelor de contact.
- În lunile următoare încrucișării corneei, pentru a verifica așezarea și vindecarea celor mai superficiale straturi ale corneei, urmărirea include următoarele teste: topografie și tomografie corneeană, tomografie optică computerizată (OCT) a segmentului anterior și endotelial numara.