Generalitate
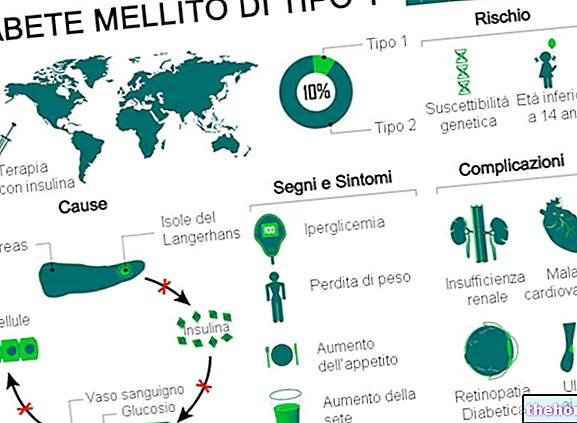
Diabetul zaharat de tip 1 este o tulburare metabolică cauzată de lipsa (sau insuficiența severă) de insulină, un hormon produs de pancreas.
Simptomele clasice se referă în principal la creșterea urinării, a setei și a poftei de mâncare și la pierderea în greutate.

Cauzele care stau la baza acestei reacții autoimune sunt slab înțelese; se presupune că pot fi de tip genetic sau de stres endogen sau exogen.
Testul principal care permite diagnosticarea diabetului zaharat de tip 1 și diferențierea acestuia de diabetul de tip 2 se bazează pe căutarea autoanticorpilor implicați în reacția autoimună.
Pentru a trăi, diabetul de tip 1 necesită administrarea de insulină exogenă, care este o formă sintetică a hormonului, similară cu cea naturală. Această terapie trebuie urmată la nesfârșit și, în general, nu compromite activitățile zilnice normale. Toți diabeticii de tip 1 sunt educați și instruiți în auto-gestionarea terapiei cu insulină.
Lăsat netratat, diabetul zaharat de tip 1 provoacă diverse complicații grave, atât acute, cât și cronice. Alte complicații ale diabetului zaharat de tip 1 sunt colaterale și se bazează în principal pe hipoglicemie cauzată de administrarea unei doze excesive de insulină.
Diabetul zaharat de tip 1 reprezintă 5-10% din totalul cazurilor de diabet la nivel mondial.
Pancreas și diabet zaharat de tip 1
Reamintire scurtă anatomo-funcțională
Pancreasul este un organ glandular care intervine prin susținerea sistemului digestiv și a sistemului endocrin al vertebratelor.
La om, se găsește în cavitatea abdominală, în spatele stomacului.
Este o glandă endocrină care produce mai mulți hormoni importanți, inclusiv insulină, glucagon, somatostatină și polipeptidă pancreatică.
De asemenea, joacă un rol exocrin, deoarece secretă un suc digestiv care conține enzime specifice pentru digestia glucidelor, proteinelor și lipidelor din chim.
În diabetul zaharat de tip 1, numai funcția endocrină a insulinei este compromisă.
Fiziopatologie
Tipul 1 (cunoscut și sub denumirea de T1D) este o formă de diabet zaharat cauzată de leziunea autoimună a celulelor beta ale pancreasului. Odată deteriorate, aceste celule nu mai produc insulină, indiferent de factorii de risc și entitățile cauzale.
În trecut, diabetul zaharat de tip 1 era denumit și diabet insulino-dependent sau juvenil, dar astăzi aceste definiții sunt considerate fundamental incorecte sau incomplete.
Cauzele individuale ale diabetului zaharat de tip 1 se pot lega de diferite procese fiziopatologice care, la rândul lor, distrug celulele beta ale pancreasului. Procesul are loc prin acești pași:
- Recrutarea celulelor T CD4 autoreatoare și a celulelor T CD8 citotoxice
- Recrutarea autoanticorpilor B
- Activarea sistemului imunitar înnăscut.

Cauze
Nu se cunosc cauzele diabetului zaharat de tip 1.
Au fost avansate mai multe teorii explicative și cauzele pot fi una sau mai multe dintre cele pe care le vom enumera:
- Predispozitie genetica
- Prezența unui activator diabetogen (factor imun)
- Expunerea la un antigen (de exemplu, un virus).
Genetică și moștenire
Diabetul zaharat de tip 1 este o boală care implică mai mult de 50 de gene.
În funcție de locus sau combinația de loci, boala poate fi: dominantă, recesivă sau intermediară.
Cea mai puternică genă este IDDM1 și se găsește pe cromozomul 6, mai precis în regiunea de colorare 6p21 (MHC clasa II). Unele variante ale acestei gene cresc riscul de scădere a caracteristicii de histocompatibilitate de tip 1. Acestea includ: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 și DQB1 0201, care sunt mai frecvente în populațiile europene și nord-americane. În mod remarcabil, unele par să joace un rol protector.
Riscul unui copil de a dezvolta diabet zaharat de tip 1 este:
- 10% dacă tatăl este afectat
- 10% dacă fratele este afectat
- 4% dacă mama este afectată și avea 25 de ani sau mai puțin la momentul nașterii
- 1% dacă mama este afectată și avea peste 25 de ani în momentul nașterii.
Factori de mediu
Factorii de mediu influențează exprimarea diabetului zaharat de tip 1.
Pentru gemenii monozigoți (care au același patrimoniu genetic), atunci când unul dintre cei doi este afectat de boală, celălalt are doar 30-50% șanse să o manifeste. Aceasta înseamnă că în 50-70% din cazuri boala atacă doar unul dintre cei doi gemeni identici.Așa-numitul indice de concordanță este mai mic de 50%, sugerând o „influență de mediu FOARTE importantă.
Alți factori de mediu se referă la zona rezidențială. Anumite zone europene, în care locuiesc populațiile caucaziene, prezintă un risc de debut de 10 ori mai mare decât multe altele. În cazul unei relocări, pericolul pare să crească sau să scadă în funcție de țara de destinație.
Rolul virușilor
O teorie privind cauzele apariției diabetului zaharat de tip 1 se bazează pe interferența unui virus care ar declanșa sistemul imunitar care, din motive încă misterioase, ajunge să atace și celulele beta ale pancreasului.
Familia virală Coxsackie, de care aparține virusul rubeolei, pare să fie implicat în acest mecanism, dar dovezile nu sunt încă suficiente pentru a demonstra acest lucru. De fapt, această susceptibilitate nu afectează întreaga populație și doar unii indivizi afectați de rubeolă dezvoltă diabet zaharat de tip 1.
Acest lucru a sugerat o anumită vulnerabilitate genetică și, în mod surprinzător, a fost identificată tendința ereditară a anumitor genotipuri HLA. Cu toate acestea, corelația lor și mecanismul autoimun rămân neînțelese.
Produse chimice și medicamente
Unele substanțe chimice și anumite medicamente distrug selectiv celulele pancreatice.
The pirinuronă, un rodenticid lansat în 1976, distruge selectiv celulele beta pancreatice cauzând diabet zaharat de tip 1. Acest produs a fost retras de pe majoritatea piețelor la sfârșitul anilor 1970, dar nu peste tot.
Acolo streptozotocin, un agent antibiotic și anticancer folosit în chimioterapia pentru cancerul pancreatic, ucide celulele beta ale organului, privându-l de capacitatea endocrină de insulină.
Simptome
Simptomele clasice ale diabetului zaharat de tip 1 includ:
- Poliuria: urinare excesivă
- Polidipsie: sete crescută
- Xerostomia: gură uscată
- Polifagie: apetit crescut
- Oboseala cronica
- Slabire nejustificata.
Complicații acute
Mulți diabetici de tip 1 sunt diagnosticați la apariția anumitor complicații tipice bolii, cum ar fi:
- Cetoacidoza diabetică
- Coma hiperosmolară-hiperglicemică non-ketotică.
Cetoacidoza diabetică: cum se produce?
Cetoacidoza diabetului zaharat de tip 1 apare din cauza acumulării de corpuri cetonice.
Acestea sunt deșeuri metabolice induse de consumul de grăsimi și aminoacizi în scopuri energetice. Această circumstanță se manifestă prin lipsa insulinei și prin consecința deficitului de glucoză în țesuturi.
Semnele și simptomele cetoacidozei diabetice includ:
- Xeroderma: piele uscată
- Hiperventilație și tahipnee: respirație profundă și rapidă
- Somnolenţă
- Durere abdominală
- A repetat.
Coma hiperosmolar-hiperglicemică non-ketotică
Foarte des declanșată de o „infecție sau de administrarea de medicamente în prezența diabetului zaharat de tip 1, are o mortalitate de până la 50%.
Mecanismul patologic oferă:
- Concentrație glicemică excesivă
- Filtrare renală intensă pentru excreția glucozei
- Lipsa de rehidratare.
Se prezintă adesea cu apariția unor crize focale sau generalizate.
Complicații cronice
Complicațiile pe termen lung ale diabetului zaharat de tip 1 sunt legate în principal de macro și micro angiopatii (complicații ale vaselor de sânge).
Complicațiile diabetului zaharat de tip 1 slab gestionat pot include:
- Boli vasculare ale macrocirculației (macroangiopatii): accident vascular cerebral, infarct miocardic
- Boli vasculare ale microcirculației (microangiopatii): retinopatii, nefropatii și neuropatii
- Altele, legate sau fără legătură cu cele de mai sus: insuficiență renală diabetică, sensibilitate la infecții, amputare picior diabetic, cataractă, infecții ale tractului urinar, disfuncție sexuală etc.
- Depresia clinică: în 12% din cazuri.
Baza patologică a macroangiopatiilor este cea a aterosclerozei.
Cu toate acestea, bolile cardiovasculare și neuropatia pot avea, de asemenea, o bază autoimună. Pentru acest tip de complicație, femeile prezintă un risc de deces cu 40% mai mare decât bărbații.
Infecții ale tractului urinar
Persoanele cu diabet zaharat de tip 1 prezintă o rată crescută de infecții ale tractului urinar.
Motivul este disfuncția vezicii urinare legată de nefropatia diabetică. Acest lucru poate provoca o scădere a sensibilității care, la rândul său, duce la o creștere a retenției urinare (factor de risc pentru infecții).
Disfuncție sexuală
Disfuncția sexuală este adesea rezultatul unor factori fizici (cum ar fi leziuni ale nervilor și / sau circulație slabă) și factori psihologici (cum ar fi stresul și / sau depresia cauzate de cerințele bolii).
- Bărbați: cele mai frecvente probleme sexuale la bărbați sunt erecția și dificultățile de ejaculare (complicație retrogradă).
- Femele: Studiile statistice au arătat existența unei corelații semnificative între diabetul zaharat de tip 1 și problemele sexuale la femei (deși mecanismul este neclar).Cele mai frecvente disfuncții includ sensibilitate redusă, uscăciune, dificultate / incapacitate de a ajunge la orgasm, durere în timpul sexului și scăderea libidoului.
Diagnostic
Diabetul zaharat de tip 1 se caracterizează prin hiperglicemie recurentă și persistentă, care poate fi diagnosticată cu una sau mai multe dintre următoarele cerințe:
- Glicemie la jeun egală sau mai mare de 126 mg / dL (7,0 mmol / L)
- Glicemie egală sau mai mare de 200 mg / dl (11,1 mmol / L), la 2 ore după administrarea orală a unei sarcini orale egale cu 75 g glucoză (test de toleranță la glucoză)
- Simptome de hiperglicemie și confirmare de diagnostic (200mg / dL sau 11,1mmol / L)
- Hemoglobină glicată (tip A1c) egală sau mai mare de 48mmol / mol.
NB. Aceste criterii sunt recomandate de Organizația Mondială a Sănătății (OMS).
Debut
Aproximativ ¼ dintre persoanele cu diabet zaharat de tip 1 încep cu cetoacidoza diabetică. Aceasta este definită ca o "acidoză metabolică cauzată de" creșterea corpurilor cetonice în sânge; această creștere este la rândul ei cauzată de utilizarea exclusivă a energiei de acizi grași și aminoacizi.
Mai rar, diabetul zaharat de tip 1 poate începe cu colaps hipoglicemiant (sau comă). Acest lucru se datorează producției excesive de insulină în câteva momente înainte de întreruperea finală. Aceasta este o circumstanță destul de periculoasă.
Diagnostic diferentiat
Diagnosticul altor tipuri de diabet apare în circumstanțe diferite.
De exemplu, cu screeneng obișnuit, cu detectarea aleatorie a hiperglicemiei și prin recunoașterea simptomelor secundare (oboseală și tulburări vizuale).
Diabetul de tip 2 este adesea identificat târziu pentru apariția complicațiilor pe termen lung, cum ar fi: accident vascular cerebral, infarct miocardic, neuropari, ulcere la nivelul piciorului sau dificultăți în vindecarea rănilor, probleme oculare, infecții fungice și nașteri care suferă de macrosomie sau hipoglicemie.
Un rezultat pozitiv, în absența hiperglicemiei fără echivoc, trebuie în orice caz confirmat de repetarea unui rezultat pozitiv.
Diagnosticul diferențial între diabetul zaharat de tip 1 și tip 2, ambele caracterizate prin hiperglicemie, se referă în principal la cauza afectării metabolice.
În timp ce la tipul 1 există o reducere semnificativă a insulinei datorită distrugerii celulelor beta pancreatice, la tipul 2 există rezistență la insulină (absentă la tipul 1).
Un alt factor care caracterizează diabetul zaharat de tip 1 este prezența anticorpilor care vizează distrugerea celulelor beta pancreatice.
Detectare autoanticorpi
S-a demonstrat că apariția în sânge a autoanticorpilor legați de diabetul zaharat de tip 1 este capabilă să prezică debutul bolii chiar înainte de hiperglicemie.
Principalele autoanticorpi sunt:
- Autoanticorpi cu celule insulare
- Autoanticorpi de insulină
- Autoanticorpi care vizează izoforma 65 kDa a acidului glutamic decarboxilază (GAD),
- Autoanticorpi anti-IA-2 tirozin-fosfatază
- Transportor de zinc 8 autoanticorpi (ZnT8).
Prin definiție, diagnosticul diabetului de tip 1 NU POATE fi pus înainte de apariția simptomelor și a semnelor clinice. Cu toate acestea, apariția autoanticorpilor încă poate delimita o afecțiune a „diabetului autoimun latent”.
Nu toți subiecții care prezintă unul sau unii dintre acești autoanticorpi dezvoltă diabet zaharat de tip 1. Riscul crește pe măsură ce cresc; de exemplu, cu trei sau patru tipuri diferite de anticorpi se atinge un nivel de risc de 60- 100%.
Intervalul de timp dintre apariția autoanticorpilor în sânge și apariția diabetului zaharat de tip 1 diagnosticabil clinic poate fi de câteva luni (sugari și copii mici); pe de altă parte, la unii indivizi poate dura câțiva ani.
Doar testarea autoanticorpilor cu celule anti-insulă necesită detectarea convențională a imunofluorescenței, în timp ce celelalte sunt măsurate cu teste specifice de legare radioactivă.
Prevenire și terapie
Diabetul zaharat de tip 1 nu este în prezent prevenit.
Unii cercetători susțin că ar putea fi evitat dacă este tratat corespunzător în faza sa autoimună latentă, înainte ca sistemul imunitar să se activeze împotriva celulelor beta pancreatice.
Medicamente imunosupresoare
Se pare că ciclosporină A, un agent imunosupresor, este capabil să blocheze distrugerea celulelor beta. Cu toate acestea, toxicitatea renală și alte efecte secundare îl fac extrem de inadecvat pentru utilizarea pe termen lung.
Anticorpi anti-CD3, inclusiv teplizumab si "otelixizumab, par a păstra producția de insulină. Mecanismul acestui efect este probabil atribuit conservării celulelor T reglatoare. Acești mediatori suprimă activarea sistemului imunitar, mențin homeostazia și toleranța auto-antigenelor. Durata acestor efecte este încă necunoscută
Anticorpii anti-CD20 ai rituximab inhibă celulele B, dar efectele pe termen lung sunt necunoscute.
Dietă
Unele cercetări au sugerat că alăptarea reduce riscul de a dezvolta diabet zaharat de tip 1.
Aportul de vitamina D de 2000 UI în primul an de viață s-a dovedit a fi preventiv, dar relația de cauzalitate dintre nutrienți și boală este neclară.
Copiii cu anticorpi împotriva proteinelor celulelor beta, atunci când sunt tratați cu vitamina B3 (PP sau niacină), arată o reducere drastică a incidenței în primii șapte ani de viață.
Stresul și depresia
Stresul psihologic legat de stilul de viață al diabetului de tip 1 este de o amploare considerabilă; deloc surprinzător, complicațiile acestei patologii includ și simptome depresive și depresie majoră.
Pentru a evita acest lucru, există măsuri preventive, inclusiv: exerciții, hobby-uri și participarea la organizații de caritate.
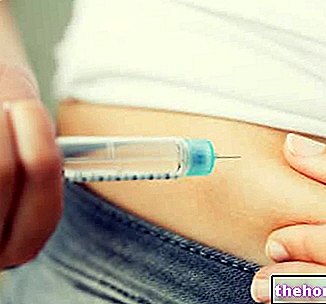
Insulină
Spre deosebire de diabetul zaharat de tip 2, dieta și exercițiile fizice nu sunt un remediu.
Pentru insuficiența endocrină, diabeticii de tip 1 sunt forțați să injecteze insulină subcutanat sau prin pompare.
Astăzi, insulina este de natură sintetică; în trecut, s-au folosit hormoni de origine animală (bovine, cai, pești etc.).
Există patru tipuri principale de insulină:
- Acțiune rapidă: „efectul se instalează în 15” minute, atingând vârful între 30 și 90 ”.
- Cu acțiune scurtă: „efectul se instalează în 30” minute, atingând vârful între 2 și 4 ore.
- Acțiune intermediară: efectul apare în 1-2 ore, cu un vârf între 4 și 10 ore.
- Cu acțiune îndelungată: administrat o dată pe zi, are un efect care apare în 1-2 ore, cu o „acțiune prelungită care durează pentru toate cele 24.
ATENŢIE! Un exces de insulină poate induce hipoglicemie (
Managementul alimentar și detectarea glicemiei sunt doi factori foarte importanți care servesc la evitarea excesului și a defectului de insulină exogenă.
În ceea ce privește dieta, una dintre pietrele de temelie este numărul de carbohidrați; totuși, pentru ceea ce privește estimarea glicemică, este suficient să se utilizeze un dispozitiv electronic (glucometru).
Vezi și: Dieta diabet zaharat de tip 1.
Scopul managementului dietetic / hormonal este menținerea glicemiei în jur de 80-140mg / dl pe termen scurt și a hemoglobinei glicate sub 7%, pentru a evita complicațiile pe termen lung.
Pentru informații suplimentare: Medicamente pentru tratamentul diabetului de tip 1 "
Transplant de pancreas
În diabetul zaharat de tip 1, în special în cazurile în care terapia cu insulină este mai dificilă, este posibilă și efectuarea unui transplant de celule beta în pancreas.
Dificultățile sunt legate de recrutarea de donatori compatibili și efectele secundare în utilizarea medicamentelor anti-respingere.
Rata de succes în primii 3 ani (definită ca independență a insulinei) este estimată la aproximativ 44%.
Epidemiologie
Diabetul de tip 1 reprezintă 5-10% din toate cazurile de diabet sau 11-22.000.000 în întreaga lume.
În 2006, diabetul zaharat de tip 1 a afectat 440.000 de copii cu vârsta sub 14 ani și a fost principala cauză a diabetului la cei cu vârsta sub 10 ani.
Diagnosticul diabetului zaharat de tip 1 crește cu aproximativ 3% în fiecare an.
Tarifele variază foarte mult de la țară la țară:
- În Finlanda, 57 de cazuri la 100.000 pe an
- În Europa de Nord și Statele Unite, 8-17 cazuri la 100.000 pe an
- În Japonia și China, 1-3 cazuri la 100.000 pe an.
Americanii asiatici, americanii hispanici și americanii hispanici de culoare sunt mai predispuși să sufere diabet zaharat de tip 1 decât albii non-hispanici.
Cercetare
Cercetarea diabetului de tip 1 este finanțată de guverne, industrie (de exemplu, companii farmaceutice) și organizații caritabile.
În prezent, experimentarea se mișcă în două direcții diferite:
- Celule stem pluripotente: acestea sunt celule care pot fi utilizate pentru a genera celule beta specifice suplimentare. În 2014, un experiment pe șoareci a dat un rezultat pozitiv, dar, înainte ca aceste tehnici să poată fi utilizate la om, este nevoie de mai multe cercetări.
- Vaccin: Vaccinurile pentru tratarea sau prevenirea diabetului de tip 1 sunt concepute pentru a induce toleranță imunitară asupra celulelor beta pancreatice și insulinei.








-cause-sintomi-e-cura.jpg)
-cosa-significa-quando-preoccuparsi.jpg)