Diabetul nu este o boală reală, ci un set de sindroame cronice caracterizate mai ales de hiperglicemie și din cauza funcționării defectuoase a celulelor pancreatice responsabile de producerea insulinei și / sau a creșterii rezistenței la insulină de către țesuturile periferice (mușchi, adipos) și țesuturi hepatice).
Secreția de insulină apare în pancreasul endocrin și este încredințată celulelor β ale insulelor Langerhans. Alți hormoni importanți sunt, de asemenea, secretați în pancreas, cum ar fi glucagonul din celulele α, somatostatina din celulele and și polipeptida pancreatică din celulele PP; acești hormoni se autocontrolează reglând și eliberarea de insulină.
Sinteza insulinei urmează o cale în mai multe etape; mai întâi precursorul preinsulinic este secretat de celulele β în reticulul endoplasmatic dur; după care, pre-insulina - formată din trei lanțuri polipptidice A, B și C - se transformă mai întâi în pro-insulină la nivelul aparatului Golgi, prin endopeptidaze care detașează unitatea C și, în final, în insulină (polipeptida lanțului A legat prin punți disulfidice de lanțul polipeptidic B) asociat cu peptida G.
Secreția de insulină este reglată: prin sistemul neurovegetativ orto și parasimpatic, respectiv, orto stimulează secreția și para o inhibă, din principii nutriționale, din hormoni pancreatici, respectiv somatostatină inhibă și glucagon stimulează, și din hormonii gastrointestinali În general avem tendința de a spune că secreția de insulină este reglată de nivelurile de glucoză din sânge, de fapt, toți nutrienții, carbohidrații, lipidele și proteinele sunt capabili să crească zahărul din sânge, prin urmare să influențeze secreția de insulină.
Funcția principală a insulinei este menținerea constantă a concentrației de glucoză din sânge, prin diferite dispozitive metabolice: transformarea glucozei în glicogen (rezervă de energie) în ficat, depunerea excesului de glucoză în trigliceride în țesutul adipos; creșterea absorbției periferice de glucoză de către celule în scopuri energetice; creșterea absorbției de aminoacizi la nivel celular, în special în mușchi, unde sunt canalizați în producția de proteine. Când secreția de insulină este inhibată, degradarea glicogenului, proteinelor și trigliceridelor este favorizată pentru a elibera glucoză simplă, aminoacizi liberi și acizi grași. Importanța insulinei rezidă tocmai în proprietățile sale de reglare a surselor de energie; acestea se acumulează sub formă de rezerve, dacă sunt în exces, sau sunt consumate atunci când este necesar.
Insulina își îndeplinește funcția interacționând cu receptorul metabotropic al tirozin kinazei. Acesta este un monomer care traversează membrana celulară cu un „capăt extern care acționează ca un site de legare și un„ capăt intracelular care prezintă funcția kinază. Fosforilarea crucii a două monomerii receptorilor permit activarea ambilor receptori și a reacțiilor ulterioare de fosforilare, care duc la toate reacțiile metabolice enumerate mai sus, caracterizate prin evoluția lor lentă.
Prin urmare, diabetul nu numai că modifică glicemia, ci și metabolismul proteinelor și lipidelor; mai mult, diabetul crește riscul apariției bolilor cardio-vasculare, în special a retinopatiilor, glomerulopatiilor și neuropatiilor, datorită îngroșării peretelui vascular și a circulației sanguine insuficiente.
Diabetul este o boală larg răspândită, în special în așa-numitele țări ale bunăstării, unde unii factori de risc, precum obezitatea și stilul de viață sedentar, favorizează apariția acestuia. Diabetul se poate distinge în diferite tipuri de sindroame; cele mai importante sunt:
- the diabet primar sau spontan reprezintă cel mai frecvent, la rândul său este împărțit în diabet de tip 1 și diabet de tip 2;
- the diabet secundar, rezultate din boli legate de pancreas sau tratamente farmacologice intense pe bază de glucocorticoizi;
- diabet de sarcină.
Diabetul de tip 1 sau diabetul insulino-dependent caracterizează pacienții cu deficit total de insulină și celule β complet degenerate. Uneori poate fi cauzat de răspunsuri autoimune incorecte împotriva celulelor β ale pancreasului sau mai frecvent este declanșat de prezența obezității, a factorilor de mediu și ereditari; în acest caz se numește diabet idiopatic. Acest tip de diabet apare foarte devreme, chiar și în timpul copilăriei.Terapia pe bază de insulină este unică și nu poate fi eliminată pe întreaga durată de viață.
Diabetul de tip 2 sau diabetul independent de insulină, pe de altă parte, caracterizează pacienții care păstrează o anumită funcționalitate a celulelor β (deși nu sunt suficiente pentru a menține niveluri stabile de glucoză în sânge), dar au o sensibilitate slabă a țesuturilor periferice la insulină. Tipologia nu este imun, dar multifactorial, bazat pe elemente comportamentale, ereditare și de mediu. Spre deosebire de primul tip, această formă de diabet apare cel mai frecvent la bătrânețe, de aceea este cunoscută și sub numele de diabet senil.
Cele mai importante modificări cauzate de diabet se referă la unele reacții catabolice importante, contrare celor anabolice mediate de insulină: hiperglicemie, cauzată de o absorbție redusă a glucozei în periferie, o gluconeogeneză hepatică mai intensă și o reducere a rezervelor de glicogen; „degradarea crescută a proteinelor și o capacitate redusă de absorbție a aminoacizilor de către celule;„ degradarea crescută a lipidelor, cu formarea consecutivă a glicerolului, utilizat ca substrat pentru formarea de glucoză nouă și a acizilor grași (aceștia transportă la formarea corpurilor cetonice care se acumulează generând acidoză metabolică).
Alte articole despre „Diabet, tipuri de diabet, cauze și consecințe ale diabetului”
- Constipație: Laxative și medicamente împotriva constipației
- Insulina în tratamentul diabetului




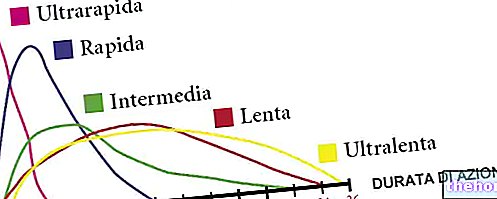







-cos-cause-sintomi-e-terapia.jpg)