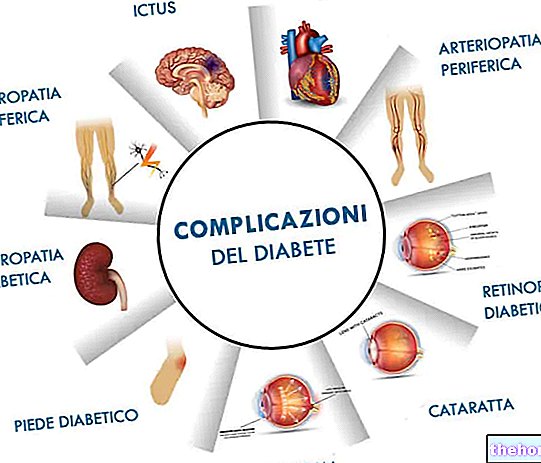
De când a început să fie utilizată în terapie în anii 1920, insulina a transformat treptat diabetul dintr-o boală mortală într-o afecțiune ușor de controlat. Inițial, s-au folosit forme bovine și porcine, cu riscuri importante de sensibilizare și reacții alergice, dar începând din anii 1980 a început să se răspândească o insulină foarte pură, identică cu insulina umană. Această substanță proteică este produsă de tulpini bacteriene modificate genetic pentru a-i oferi capacitatea de a sintetiza insulina umană. Datorită perfecționării în continuare a tehnicilor farmaceutice, diabetul are astăzi diferite tipuri de insuline disponibile: analogi ultra-rapizi (insulină lispro și aspart), rapid (sau normal), semi-lent, NpH, lent, ultra-subțire și diverse premixate combinații ale celor anterioare.toate datorită modificării „simple” a unor părți ale structurii proteice a insulinei umane produse de bacterii. Caracterele distinctive ale diferitelor tipuri de insulină sunt în esență trei:
- timpul de latență (intervalul dintre administrare și debutul efectului terapeutic hipoglicemiant);
- timpul de vârf (intervalul dintre administrare și efectul hipoglicemiant maxim);
- durata acțiunii (intervalul dintre administrare și dispariția efectului hipoglicemiant).


Pentru a afla mai multe: lista completă a articolelor de pe site dedicate medicamentelor pe bază de insulină
Insulină ultrarapidă
Analogii ultra-rapizi (insulina lispro și aspart) intră în acțiune la 10-15 minute după injectare, ating vârful în 30-60 de minute și durează aproximativ patru ore. Aceste caracteristici le fac ideale pentru consumul concomitent cu mesele și permit diabeticului să schimbări bruște și neașteptate în stilul său de viață obișnuit.
Insulină rapidă
Insulina rapidă (sau normală) are o latență de jumătate de oră, atinge vârfurile în două până la patru ore și dispare după patru până la opt ore. Se utilizează înainte de mese pentru a controla hiperglicemia care urmează consumului de alimente și pentru a reduce rapid nivelul zahărului din sânge atunci când devine prea mare.
Insulină semi-lentă
Insulina semi-lentă intră în acțiune după una până la două ore, atinge vârfurile în acțiune în două până la cinci ore și este inactivă în opt până la douăsprezece ore. În mod similar cu precedent, este utilizat pentru controlul hiperglicemiei postprandiale și este adesea asociat cu insulină lentă.
NpH insulină
Insulina NpH (protamină neutră Hagedorn) conține o substanță (protamină) care îi încetinește acțiunea; în acest fel, latența ajunge la două până la patru ore, vârful apare la șase până la opt ore după injecție și durata totală ajunge la 12-15 ore. De obicei, două injecții pe zi permit un control glicemic suficient.
Insulină lentă
Insulina lentă, care conține zinc, are caracteristici destul de asemănătoare cu Nph: latență de una până la două ore, vârf de 6-12 ore și durată de 18-24 de ore. Ca și precedentul, teoretic permite un control glicemic satisfăcător. două injecții pe zi.
Insulina ultra-lentă
Insulina ultra-lentă conține o cantitate mai mare de zinc, ceea ce întârzie și mai mult acțiunea sa. Astfel, latența crește la patru până la șase ore și vârful la opt până la cincisprezece ore, în timp ce dispariția efectului are loc după 18-24 de ore. Din acest motiv, este suficientă o singură injecție pe zi, care o asociază cu doze mici de insulină rapidă (de ex. Înainte de mese).
Insulina glargină
Există, de asemenea, un analog al insulinei umane ultra-lente, numită insulină glargină, care are o latență de patru până la șase ore, durează mai mult de 24 de ore și se caracterizează prin absența vârfului (cu alte cuvinte, activitatea sa rămâne constantă pentru durata acțiunii). La unii pacienți, o singură injecție a acestui produs pe zi obține un control glicemic bun.
Amestecuri de insulină prefabricate
Amestecurile preconstituite (cele mai frecvente sunt NpH: normal în proporția de 70:30 sau 50:50) au o latență medie de o jumătate de oră, un timp de vârf care variază în funcție de formulare și o durată de acțiune de până la 18- 24. ore. Utilizarea lor vă permite să personalizați terapia cu insulină cât mai mult posibil.
Care și câtă insulină să utilizați?
Pentru o persoană diabetică, cantitatea terapeutică de insulină depinde de diverși factori, cum ar fi vârsta, greutatea, mișcarea, activitatea funcțională reziduală a celulelor B pancreatice și cantitatea de alimente absorbită în timpul zilei.

Pur și simplu ca indicație, ar trebui utilizate atâtea unități de insulină pe zi cât greutatea individului; acest parametru, precum și combinația diferitelor preparate de insulină, depind de alegerea terapeutică recomandată de medic. la o persoană sănătoasă (faceți clic pe imagine pentru mărire) caracterizată printr-un nivel „bazal” (care are funcția de a regla producția de glucoză de către ficat) și de vârfuri în timpul meselor. Acest model este reprodus aproximativ prin combinarea insulinei cu acțiune rapidă (pentru a gestiona nivelurile crescute de zahăr din sânge, cu injecție chiar înainte de fiecare masă) cu insulină cu acțiune lentă (pentru a gestiona producția de glucoză în condiții de repaus alimentar). pacientul, care va trebui să învețe cum să injecteze insulină (de asemenea, modul în care se efectuează injecția este important pentru un control glicemic bun), să facă față situațiilor de urgență, să respecte schema, să monitorizeze de mai multe ori pe zi glicemia și să noteze modificările, raportând medicului orice simptome de hipoglicemie / hiperglicemie sau modificări ale obiceiurilor comportamentale.
Pompele de insulină
Seringile de unică folosință și stilourile preîncărcate (cu care este posibil să se efectueze mai multe injecții prin înlocuirea doar a acului) sunt acum susținute de așa-numitele pompe de insulină. Aceste dispozitive permit perfuzarea subcutanată a medicamentului 24 de ore pe zi, printr-un cateter conectat la un rezervor de insulină controlat.de la un computer (pentru secreția bazală) și de la pacientul însuși pentru „infuzia bolus” (cantități mai mari de insulină în timpul meselor bogate în carbohidrați sau episoade de hiperglicemie neașteptată).