
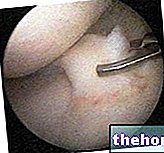
Executarea acestuia implică practicarea unor incizii de piele foarte mici la nivelul genunchiului și utilizarea artroscopului, un instrument în formă de paie și echipat cu o cameră și o sursă de lumină.
Procedurile de artroscopie a genunchiului necesită o oarecare pregătire, care este totuși foarte simplu de implementat.
În artroscopia genunchiului, faza postoperatorie, timpii de vindecare și revenirea la activitățile zilnice variază în funcție de motivele pentru implementarea tehnicii chirurgicale în cauză.
Scurtă amintire anatomică a genunchiului
Genunchiul este articulația sinovială importantă a corpului uman, situată între femur (superior), tibia (inferior) și rotula (anterior).
La constituirea acestuia participă mai multe elemente anatomice, inclusiv:
- Cartilajul articular, situat pe suprafața inferioară a femurului;
- Membrana sinovială, care acoperă articulația din interior și produce lichid sinovial, un fluid lubrifiant;
- Tendoanele și ligamentele, care garantează stabilitatea articulațiilor și alinierea corectă între femur și tibie;
- Pungile sinoviale, care sunt saci mici ai membranei sinoviale, umplute cu lichid sinovial;
- Meniscul intern (sau meniscul medial) și meniscul extern (sau meniscul lateral), care sunt tampoane de cartilaj situate la suprafața tibiei.
Ca orice tip de artroscopie, artroscopia genunchiului implică și utilizarea unui instrument special, numit artroscop.
Ce este artroscopul și pentru ce se folosește în artroscopia genunchiului?
Artroscopul este instrumentul principal și cel mai reprezentativ al artroscopiei.
Comparabil în lungime și lățime cu paiul de băut, artroscopul are, la un capăt, o rețea de fibre optice cu funcția duală de cameră și sursă de lumină și, aproape la celălalt capăt, un cablu de aprindere. Rețea de fibră optică și pentru conectarea camerei menționate mai sus la un monitor.

În timpul intervențiilor artroscopice (deci și în timpul artroscopiei genunchiului), artroscopul este instrumentul pe care medicul operator îl introduce, din partea camerei și a sursei de lumină, în articulația genunchiului și ulterior îl folosește, ca o cameră exploratorie capabilă să transmită ceea ce este filmat pe monitor conectat.
Datorită formei sale de paie, artroscopul este un dispozitiv extrem de la îndemână capabil să se încolăcească în fiecare colț al articulației de interes; în plus, datorită formei sale subțiri, introducerea sa în corpul uman nu necesită "o incizie mare, ci doar o piele mică care se deschide nu mai mare de un centimetru.
Cine face artroscopia genunchiului?
De regulă, procedurile de artroscopie a genunchiului sunt responsabilitatea unui medic ortoped, specializat în diagnosticarea și tratarea problemelor articulațiilor genunchiului.
(Razele X și rezonanța magnetică nucleară) nu au furnizat suficiente date pentru a face un diagnostic definitiv al unei probleme la genunchi.Prin urmare, artroscopia genunchiului în scop diagnostic este o examinare clarificatoare a situațiilor incerte.Avantajele care decurg din utilizarea unei camere video ca sursă de sondă exploratorie a articulației de interes îi conferă acest rol de examinare clarificatoare.
Se poate întâmpla ca o „artroscopie a genunchiului efectuată inițial în scopuri diagnostice să devină terapeutică, atunci când medicul performant a clarificat problema articulară actuală și a decis să o rezolve în timpul aceleiași intervenții.
Când este terapeutic?
Artroscopia genunchiului este utilizată în scopuri terapeutice, în prezența problemelor genunchiului rezistente la tratamentele non-chirurgicale (care reprezintă întotdeauna soluțiile de primă linie) sau în prezența problemelor genunchiului care pot fi vindecate doar prin intervenție chirurgicală.
Ce face posibilă diagnosticarea și tratarea?
Artroscopia genunchiului face posibilă diagnosticarea și tratarea:
- Ruptura unui menisc (sau ruptura unui menisc);
- Lacerarea ligamentului încrucișat anterior sau a ligamentului încrucișat posterior;
- Ruptura totală sau semi-totală a ligamentului colateral medial sau a ligamentului colateral lateral;
- Leziuni ale tendonului rotulian;

- Defecte ale cartilajului articular;
- O bursită (inflamația unei burse sinoviale) în genunchi
- Chistul brutarului. Chistul Bakerului este o bucată anormală care se formează în spatele genunchiului ca urmare a scurgerii de lichid sinovial din bursa poplitee (o bursă sinovială a genunchiului).
- Fracturile platoului tibial;
- O sinovită (inflamație a membranei sinoviale) a genunchiului
- Boli ale rotulei (luxația rotuliană, condropatie rotuliană și fracturi).
Cine sunt cei mai frecvenți pacienți?
În general, persoanele care, în ciuda lor, trebuie să beneficieze de potențialul diagnostic și terapeutic al artroscopiei genunchiului sunt:
- Sportivi, în special cei care practică activități sportive care implică alergare cu schimbări bruște de direcție și contact fizic;
- Vârstnici, cu probleme de osteoartrita sau artrita reumatoida.
Utilizarea acestor investigații servește pentru a stabili dacă există sau nu condițiile de sănătate esențiale pentru succesul operației de artroscopie a genunchiului.
Informații despre modalitățile operațiunii
În mod normal, furnizate la sfârșitul examenelor clinice cognitive, informațiile referitoare la modalitățile operative ale artroscopiei genunchiului vizează subiecte precum:
- Etapele principale ale procedurilor de artroscopie a genunchiului;
- Durata aproximativă a intervenției;
- Tipul de anestezie utilizat;
- Exercițiile de reabilitare care urmează să fie efectuate acasă în primele zile după procedura;
- Durata fizioterapiei postoperatorii necesară;
- Așteptarea vindecării complete va fi realizată.
Măsuri preoperatorii
Măsurile preoperatorii sunt măsuri de precauție pe care pacientul trebuie să le urmeze la zi, astfel încât artroscopia genunchiului să aibă succes.
De asemenea, ilustrate la sfârșitul examinărilor clinice cognitive, acestea constau din:
- Întrerupeți orice tratament anticoagulant, deoarece aceste medicamente tind să favorizeze sângerarea atunci când faceți tăieturi, cum ar fi incizii chirurgicale.
- În ziua procedurii, au un post complet de cel puțin 8-10 ore. Singura hrană permisă este apa, dar numai până la câteva ore după operație;
- Întotdeauna în ziua intervenției, fiți însoțiți acasă de un membru al familiei sau de un prieten, deoarece la sfârșitul procedurilor de artroscopie a genunchiului, datorită anesteziei, abilitățile de atenție și vigilență sunt compromise (activități precum conducerea vehiculului, prin urmare, ar putea fi foarte periculoase).
- Anestezie locala. Implică insensibilitate limitată a durerii la genunchi, astfel, în timpul procedurii, pacientul este conștient.
- Anestezie spinală. Practicat pe spate, în apropierea măduvei spinării, implică o „insensibilitate la durerea de la talie în jos. Prin urmare, chiar și în astfel de circumstanțe, în timpul procedurii, pacientul este conștient.

- Anestezie generala. Anestezia generală determină adormirea pacientului, care, prin urmare, în timpul operației, este complet inconștient și insensibil la orice tip de stimul (dureros sau nu).
Ortopedul care va efectua artroscopia genunchiului și un anestezist (N.B: în fiecare intervenție chirurgicală cu anestezie, există un medic specializat în practici de anestezie și resuscitare) decide ce tip de anestezie să practice.
Alegerea între anestezie locală, spinală și generală este afectată de scopul artroscopiei genunchiului, de vârsta pacientului și de experiența ortopedului de a opera în diferite circumstanțe.
Stiai asta ...
Cu ocazia procedurilor de artroscopie a genunchiului, utilizarea anesteziei generale este rezervată pacienților care au alergie la anestezicele utilizate în anestezia locală sau spinală.
Moment operațional
Momentul operator al artroscopiei genunchiului începe după confirmarea de către anestezist că anestezia a avut loc.
Această fază crucială a procedurii revine în totalitate ortopedului, care asigură, pentru a:
- Dezinfectați întregul genunchi pentru a minimiza riscul de infecție;
- Faceți o „incizie de aproximativ un centimetru, la înălțimea genunchiului, care vă permite să„ intrați ”în articulație;
- Prin incizie, injectați o soluție salină pentru a „curăța” interiorul articulației;
- Introduceți artroscopul în incizia obișnuită și începeți să căutați genunchiul intern, căutând problema care urmează să fie diagnosticată sau tratată;
- Faceți încă câteva incizii mici, pentru a introduce instrumentele chirurgicale necesare pentru a trata problema detectată în faza anterioară sau de care a fost conștient de la început;
- La sfârșitul procedurii, îndepărtați artroscopul și, dacă este utilizat, instrumentele chirurgicale;
- Aplicați câteva suturi resorbabile pe incizii și un bandaj de compresie în jurul genunchiului, pentru a proteja acesta din urmă și pentru a evita umflarea clasică post-operatorie.
Când ortopedul știe din timp că trebuie să efectueze o artroscopie terapeutică a genunchiului, ar putea face toate inciziile în același timp.
Ce senzații are pacientul în timpul procedurii?
Pacientul are un disconfort sau o durere minime la introducerea acului pentru injectarea anestezicului; după aceea, el nu mai percepe nimic care ar putea fi cumva neplăcut sau problematic.
Cat a durat?
Procedurile de artroscopie a genunchiului pot dura de la 15 la 30 de minute, când sunt doar diagnostice, și de la 40 la 120 de minute, când sunt terapeutice (în aceste circumstanțe, complexitatea patologiei care trebuie tratată are o influență decisivă).
, amețeli și amețeli.
Care sunt efectele ulterioare ale procedurii reale?
În primele câteva zile după o procedură de artroscopie a genunchiului, genunchiul operat va fi dureros și umflat.

Durerea și umflarea nu ar trebui să fie alarmante (cu excepția cazului în care sunt persistente), deoarece sunt două consecințe normale ale inciziilor și ale introducerii instrumentelor chirurgicale în articulație.
În ceea ce privește inciziile chirurgicale, acestea se vindecă în decurs de 1-2 săptămâni.
Ce poate ajuta la ameliorarea durerii și umflăturii?
- A se odihni
- Luați un calmant (de exemplu, acetaminofen, aspirină și ibuprofen)
- Faceți pachete de gheață (4-5 pachete pe zi, care durează 15-20 de minute)
- Păstrați membrul operat ridicat
- Scopul. Procedurile pur diagnostice au timpi de recuperare semnificativ mai mici decât procedurile terapeutice.
- Problema de tratat. De exemplu, reconstrucția ligamentului încrucișat anterior are un prognostic mult mai lung decât îndepărtarea unei mici bucăți de menisc rupt (meniscectomie).
- Vârsta și starea de sănătate a pacientului.
- Munca desfășurată de pacient: cei care practică munca sedentară se vindecă mai devreme decât cei care practică munca grea, deoarece stresează mai puțin articulația operată.
- Atenția pe care pacientul o are față de el însuși.Vindecă mai devreme și mai bine cine nu arde pașii, urmează instrucțiunile medicului și fizioterapeutului și nu ratează controalele periodice.
Verificări periodice
După fiecare procedură de artroscopie a genunchiului, mai ales dacă este terapeutică, ortopedul stabilește câteva controale periodice pentru a monitoriza rezultatul pe termen lung al procedurii.
Numărul controalelor postoperatorii periodice variază în raport cu gravitatea problemei articulare tratate (de exemplu, meniscectomia implică două verificări, una după o săptămână și una după o lună).
Fizioterapie
După procedurile de artroscopie a genunchiului, fizioterapia este esențială pentru restabilirea mobilității articulare normale. Pentru a obține beneficiul maxim din acesta, ar trebui să înceapă la câteva zile după operație.

Reveniți la activitățile zilnice și sportive
După procedurile de artroscopie a genunchiului, revenirea la activitățile zilnice (de ex. Conducerea vehiculelor) și la sport depinde de ceea ce intervenția a avut în vedere în mod specific.
;Complicațiile specifice, pe de altă parte, includ:
- Sângerare în interiorul articulației acționate;
- Infecție în interiorul articulației acționate;
- Rigiditate articulară postoperatorie excesivă;
- Afectarea involuntară a unui nerv vecin
- Deteriorarea involuntară a unui element sănătos al articulației acționate.

.jpg)










-e-bpco.jpg)




.jpg)
