Generalitate
Tahicardia paroxistică este o „aritmie caracterizată printr-o creștere a ritmului și vitezei bătăilor inimii. debut brusc și brusc.

Atacurile de tahicardie paroxistică variază ca durată, de la câteva secunde la câteva ore, sau chiar zile. Pot apărea la persoane sănătoase, fără boli de inimă sau alte afecțiuni organice. Această aritmie, de fapt, este frecventă la copil și la copii, dar poate apărea și la subiecții supuși unor emoții puternice sau eforturi fizice severe. Simptomul tipic al tahicardiei parozistice este o palpitație puternică. Mult mai grave sunt cazurile de tahicardie paroxistică asociate cu o tulburare cardiacă: simptomele palpitației se adaugă celor de dispnee, ortopnee și dureri toracice.
Aritmii, care sunt acestea?
Înainte de a continua cu descrierea tahicardiei sinusale, este oportun să se revizuiască pe scurt ce sunt aritmiile cardiace.
Aritmiile cardiace sunt modificări ale ritmului normal al bătăilor inimii, numit și ritm sinusal, deoarece provine din nodul sinoatrial. Nodul sinoatrial emite impulsuri pentru contracția inimii și este considerat centrul căii dominante, deoarece este responsabil pentru bătăile normale ale inimii.
Ritmul cardiac este exprimat în bătăi pe minut și este considerat normal dacă se stabilizează într-un interval de valori cuprins între 60 și 100 de bătăi pe minut. Există trei modificări posibile și este suficient ca una să fie prezentă doar pentru a apărea o „aritmie. Acestea sunt:
- Modificări ale frecvenței și regularității ritmului sinusal. Ritmul cardiac poate deveni mai rapid (peste 100 de bătăi pe minut → tahicardie) sau mai lent (mai puțin de 60 de bătăi pe minut → bradicardie).
- Variația scaunului centrului marker dominant, adică punctul de origine al impulsului primar care determină contracția mușchiului cardiac. Centrii markerului sunt mai mulți în inimă, dar nodul sinoatrial este cel principal, iar ceilalți ar trebui să servească doar pentru propagarea impulsurilor pe care le generează.
- Tulburări de propagare (sau conducere) ale impulsurilor.
Mecanismele fiziopatologice * care stau la baza acestor trei modificări fac posibilă distingerea aritmiilor în două grupuri mari:
- Aritmii datorate în principal unei modificări a automatității. Aritmii cu:
- Modificări ale frecvenței și regularității ritmului sinusal.
- Variația scaunului centrului de marker dominant.
- Aritmii datorate în principal unei modificări a conducerii (sau propagării) impulsului. Aritmii cu:
- Tulburări de propagare a impulsurilor.
Automatismul, împreună cu ritmicitatea, sunt două proprietăți unice ale unor celule musculare care alcătuiesc miocardul (mușchiul inimii).
- Automatism: este capacitatea de a forma impulsuri de contracție musculară spontan și involuntar, adică fără o intrare provenită din creier.
- Ritmicitatea: este capacitatea de a transmite ordonat impulsurile de contracție.
* fiziopatologia este studiul funcțiilor modificate, datorate unei stări patologice, a unui țesut, a unui organ sau, în general, a unui organism
Clasificarea fiziopatologică nu este singura. De asemenea, putem lua în considerare locul de origine al tulburării și distingem aritmiile în:
- Aritmii sinusale. Tulburarea se referă la impulsul care vine de la nodul sinoatrial. În general, schimbările de frecvență sunt treptate.
- Aritmii ectopice. Tulburarea implică o altă cale decât nodul sinoatrial. De obicei, ele apar brusc.
Zonele afectate împart aritmiile ectopice în:- Supraventricular. Tulburarea afectează zona atrială.
- Atrioventricular sau nodal. Zona afectată se referă la nodul atrioventricular.
- Ventricular. Tulburarea este localizată în zona ventriculară.
Ce este tahicardia paroxistică
Tahicardia paroxistică este o aritmie caracterizată printr-o creștere bruscă și bruscă a frecvenței și vitezei bătăilor inimii.

Cele asociate cu tahicardie paroxistică pot fi definite ca adevărate atacuri tahicardice, caracterizate prin ritm cardiac între 160 și 200 de bătăi pe minut. Pot apărea în timpul zilei (în picioare) sau noaptea (în somn) și pot varia în durată, de la câteva secunde la câteva ore sau chiar zile; cu toate acestea, acestea durează de obicei nu mai mult de 2 sau 3 minute. Când atacurile depășesc 24 de ore, este mai corect să le atribuim așa-numitelor tahicardii ectopice persistente.
Cauzele tahicardiei paroxistice. Fiziopatologie
În cele mai multe cazuri, episoadele de tahicardie paroxistică implică persoane sănătoase fără boli de inimă sau alte afecțiuni medicale. De fapt, manifestarea tahicardică coincide adesea cu exerciții fizice sau emoții puternice și se încheie la sfârșitul acestor circumstanțe. Cei care sunt supuși ei pot suferi un atac chiar și după multe zile.
Atacurile de tahicardie paroxistică sunt, de asemenea, frecvente în copilăria timpurie și la copiii sănătoși: motivul constă în caracteristicile anatomice ale inimii la vârsta respectivă. Cu toate acestea, sunt rare, dar sunt încă posibile, atacurile de tahicardie paroxistică la femeile gravide. O altă situație specială , care implică încă femei, este cel legat de ciclul menstrual: de fapt, episoadele de tahicardie paroxistică pot apărea în timpul menstruației sau în săptămâna precedentă. Astfel, cauzele frecvente ale tahicardiei paroxistice, în absența altor tulburări asociate, sunt rezumate după cum urmează:
- Exercițiu.
- Anxietate.
- Emoţie.
- Sarcina.
- Perioadă.
- Inima unui copil sau copil.
Destul de diferit este cazul acelor subiecți cu boli de inimă sau alte patologii organice, cum ar fi hipertiroidismul. În circumstanțe similare, motivele apariției tahicardiei sunt atribuite unei tulburări patologice de bază. Cele mai frecvente patologii asociate sunt:
- Boală cardiacă reumatică, adică datorată unei boli reumatice.
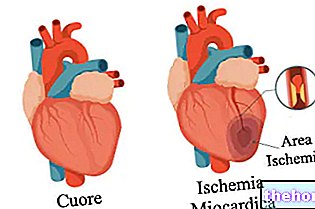
- Boală cardiacă ischemică.
- Boală cardiacă congenitală.
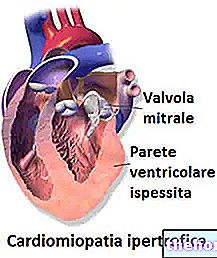
- Cardiomiopatii.
- Boli vasculare ale creierului.
- Hipertiroidism.
- Sindromul Wolff-Parkinson-White, la copii.
Explicația fiziopatologică a modului în care variază conducerea impulsului la apariția unei tahicardii paroxistice este oarecum complicată. Prin urmare, ne vom limita la descrierea unor puncte cheie. Se asociază cu impulsul sinusal normal provenit din nodul sinoatrial. Asocierea anomală a acestor două impulsuri creează tulburări prin căile de conducere, situate între atriile și ventriculii.Rezultatul acestei tulburări are ca rezultat o suprapunere a mai multor impulsuri de contracție care cresc ritmul cardiac.
Simptome
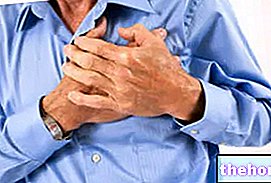
Severitatea simptomelor unei tahicardii paroxistice depinde într-adevăr de „asocierea sau nu, cu tulburările cardiace și alte tulburări observate mai sus”. De fapt, un individ, supus numai atacurilor de tahicardie, prezintă palpitații (sau bătăi ale inimii) și, rar, dispnee. Pacienții care suferă de boli de inimă sau boli vasculare cerebrale, pe de altă parte, prezintă o simptomatologie mult mai complexă și mai gravă.
Prin urmare, principalele simptome sunt:
- Palpitatii (sau batai de inima). Este consecința naturală a ritmului cardiac crescut.
- Dispnee. Respirația este dificilă. Apare, cu o incidență mai mare, la pacienții cu boli de inimă, deoarece o defecțiune a inimii determină un flux insuficient de sânge oxigenat către țesuturi. Cu alte cuvinte, debitul cardiac este insuficient. Acest lucru determină pacientul să crească numărul de respirații pentru a crește fluxul de sânge pompat în circulație. Acest mecanism compensator, însă, nu dă rezultatele dorite și apar dificultăți de respirație și respirație dificilă, demonstrând legătura dintre sistemul respirator și sistemul circulator.
- Ortopneea. Este dispnee la culcare (poziție culcată). Apare la persoanele cu stenoză mitrală, ale căror cazuri cele mai severe pot degenera în edem pulmonar.
- Dureri toracice datorate anginei pectorale. Apare la pacienții cu cardiopatie ischemică, cauzată de exemplu de ateroscleroză sau stenoză aortică. Există un dezechilibru între cererea (care crește) și oferta (care nu este suficientă) de oxigen.
- Vertij, sincopă și tulburări vizuale. Acestea sunt trei manifestări legate de bolile vasculare cerebrale, din cauza cărora fluxul de sânge oxigenat către creier este mai mic decât în mod normal.
Diagnostic
Un diagnostic precis necesită o vizită cardiologică. Testele tradiționale, valabile pentru evaluarea oricărui episod aritmic / tahicardic, sunt:
- Măsurarea pulsului.
- Electrocardiograma (ECG).
- Electrocardiogramă dinamică conform Holter.
Măsurarea pulsului. Medicul poate extrage informații de bază din evaluarea:
- Pulsul arterial. Informează despre frecvența și regularitatea ritmului cardiac.
- Puls venos jugular. Evaluarea sa reflectă activitatea atrială și este, în general, utilă pentru înțelegerea tipului de tahicardie prezentă.
Electrocardiogramă (ECG). Este examinarea instrumentală indicată pentru a evalua cursul activității electrice a inimii.Pe baza urmelor rezultate, medicul poate estima severitatea și cauzele tahicardiei paroxistice.
Electrocardiogramă dinamică conform lui Holter. Este un ECG normal, cu diferența avantajoasă că monitorizarea durează 24-48 de ore, fără a împiedica pacientul să desfășoare activități normale din viața de zi cu zi. Este util atunci când episoadele de tahicardie sunt sporadice și imprevizibile.
Anamneza joacă, de asemenea, un rol important în diagnostic, adică colectarea de către medic a informațiilor despre ceea ce pacientul descrie despre atacurile tahicardice. Anamneza este necesară deoarece, așa cum am spus, tahicardia paroxistică apare frecvent cu episoade care sunt la distanță de zile / săptămâni , chiar și la cei care nu au tulburări patologice de altă natură. Acești indivizi, cu excepția cazului în care atacul de tahicardie este în curs, prezintă o urmă normală de ECG, ceea ce face imposibil un diagnostic corect.
Terapie
Abordarea terapeutică se bazează pe cauzele care determină tahicardia paroxistică. De fapt, dacă se datorează unor tulburări cardiace particulare sau altor patologii, posibilele terapii sunt farmacologice, electrice și chirurgicale. Cele mai potrivite medicamente antitacicardice sunt:
- Antiaritmice. Acestea servesc la normalizarea ritmului cardiac. De exemplu:
- Chinidina
- Procainamida
- Disopiramidă
- Blocante beta. Sunt folosite pentru a încetini ritmul cardiac. De exemplu:
- Metoprolol
- Timolol
- Blocante ale canalelor de calciu. Sunt folosite pentru a încetini ritmul cardiac. De exemplu:
- Diltiazem
- Verapamil
Calea de administrare este atât orală, cât și parenterală.
Prin terapie electrică înțelegem posibilitatea supunerii inimii la stimulare electrică, folosind un dispozitiv numit stimulator cardiac, care întrerupe atacul tahicardic și normalizează ritmul cardiac. Inserate sub piele, la nivel toracic, aceste dispozitive pot fi:
- Automat, adică capabil să recunoască tahicardie și să emită pulsul corespunzător.
- Controlat extern, adică operat de pacientul însuși în momentul necesității.
Pacemakerele sunt, de asemenea, utilizate ca înlocuitor al terapiei medicamentoase.
Operația cardiacă depinde de boala cardiacă specifică legată de episodul tahicardic.
Trebuie remarcat faptul că, în aceste circumstanțe, tahicardia este un simptom al bolilor de inimă; prin urmare, operația are ca scop vindecarea, în primul rând, a bolilor de inimă și, în consecință, și a tulburării aritmice asociate. De fapt, dacă numai terapia antitachicardică ar fi implementată, acest lucru nu ar fi suficient pentru a rezolva problema.
Dacă, pe de altă parte, tahicardia paroxistică apare la subiecți sănătoși, fără probleme cardiace, și se manifestă ca un episod sporadic după o alergare sau o emoție puternică, nu sunt necesare măsuri terapeutice speciale. În aceste cazuri, de fapt, aritmia se termină de la sine. Dacă, totuși, ar trebui să provoace o anumită îngrijorare, este util să știm că cei supuși acestor atacuri pot acționa și în așa fel încât să întrerupă evenimentul tahicardic. Prin intermediul așa-numitelor manevre Valsalva sau Muller, de fapt, este posibilă oprirea tahicardiilor supraventriculare, inclusiv a celei paroxistice, fără administrarea de medicamente. Aceste manevre se bazează pe stimularea vagală, adică nervul vag și trebuie date, pentru prima dată, de către medic, care va instrui pacientul cu privire la metodele corecte de execuție.