Ingrediente active: Dienogest, Ethinylestradiol
NOVADIEN 2 mg / 0,03 mg comprimate filmate
De ce se utilizează Novadien? Pentru ce este?
Novadien este o combinație contraceptivă orală care aparține unui grup de medicamente numite adesea pilula. Conține două tipuri de hormoni: un estrogen și un progestin.
Novadien este conceput pentru a preveni sarcina.
Pilula contraceptivă combinată vă protejează de sarcină în trei moduri.
Acești hormoni:
- împiedicați ovarul să elibereze un ou în fiecare lună (ovulație)
- de asemenea, fac fluidul (în gâtul uterului) mai dens, împiedicând sperma să ajungă în ou
- modifică mucoasa uterului pentru a reduce șansele ca acesta să accepte un ovul fertilizat.
Contraindicații Când Novadien nu trebuie utilizat
Înainte de a începe să utilizați Novadien, trebuie să citiți informațiile despre cheagurile de sânge din secțiunea 2. Este deosebit de important să citiți simptomele unui cheag de sânge (vezi secțiunea 2 „cheaguri de sânge”).
În acest prospect sunt prezentate câteva cazuri în care va trebui să încetați să luați Novadien sau în care eficacitatea pilulei poate fi redusă.În aceste cazuri nu trebuie să faceți sex sau ar trebui să utilizați măsuri contraceptive non-hormonale suplimentare (cum ar fi prezervative sau altă metodă de barieră) în timpul actului sexual pentru a asigura contracepția eficientă. Nu utilizați metoda calendarului sau metoda de măsurare a temperaturii corpului la trezire, deoarece contraceptivele orale pot afecta temperatura corpului și modificarea ciclică a compoziției mucusului cervical.
Amintiți-vă că pilulele contraceptive orale combinate precum Novadien nu vă protejează împotriva bolilor cu transmitere sexuală (cum ar fi SIDA). Numai prezervativele vă pot ajuta în acest sens.
Nu utilizați Novadien
Nu utilizați Novadien dacă aveți oricare dintre condițiile enumerate mai jos. Dacă aveți oricare dintre condițiile enumerate mai jos, vă rugăm să vă adresați medicului dumneavoastră. Medicul dumneavoastră va discuta cu dumneavoastră alte metode de control al nașterii care ar putea fi mai potrivite pentru dumneavoastră.
- dacă aveți (sau ați avut vreodată) un cheag de sânge într-un vas de sânge al piciorului (tromboză venoasă profundă, TVP), plămân (embolie pulmonară, PE) sau alte organe;
- dacă știți că aveți o tulburare care afectează coagularea sângelui, cum ar fi deficitul de proteină C, deficitul de proteină S, deficitul de antitrombină-III, factorul V Leiden sau anticorpii antifosfolipidici;
- dacă urmează să vi se efectueze o "operație sau dacă veți sta culcat pentru o lungă perioadă de timp (vezi secțiunea" cheaguri de sânge "); dacă ați avut vreodată un atac de cord sau un accident vascular cerebral; dacă aveți (sau ați avut vreodată) angină pectoris (o afecțiune care provoacă dureri toracice severe și poate fi un prim semn al unui atac de cord) sau un atac ischemic tranzitor (TIA - simptome de accident vascular cerebral temporar);
- dacă aveți oricare dintre următoarele boli, care ar putea crește riscul formării cheagurilor în artere: diabet sever cu afectarea vaselor de sânge, tensiune arterială foarte mare, nivel foarte ridicat de grăsimi (colesterol sau trigliceride) în sânge, o boală cunoscută ca hiperhomocisteinemie
- dacă aveți (sau ați avut vreodată) un tip de migrenă numit „migrenă cu aură”;
- dacă sunteți alergic la dienogest sau etinilestradiol sau la oricare dintre celelalte componente ale acestui medicament (enumerate la punctul 6);
- dacă fumați (vezi secțiunea „Atenționări și precauții”);
- dacă ați suferit sau ați suferit în trecut de boli hepatice severe și funcția hepatică nu a revenit încă la normal; icter sau mâncărime pe tot corpul pot fi semne ale unei boli hepatice:
- dacă aveți sau ați avut vreodată cancer la ficat;
- dacă aveți sau ați avut sau există suspiciunea că puteți avea cancer de sân sau de organe genitale, cum ar fi cancer ovarian, cancer de col uterin sau cancer de uter;
- dacă aveți sângerări vaginale inexplicabile;
- dacă aveți (sau ați avut vreodată) inflamație a pancreasului (pancreatită).
Dacă aveți oricare dintre aceste afecțiuni în timp ce luați Novadien, opriți administrarea pilulei și contactați imediat medicul dvs. Între timp, utilizați o altă metodă de contracepție non-hormonală.
Precauții pentru utilizare Ce trebuie să știți înainte să luați Novadien
Când ar trebui să consultați un medic?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheaguri de sânge”).
Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Spuneți medicului dumneavoastră dacă vi se aplică oricare dintre următoarele.
Dacă această afecțiune apare sau se agravează în timp ce utilizați Novadien, trebuie să spuneți medicului dumneavoastră.
- dacă o rudă apropiată are sau a avut vreodată cancer de sân
- dacă aveți afecțiuni ale ficatului sau vezicii biliare
- dacă aveți diabet zaharat
- dacă suferiți de depresie
- dacă suferiți de epilepsie (vezi „Alte medicamente și Novadien”)
- dacă aveți o boală care a apărut pentru prima dată în timpul sarcinii sau utilizarea anterioară a hormonilor sexuali (de exemplu, pierderea auzului, o tulburare a sângelui numită por ria, erupție cutanată cu vezicule în timpul sarcinii (herpes gravidicum), o boală a sistemului nervos care provoacă mișcări ale corpului (coreea lui Sydenham))
- dacă ați avut sau ați avut în trecut cloasma (o decolorare a pielii, în special a feței sau a gâtului, numită și „plasturi de sarcină”). Dacă da, evitați expunerea directă la lumina soarelui sau razele ultraviolete.
- dacă aveți angioedem ereditar, produsele care conțin estrogen vă pot induce sau agrava simptomele. Trebuie să contactați imediat un medic dacă aveți simptome de angioedem, cum ar fi umflarea feței, limbii și / sau faringelui și / sau dificultăți la înghițire sau urticarie, împreună cu dificultăți de respirație.
- dacă aveți boala Crohn sau colită ulcerativă (boală inflamatorie cronică a intestinului);
- dacă aveți lupus eritematos sistemic (LES, o boală care afectează sistemul natural de apărare);
- dacă aveți sindrom uremic hemolitic (HUS, o tulburare de coagulare a sângelui care provoacă insuficiență renală);
- dacă aveți anemie falciformă (o boală moștenită a globulelor roșii din sânge);
- dacă aveți un nivel ridicat de grăsimi în sânge (hipertrigliceridemie) sau un „istoric familial pozitiv al acestei afecțiuni.” Hipertrigliceridemia a fost asociată cu un risc crescut de a dezvolta pancreatită (inflamația pancreasului);
- dacă urmează să vi se efectueze o "operație sau dacă vă veți întinde mult timp (a se vedea secțiunea 2" cheaguri de sânge ");
- dacă tocmai ați născut, riscul de a dezvolta cheaguri de sânge este mai mare. Întrebați medicul dumneavoastră cât timp după ce ați născut puteți începe să luați Novadien;
- dacă aveți „inflamație a venelor de sub piele (tromboflebită superficială);
- dacă aveți varice.
CHEAGURI DE SÂNGE
Utilizarea unui contraceptiv hormonal combinat, cum ar fi Novadien, crește riscul de a dezvolta un cheag de sânge comparativ cu neutilizarea acestuia. În cazuri rare, un cheag de sânge poate bloca vasele de sânge și poate provoca probleme grave.
Se pot dezvolta cheaguri de sânge
- în vene (numită „tromboză venoasă”, „tromboembolism venos” sau TEV)
- în artere (denumite „tromboză arterială”, „tromboembolism arterial” sau ATE).
Recuperarea din cheaguri de sânge nu este întotdeauna completă. Rareori, pot apărea efecte severe de lungă durată sau, foarte rar, pot fi fatale.
Este important să rețineți că riscul general al unui cheag de sânge dăunător asociat cu Novadien este scăzut.
CUM SE RECUNOAȘTE UN cheag de sânge
Consultați imediat un medic dacă observați oricare dintre următoarele semne sau simptome.
- umflarea unui picior sau de-a lungul unei vene în picior sau picior, mai ales atunci când este însoțită de:
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită doar când stai în picioare sau când mergi
- senzație crescută de căldură la piciorul afectat
- schimbarea culorii pielii de pe picior, cum ar fi deveni palid, roșu sau albastru
- dificultăți de respirație bruscă și inexplicabile sau respirație rapidă;
- tuse bruscă fără o cauză evidentă, care poate duce la emiterea de sânge;
- durere ascuțită în piept care poate crește odată cu respirația profundă;
- amețeală severă sau amețeli;
- bătăi rapide sau neregulate ale inimii;
- dureri severe de stomac Dacă nu sunteți sigur, spuneți medicului dumneavoastră deoarece unele dintre aceste simptome, cum ar fi tuse sau dificultăți de respirație, pot fi confundate cu o afecțiune mai ușoară, cum ar fi o "infecție respiratorie (de exemplu, o" răceală obișnuită ").
- pierderea imediată a vederii sau
- estomparea nedureroasă a vederii care poate progresa către pierderea vederii
- dureri în piept, disconfort, senzație de presiune sau greutate
- senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- senzație de plenitudine, indigestie sau sufocare;
- disconfort al corpului superior care radiază spre spate, maxilar, gât, brațe și stomac;
- transpirație, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- confuzie bruscă, dificultăți de vorbire sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
- migrenă bruscă, severă sau prelungită fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii. Simptomele accidentului vascular cerebral pot fi uneori scurte, cu recuperare aproape imediată și completă, dar trebuie totuși să consultați urgent un medic, deoarece puteți fi expus riscului pentru un alt accident vascular cerebral.
- umflarea și decolorarea albastru pal a unei extremități;
- dureri severe de stomac (abdomen acut)
CHAGURI DE SÂNGE ÎN VENĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o venă?
- Utilizarea contraceptivelor hormonale combinate a fost legată de un risc crescut de formare a cheagurilor de sânge în vene (tromboză venoasă) .Cu toate acestea, aceste reacții adverse sunt rare.În majoritatea cazurilor apar în primul an de utilizare a unui contraceptiv hormonal combinat.
- Dacă se formează un cheag de sânge într-o venă în picior sau picior, poate provoca o tromboză venoasă profundă (TVP).
- Dacă un cheag de sânge se deplasează de la picior și se depune în plămâni, acesta poate provoca o „embolie pulmonară”.
- Foarte rar, un cheag se poate forma într-un alt organ, cum ar fi ochiul (tromboza venei retiniene).
Când este cel mai mare risc de a dezvolta un cheag de sânge într-o venă?
Riscul de a dezvolta un cheag de sânge într-o venă este cel mai mare în primul an de administrare a contraceptivului hormonal combinat pentru prima dată. Riscul poate fi chiar mai mare dacă reîncepeți să luați un contraceptiv hormonal combinat (același medicament sau un alt medicament) după o pauză de 4 sau mai multe săptămâni.
După primul an, riscul este redus, dar este întotdeauna ușor mai mare decât dacă nu ați utiliza un contraceptiv hormonal combinat.
Când încetați să luați Novadien, riscul de a dezvolta un cheag de sânge revine la normal în câteva săptămâni.
Care este riscul dezvoltării unui cheag de sânge?
Riscul depinde de riscul natural de TEV și de tipul de contraceptiv hormonal combinat pe care îl luați.
Riscul general de a dezvolta un cheag de sânge la picior sau plămân (TVP sau PE) cu Novadien este scăzut.
- Din 10.000 de femei care nu utilizează niciun contraceptiv hormonal combinat și care nu sunt însărcinate, aproximativ 2 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține levonorgestrel, noretisteronă sau norgestimat, aproximativ 5-7 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține drospirenonă, cum ar fi Novadien, aproximativ 9-12 vor dezvolta un cheag de sânge într-un an.
- Riscul de formare a unui cheag de sânge depinde de istoricul medical (a se vedea la „Factorii care cresc riscul formării unui cheag de sânge”).
Factori care cresc riscul de a dezvolta un cheag de sânge într-o venă
Riscul de a dezvolta un cheag de sânge cu Novadien este scăzut, dar unele condiții vor crește riscul. Riscul său este mai mare:
- dacă sunteți supraponderal (indicele de masă corporală sau IMC peste 30 kg / m2);
- dacă o rudă apropiată a avut un cheag de sânge la picior, plămân sau alt organ la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, ați putea avea o tulburare moștenită de coagulare a sângelui;
- dacă urmează să vi se efectueze o operație sau dacă trebuie să vă culcați mult timp din cauza unei vătămări corporale sau a unei boli sau dacă aveți un picior într-o gipsă. perioada în care sunteți mai puțin mobil. Dacă trebuie să încetați să luați Novadien, adresați-vă medicului dumneavoastră când puteți începe să îl luați din nou;
- pe măsură ce îmbătrânești (în special peste vârsta de 35 de ani);
- dacă ai născut în urmă cu mai puțin de câteva săptămâni.
Riscul de a dezvolta un cheag de sânge crește cu cât aveți mai multe afecțiuni de acest tip.
Călătoria aeriană (cu o durată> 4 ore) poate crește temporar riscul unui cheag de sânge, mai ales dacă aveți unii dintre ceilalți factori de risc enumerați.
Este important să spuneți medicului dumneavoastră dacă oricare dintre acestea se aplică la dumneavoastră, chiar dacă nu sunteți sigur. Medicul dumneavoastră poate decide că Novadien trebuie oprit.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Novadien, de exemplu, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
CHAGURI DE SÂNGE ÎN ARTERĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o „arteră?”
La fel ca cheagurile de sânge dintr-o venă, cheagurile dintr-o arteră pot provoca probleme grave, de exemplu, pot provoca un infarct sau un accident vascular cerebral.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o arteră
Este important să rețineți că riscul de infarct miocardic sau accident vascular cerebral asociat cu utilizarea Novadien este foarte mic, dar poate crește:
- odată cu creșterea vârstei (peste 35 de ani);
- dacă fumezi. Atunci când utilizați un contraceptiv hormonal combinat, cum ar fi Novadien, vi se recomandă să nu mai fumați. Dacă nu puteți opri fumatul și aveți peste 35 de ani, medicul dumneavoastră vă poate sfătui să utilizați un alt tip de contraceptiv;
- dacă sunteți supraponderal;
- dacă aveți tensiune arterială crescută;
- dacă un membru al familiei dvs. apropiate a avut un atac de cord sau un accident vascular cerebral la o vârstă fragedă (mai puțin de aproximativ 50 de ani).În acest caz, este posibil să aveți și un risc crescut de a avea un atac de cord sau un accident vascular cerebral;
- dacă dumneavoastră sau o rudă apropiată aveți un nivel ridicat de grăsimi în sânge (colesterol sau trigliceride);
- dacă suferiți de migrene, în special migrene cu aură;
- dacă aveți probleme cardiace (defect valvular, o tulburare a ritmului cardiac numită fibrilație atrială);
- dacă aveți diabet zaharat.
Dacă aveți mai multe dintre aceste afecțiuni sau dacă oricare dintre ele este deosebit de severă, riscul de a dezvolta un cheag de sânge poate fi chiar mai mare.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Novadien, de exemplu, dacă începeți să fumați, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
Novadien și tumori
Cancerul de sân a fost detectat puțin mai frecvent la femeile care utilizează pastile combinate, dar nu s-a stabilit dacă acest lucru se datorează tratamentului. De exemplu, s-ar putea ca mai multe tipuri de cancer să fie diagnosticate la femeile care au luat pastile combinate, deoarece acestea sunt supuse testelor medicale mai frecvent.
Incidența cancerului de sân scade treptat la oprirea utilizării contraceptivelor hormonale combinate. Este important să vă verificați în mod regulat sânii și să vă adresați medicului dumneavoastră dacă simțiți o bucată.
Au fost raportate tumori hepatice benigne și chiar mai rar tumori hepatice maligne la femeile care iau pilula. Adresați-vă medicului dumneavoastră dacă aveți dureri abdominale severe neobișnuite.
Un risc crescut de cancer de col uterin a fost raportat în unele studii epidemiologice la femeile care utilizează pastile combinate pe termen lung, dar controversa continuă cu privire la măsura în care acest lucru poate fi legat de efectele confuzive ale comportamentului sexual și de alți factori, cum ar fi virusul papilomului uman.
Sângerări neașteptate între perioadele menstruale
În primele câteva luni de utilizare a Novadien, este posibil să prezentați sângerări neașteptate (sângerări care nu coincid cu perioada de timp). Dacă această sângerare apare mai mult de câteva luni sau dacă începe după câteva luni, medicul dumneavoastră ar trebui să investigheze cauza.
Verificări periodice
Odată ce ați început să luați pilula, medicul dumneavoastră va dori să vă revadă pentru controale regulate. Frecvența și natura vizitelor dvs. vor fi stabilite de medic și vor fi adaptate nevoilor dvs. individuale și stării de sănătate.
Interacțiuni Ce medicamente sau alimente pot modifica efectul Novadien
Spuneți medicului dumneavoastră sau farmacistului dacă luați, ați luat recent sau s-ar putea să luați orice alte medicamente. Unele medicamente pot preveni funcționarea corectă a pilulei, adică pot reduce eficacitatea controlului nașterii. Semnele eficacității reduse pot fi sângerarea din cauza pierderii controlului. Aceste medicamente sunt, de exemplu:
- medicamente pentru tratamentul epilepsiei, cum ar fi fenitoina, fenobarbitalul, primidona, carbamazepina, oxcarbazepina, topiramatul, felbamatul, barbexaclona;
- rifampicină (pentru tratamentul tuberculozei);
- antibiotice pentru tratarea unor infecții (cum ar fi ampicilina, tetraciclina, griseofulvina);
- ritonavir, rifabutină, nevirapină;
- modana l (agent utilizat pentru tratarea narcolepsiei, o tulburare a sistemului nervos);
- remediul pentru terapie numit sunătoare (Hypericum perforatum).
Interacțiunile Novadien cu alte medicamente pot provoca, de asemenea, apariția crescută sau pronunțată a reacțiilor adverse.
Următoarele medicamente pot afecta tolerabilitatea Novadien:
- paracetamol (pentru durere și febră)
- acid ascorbic (vitamina C)
- atorvastatină (pentru a reduce grăsimile din sânge)
- troleandomicină (un antibiotic)
- imidazol - medicamente antifungice (împotriva infecțiilor fungice), cum ar fi uconazol
- indinavir (pentru tratamentul infecției cu HIV).
Novadien poate afecta metabolismul altor medicamente
Eficacitatea sau tolerabilitatea următoarelor medicamente poate fi afectată de Novadien:
- ciclosporină (medicament pentru suprimarea sistemului imunitar)
- teofilină (un medicament pentru tratarea "astmului bronșic)
- glucocorticoizi (de exemplu cortizon)
- unele benzodiazepine (antidepresive) precum diazepam, lorazepam
- clofibrat (un medicament utilizat pentru scăderea grăsimilor din sânge)
- paracetamol (un medicament pentru durere și febră)
- morfină (un analgezic foarte puternic)
- lamotrigină (un medicament pentru tratarea epilepsiei).
Înainte de a prescrie orice medicament, asigurați-vă că spuneți medicului sau dentistului că luați Novadien. Medicul sau medicul dentist vă pot spune dacă trebuie să utilizați măsuri contraceptive suplimentare și pentru cât timp.
Dacă luați oricare dintre aceste medicamente pe termen scurt, va trebui, de asemenea, să utilizați o metodă suplimentară de contracepție (de exemplu prezervative) în timp ce luați celălalt medicament și timp de 7 zile după ce încetați să îl luați.
Femeile care sunt tratate cu rifampicină trebuie să utilizeze o metodă de barieră în plus față de contraceptivul oral combinat în timpul perioadei de administrare a rifampicinei și timp de 28 de zile după întreruperea acesteia. Dacă administrarea concomitentă de medicament depășește sfârșitul ambalajului cu blistere Novadien, următorul ambalaj trebuie început fără a aștepta intervalul fără comprimate.
Dacă luați așa-numitele medicamente cu efecte pe termen lung de inducție a enzimelor hepatice, discutați cu medicul dumneavoastră, deoarece Novadien ar putea să nu vă fie potrivit. (Citiți și prospectele acestor medicamente). În unele cazuri, trebuie să alegeți o metodă contraceptivă non-hormonală.
Avertismente Este important să știm că:
Sarcina și alăptarea
Dacă sunteți gravidă sau alăptați, credeți că ați putea fi gravidă sau intenționați să aveți un copil, adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua acest medicament.
Dacă sunteți gravidă, nu trebuie să luați Novadien. Dacă rămâneți gravidă sau credeți că ați putea fi gravidă, încetați imediat să luați Novadien și contactați medicul dumneavoastră.
Dacă luați Novadien în timpul alăptării, comprimatul poate reduce cantitatea și poate modifica compoziția laptelui. Cantități mici de steroizi contraceptivi și / sau metaboliții acestora pot fi excretați în lapte. Aceste cantități pot afecta copilul. Prin urmare, Novadien nu trebuie să fie luat în timpul alăptării.
Conducerea vehiculelor și utilizarea utilajelor
Novadien nu are niciun efect asupra capacității de a conduce vehicule și de a folosi utilaje.
Novadien conține lactoză
Dacă medicul dumneavoastră v-a spus că aveți „intoleranță la unele zaharuri, contactați medicul înainte de a lua acest medicament.
Doze și metoda de utilizare Cum se utilizează Novadien: Doze
Luați întotdeauna acest medicament exact așa cum v-a spus medicul dumneavoastră. Dacă aveți dubii, consultați medicul sau farmacistul.
Fiecare blister Novadien conține 21 comprimate acoperite cu LM. Blisterul este conceput pentru a vă ajuta să vă amintiți să luați pilula.
Ar trebui să încercați să luați pilula la aproximativ aceeași oră în fiecare zi; dacă este necesar cu puțin lichid, în ordinea indicată pe blister.
Trebuie să luați un comprimat pe zi până când ați terminat toate cele 21 de pastile din ambalaj. Apoi va avea 7 zile în care nu trebuie să ia nicio pastilă.
În cele 7 zile fără pilule, în a doua sau a treia zi, veți avea o sângerare de sevraj de tip menstrual, care este ciclul dvs. lunar.
Începeți pachetul următor în a opta zi (după a șaptea zi a decalajului săptămânii), chiar dacă sângerarea nu a încetat încă. Atâta timp cât continuați să luați Novadien corect, veți începe întotdeauna fiecare pachet nou în aceeași zi de săptămânal și aveți menstruația. lunar, întotdeauna în aceeași zi a lunii.
Dacă utilizați Novadien în acest fel, veți fi protejat de sarcină chiar și în cele 7 zile în care nu luați comprimatul.
Când începeți primul pachet
Dacă nu ați utilizat contracepție orală în timpul ciclului anterior
Luați prima pastilă în prima zi a menstruației, care este prima zi a menstruației, ziua în care începeți sângerarea. Luați o pastilă marcată cu acea zi a săptămânii.
Dacă începeți să utilizați Novadien în prima zi a menstruației, sunteți imediat protejat de sarcină. Poate începe și în zilele 2-5 ale perioadei, dar în acest caz trebuie să utilizați metode de protecție suplimentare (de exemplu, prezervativ) în primele 7 zile.
Schimbarea de la un contraceptiv hormonal combinat (contraceptiv oral combinat, inel vaginal, plasture transdermic)
Începeți să luați Novadien, de preferință, a doua zi după ce ați luat ultimul comprimat activ (ultimul comprimat care conține ingredientele active) din pastila anterioară, dar cel târziu în ziua următoare după terminarea zilelor fără comprimat ale pastilei anterioare (sau după ultima comprimat inactiv al pilulei dvs. anterioare). Dacă schimbați un inel vaginal sau un plasture, urmați sfatul medicului dumneavoastră.Trecerea de la metoda numai cu progesteron (pilulă numai cu progesteron, injecție, implant, dispozitiv intrauterin care eliberează progesteron (IUS))
Trecerea de la pilula numai cu progesteron poate avea loc în orice zi (de la un implant sau IUS în ziua îndepărtării, de la un contraceptiv injectabil în ziua următoarei injecții), dar în toate aceste cazuri va trebui să luați o protecție suplimentară măsuri (de exemplu, prezervativ) pentru primele 7 zile de la administrarea comprimatelor.
Dacă aveți nelămuriri sau alte întrebări, adresați-vă medicului dumneavoastră sau farmacistului.
După ce a născut
Dacă tocmai ați născut, puteți începe să luați Novadien între 21 și 28 de zile după eveniment. Dacă începeți după 28 de zile, trebuie să utilizați o metodă de barieră suplimentară (de exemplu, un prezervativ) în primele 7 zile. Novadien Dacă, după ce ați născut, ați avut relații sexuale înainte de a începe Novadien (sau de a reporni), trebuie mai întâi să vă asigurați că nu sunteți gravidă sau să așteptați următoarea perioadă.
Dacă alăptați, vă rugăm să citiți secțiunea „Sarcina și alăptarea”.
După un avort spontan sau un avort
După un avort spontan sau avort, medicul dumneavoastră trebuie să vă sfătuiască să luați pilula.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Novadien
Dacă luați mai mult Novadien decât trebuie
Nu există date privind supradozajul cu Novadien. Toxicitatea orală acută datorată supradozajului cu alte contraceptive orale la adulți și copii este lentă. Simptomele care pot apărea în aceste cazuri sunt: greață, vărsături și sângerări vaginale ușoare la fetele tinere. În general, nu este necesar un tratament special; dacă este necesar, tratamentul trebuie să fie simptomatic.
Dacă observați că un copil a luat mai multe comprimate, contactați un medic.
Dacă uitați să luați Novadien
Dacă întârzierea este mai mică de 12 ore
Dacă luați pilula imediat ce vă amintiți, sunteți în continuare protejat împotriva sarcinii. Continuați să luați următoarele pastile la ora obișnuită.Acest lucru poate însemna să luați două pastile în aceeași zi.
Dacă întârzierea este mai mare de 12 ore
Dacă ați întârziat mai mult de 12 ore la administrarea pilulei, protecția împotriva sarcinii poate fi redusă. Riscul de a rămâne gravidă este mai mare dacă uitați să luați pilula la începutul ambalajului sau înainte de sfârșitul acestuia. În acest caz, el trebuie să respecte următoarele reguli:
Dacă ați uitat să luați mai multe pastile
Dacă ați uitat mai mult de o pastilă, cereți sfatul medicului dumneavoastră. Amintiți-vă că protecția contraceptivă nu este eficientă.
Ce trebuie să faceți dacă uitați să luați pilula în săptămâna 1
Ar trebui să luați ultimul comprimat uitat imediat ce vă amintiți, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Apoi, ea ar trebui să continue să ia comprimatele la ora obișnuită. De asemenea, el trebuie să utilizeze o metodă de barieră, de ex. prezervativul, pentru următoarele 7 zile. Dacă ați avut relații sexuale în ultimele 7 zile, ar trebui să luați în considerare posibilitatea sarcinii. În acest caz, cereți sfatul medicului dumneavoastră cât mai curând posibil.
Ce trebuie să faceți dacă uitați să luați pilula în săptămâna 2
Ar trebui să luați ultimul comprimat uitat imediat ce vă amintiți, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Apoi, ea ar trebui să continue să ia comprimatele la ora obișnuită. Nu este nevoie să luați măsuri contraceptive suplimentare, atâta timp cât ați luat corect comprimatele în cele 7 zile anterioare comprimatului uitat.
Ce trebuie să faceți dacă uitați să luați pilula în săptămâna 3
Nu este necesar să luați măsuri contraceptive suplimentare, cu condiția să luați corect comprimatele în cele 7 zile anterioare primei comprimate ratate și să urmați una dintre următoarele două opțiuni:
- Ar trebui să luați ultimul comprimat uitat imediat ce vă amintiți, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Apoi, ea ar trebui să continue să ia comprimatele la ora obișnuită. Apoi trebuie să începeți următorul pachet imediat după ce ați luat ultima tabletă din pachet, adică săriți intervalul fără tabletă dintre cele două pachete. Sângerarea de retragere este puțin probabilă după terminarea celui de-al doilea ambalaj, dar poate exista „sângerare” sau pierderea sângerării de control în zilele în care luați comprimatele.
- De asemenea, puteți opri administrarea comprimatelor din ambalajul curent. În acest caz, trebuie să mergeți direct la perioada fără comprimate de până la 7 zile, inclusiv cele în care ați uitat comprimatele, și apoi continuați cu următorul pachet. Dacă doriți să începeți un pachet nou în ziua obișnuită a săptămânii, puteți alege o perioadă fără tabletă de mai puțin de 7 zile.
Dacă ați uitat să luați comprimatele și nu aveți sângerări de sevraj în timpul intervalului normal fără comprimate, trebuie luată în considerare posibilitatea sarcinii. În acest caz, trebuie să discutați cu medicul dumneavoastră înainte de a începe următorul pachet.
Ce trebuie să faceți dacă aveți probleme cu stomacul
Dacă ați vărsat sau ați avut diaree în decurs de 3-4 ore de la administrarea pilulei, este posibil ca substanțele active din pilulă să nu fie complet absorbite de corpul dvs. În acest caz, trebuie urmate sfaturile privind pastilele uitate descrise mai sus. cât mai curând posibil, nu mai târziu de 12 ore. Dacă au trecut mai mult de 12 ore, vă rugăm să urmați instrucțiunile de la „Dacă uitați să luați Novadien”.
Ce trebuie să faceți dacă doriți să vă întârziați menstruația
Dacă doriți să vă întârziați menstruația, trebuie să continuați cu următorul pachet de Novadien, după ce ați luat ultima tabletă din pachetul curent, săriți perioada fără pilule. Din acest al doilea pachet puteți lua câte pastile doriți, sus până la sfârșitul celui de-al doilea pachet. blister. Este posibil să prezentați sângerări puternice sau pete de sânge (pete) în timpul utilizării celui de-al doilea pachet. Aportul regulat de Novadien este reluat după intervalul obișnuit de 7 zile fără comprimate.
Ce trebuie să faceți dacă doriți să mutați ciclul
Dacă luați corect Novadien, veți avea întotdeauna ciclul lunar la fiecare 4 săptămâni în aceeași zi a săptămânii. Dacă doriți să vă schimbați menstruația într-o altă zi a săptămânii, în loc să vă obișnuiți cu pastila curentă, puteți scurta (dar nu prelungi) următorul interval fără pilule cu câte zile doriți. De exemplu, dacă ciclul lunar începe de obicei vineri și doriți să înceapă marți (adică cu trei zile mai devreme), trebuie să începeți următorul pachet de Novadien cu trei zile mai devreme. Cu cât intervalul fără pilule este mai scurt, cu atât este mai mare șansa că nu veți avea sângerări de sevraj și poate pierde sângerări de control sau pete de sânge în timpul celui de-al doilea pachet.
Dacă ți-e dor de un ciclu
Dacă ați luat toate pastilele corect și nu ați avut probleme cu stomacul sau nu ați utilizat alte medicamente, este puțin probabil să fiți însărcinată. Continuați să luați Novadien ca de obicei.
Dacă ați pierdut două cicluri consecutive, este posibil să fiți gravidă și trebuie să vă adresați imediat medicului dumneavoastră. Vi se permite să continuați să luați pilula numai după efectuarea testului de sarcină și la sfatul medicului dumneavoastră.
Dacă doriți să încetați să luați Novadien
Puteți opri oricând administrarea Novadien. Dacă nu doriți să rămâneți gravidă, adresați-vă medicului dumneavoastră pentru a vă recomanda alte metode contraceptive fiabile.
Dacă aveți orice întrebări suplimentare cu privire la acest medicament, adresați-vă medicului dumneavoastră sau farmacistului.
Efecte secundare Care sunt efectele secundare ale Novadien
Ca toate medicamentele, Novadien poate provoca reacții adverse, deși nu apar la toate persoanele.
Dacă aveți efecte nedorite, mai ales dacă sunt severe sau persistente sau dacă există vreo modificare a stării de sănătate pe care credeți că se poate datora lui Novadien, vă rugăm să spuneți medicului dumneavoastră.
Un risc crescut de a dezvolta cheaguri de sânge în vene (tromboembolism venos (TEV)) sau cheaguri de sânge în artere (tromboembolism arterial (ATE)) este prezent la toate femeile care iau contraceptive hormonale combinate. Pentru informații mai detaliate cu privire la diferitele riscuri legate de „administrarea de contraceptive hormonale combinate, vezi secțiunea 2„ Ce trebuie să știți înainte să luați Novadien ”.
Următoarele reacții adverse au fost observate în studiile clinice cu medicamente care conțin 2 mg dienogest și 0,03 mg etinilestradiol.
Reacții adverse frecvente (pot afecta până la 1 din 10 persoane):
- durere de cap
- dureri în piept, inclusiv disconfort și sensibilitate la nivelul sânilor
Reacții adverse mai puțin frecvente (pot afecta până la 1 din 100 de persoane):
- inflamație a organelor genitale (vaginită / vulvovaginită), infecții fungice ale vaginului (candidoză, infecții vulvovaginale)
- apetit crescut
- Stare Depresivă
- ameţeală
- migrenă
- tensiune arterială scăzută sau crescută
- durere abdominală (inclusiv durere în cadranul superior și inferior al abdomenului, disconfort / ore gon)
- greață, vărsături sau diaree
- acnee
- căderea părului (alopecie)
- erupție pe piele (inclusiv erupție pe piele)
- mâncărime (în unele cazuri pe tot corpul)
- sângerări neregulate de sevraj, inclusiv sângerări abundente (menoragie), sângerări slabe (hipomenoree), sângerări rare (oligomenoree) și fără sângerări de sevraj (amenoree)
- sângerări între perioade (sângerări vaginale și metroragii)
- durere menstruală (dismenoree), durere pelviană
- mărirea sânilor, inclusiv umflarea sânilor, edemul sânilor
- scurgeri vaginale
- chist ovarian
- epuizare extremă, incluzând slăbiciune, oboseală și indispoziție generală
- schimbări de greutate (creștere, scădere sau utilizare)
Reacții adverse rare (pot afecta până la 1 din 1000 de persoane):
- inflamația tubului uterului sau ovarului
- inflamație a colului uterin (cervicită)
- inflamație a tractului urinar, în amarea vezicii urinare (cistită)
- inflamația sânilor (mastită)
- infecții fungice (de exemplu candida), infecții virale, răni
- febră (gripă), bronșită, infecții ale tractului respirator superior, infecție paranasală (sinuzită)
- astm
- ritm respirator crescut (hiperventilație)
- proliferare benignă în uter (miom)
- proliferare benignă în țesutul gras gras (lipomul mamar)
- anemie
- reacții alergice (hipersensibilitate)
- masculinizare (virilism)
- pierderea poftei de mâncare (anorexie)
- depresie, schimbări de dispoziție, iritabilitate, agresivitate
- somnolență, tulburări de somn
- tulburări circulatorii ale creierului sau inimii, accident vascular cerebral
- distonie (tulburare musculară care cauzează, de exemplu, o postură anormală)
- ochi uscați sau dureroși
- tulburări vizuale
- surditate bruscă (pierderea auzului), afectarea simțului auzului
- tinitus
- tulburări vestibulare
- ritm cardiac accelerat
- tromboză, embolie pulmonară
- inflamație a venelor (tromb și bitis)
- varice (varicoză), disconfort sau durere în vene
- creșterea tensiunii arteriale diastolice (valoare mai mică a tensiunii arteriale)
- amețeli sau leșin la ridicarea dintr-o poziție așezată sau culcată (dereglare ortostatică)
- bufeuri
- inflamația mucoasei gastrice (gastrită), în inflamația intestinală (enterita)
- tulburări de stomac (dispepsie)
- reacții / tulburări cutanate, inclusiv reacții alergice, neurodermatită / dermatită atopică, eczeme, psoriazis
- transpirație puternică
- pete de pigment maro și auriu (numite pete de sarcină), în special pe față (cloasma), tulburări de pigmentare / creștere a pigmentării
- piele grasă (seboree)
- mătreaţă
- exces de păr al corpului (hirsutism)
- piele de coajă de portocală (celulită)
- nev stelar (o pată roșie centrală și extensii roșiatice care radiază spre exterior ca o pânză de păianjen)
- dureri de spate, dureri toracice
- disconfort la nivelul oaselor și mușchilor, durere musculară (mialgie), durere la brațe și picioare
- displazie cervicală (creșterea anormală a celulelor pe suprafața colului uterin)
- durere sau chist în tubul uterin și ovare
- chisturi mamare, creșteri benigne la nivelul sânilor (mastopatie brocistică), umflarea congenitală a glandei mamare suplimentare în afara sânului (sân accesoriu)
- durere în timpul actului sexual
- secreție din glandele mamare, secreție mamară
- tulburări menstruale
- edem periferic (acumularea de lichid în organism)
- boală asemănătoare gripei, la internări, febră (febră)
- niveluri crescute de trigliceride sau colesterol în sânge (hipertrigliceridemie, hipercolesterolemie)
- Cheaguri de sânge dăunătoare într-o venă sau arteră, de exemplu: o într-un picior sau picior (TVP) sau plămân (PE), sau infarct, sau accident vascular cerebral, sau mini-accident vascular cerebral sau simptome temporare similare cu cele ale accidentului vascular cerebral, cunoscute sub numele de atac ischemic (TIA) sau cheaguri de sânge în ficat, stomac / intestine, rinichi sau ochi.
Șansa de a dezvolta un cheag de sânge poate fi mai mare dacă aveți orice alte afecțiuni care cresc acest risc (a se vedea secțiunea 2 pentru mai multe informații despre afecțiunile care cresc riscul formării de cheaguri de sânge și simptomele unui cheag de sânge).
Alte efecte secundare observate la utilizatorii de pilule, dar a căror frecvență exactă este necunoscută: dorința sexuală crescută sau scăzută (libidoul), incompatibilitatea lentilelor de contact, urticarie, eritem nodos sau multiform.
Dacă suferiți de angioedem ereditar, medicamentele care conțin estrogen pot induce sau exacerba tulburări ale angioedemului (vezi secțiunea 2 „Atenționări și precauții”).
Următoarele reacții adverse au fost raportate la femeile care utilizează contraceptive orale combinate și sunt discutate la „Avertismente și precauții”:
- cheaguri de sânge
- tensiune arterială crescută
- tumori hepatice
- pete maronii pe față și corp (cloasma).
Frecvența diagnosticelor de cancer mamar este foarte ușor crescută în rândul utilizatorilor de contraceptive orale. Deoarece cancerul de sân este rar la femeile sub 40 de ani, numărul excesiv este mic în raport cu riscul general de cancer de sân.
Pentru mai multe informații, consultați secțiunile „Nu luați Novadien” și „Avertismente și precauții”.
Raportarea efectelor secundare
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului, inclusiv orice reacții adverse posibile care nu sunt enumerate în acest prospect. Reacțiile adverse pot fi raportate, de asemenea, direct prin intermediul sistemului național de raportare la „www.agenziafarmaco.gov.it/it/responsabili". Prin raportarea reacțiilor adverse puteți contribui la furnizarea mai multor informații despre siguranța acestui medicament.
Expirare și reținere
Nu lăsați acest medicament la vederea și îndemâna copiilor.
Nu utilizați acest medicament după data de expirare. Data de expirare se referă la ultima zi a lunii respective.
A se păstra în ambalajul original pentru a proteja medicamentul de lumină. A se păstra la temperaturi sub 30 ° C.
Nu aruncați niciun medicament pe calea apei uzate sau a deșeurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Compoziție și formă farmaceutică
Ce conține Novadien
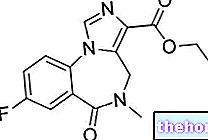
- Ingredientele active sunt dienogest și etinilestradiol.
Fiecare comprimat conține: 2 mg dienogest și 0,03 mg etinilestradiol.
- Celelalte ingrediente sunt:
Miezul tabletei:
Lactoză monohidrat Amidon de porumb
Povidonă 30 K
Glicolat de amidon de sodiu
Stearat de magneziu
Apa purificata
Strat:
Hipromeloză
Hidroxipropilceluloză
Talc
Ulei de bumbac hidrogenat
Dioxid de titan (E171)
Cum arată Novadien și conținutul ambalajului
Comprimate albe, rotunde, biconvexe, filmate.
Novadien 2 mg / 0,03 mg comprimate filmate sunt ambalate în blistere din PVC / PVDC / aluminiu cu 21 de comprimate.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
NOVADIEN 2 MG / 0,03 MG COMPRIMATE ÎMBRĂCATE CU FILM
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Un comprimat filmat conține 2 mg dienogest și 0,03 mg etinilestradiol.
Excipient:
Fiecare comprimat filmat conține 57,17 mg lactoză monohidrat.
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimat filmat.
Aspect: Comprimat alb, rotunjit, acoperit biconvex.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Contracepție orală.
Decizia de a prescrie Novadien ar trebui să ia în considerare factorii de risc curenți ai fiecărei femei, în special cei asociați tromboembolismului venos (TEV) și comparația între riscul de TEV asociat cu Novadien și cel asociat cu alte contraceptive hormonale combinate (COC). secțiunile 4.3 și 4.4).
04.2 Doze și mod de administrare
Dozare
Cum să luați Novadien
Comprimatele trebuie luate în fiecare zi cam la aceeași oră, dacă este necesar, cu puțin lichid, conform ordinii indicate pe blister. Fiecare comprimat trebuie luat zilnic timp de 21 de zile consecutive. Fiecare ambalaj ulterior va fi început după un interval 7 zile fără comprimate, timp în care apare de obicei sângerarea de sevraj. Aceasta începe de obicei în a doua sau a treia zi după ultima comprimat și este posibil să nu se fi oprit înainte de începerea pachetului următor.
Cum să începeți să luați Novadien
În cazul în care nu se utilizează anterior un contraceptiv hormonal (în ultima lună)
Utilizarea Novadien trebuie să înceapă în prima zi a ciclului natural al femeii (adică în prima zi a menstruației). Dacă este luat corect, protecția contraceptivă se realizează din prima zi de administrare a comprimatului. Dacă administrarea comprimatului se începe între a doua și a cincea zi, ar trebui utilizată o metodă contraceptivă non-hormonală suplimentară (metoda barierei) în primele șapte zile de administrare a comprimatelor.
La schimbarea unei alte combinații de metode contraceptive hormonale (contraceptive orale combinate, inel vaginal, plasture transdermic)
Femeia ar trebui să înceapă să ia Novadien, de preferință, a doua zi după administrarea ultimului comprimat activ (ultimul comprimat care conține substanțele active) a contraceptivului oral anterior combinat, dar cel târziu în ziua următoare, la intervalul obișnuit fără comprimate. din combinația anterioară contraceptivă orală.
În cazul utilizării unui inel vaginal sau a unui plasture transdermic, femeia trebuie să înceapă să utilizeze Novadien, de preferință în ziua îndepărtării, dar cel târziu când ar fi trebuit să aibă loc următoarea aplicare.
Dacă treceți de la o metodă contraceptivă exclusiv cu progesteron (pastilă numai cu progesteron, injecție, implant sau dispozitiv intrauterin care eliberează progesteron (IUS))
Dacă ați luat anterior minipilula, schimbarea se poate face în orice zi a săptămânii; trecerea de la un implant sau un IUS trebuie făcută în ziua îndepărtării; trecerea de la un contraceptiv injectabil trebuie făcută în ziua următoarei injectări. În toate aceste cazuri, este necesară utilizarea suplimentară a unei metode contraceptive non-hormonale (metoda barierei) în primele 7 zile de la administrarea Novadien.
După un avort în primul trimestru
Femeia poate începe terapia imediat; procedând astfel, nu trebuie să luați măsuri contraceptive suplimentare.
După naștere sau după avort în al doilea trimestru
Femeile trebuie sfătuite să înceapă să utilizeze Novadien între 21 și 28 de zile după naștere sau avortul al doilea trimestru. Dacă începe mai târziu, femeia trebuie sfătuită să folosească o metodă de barieră suplimentară pentru primele câteva. Cu toate acestea, dacă a avut deja relații sexuale, sarcina trebuie exclusă înainte de începerea efectivă a utilizării contraceptivului oral combinat sau pacientul trebuie să aștepte prima perioadă menstruală.
Utilizarea Novadien la femeile care alăptează
Pentru alăptare, vezi pct. 4.6.
Gestionarea comprimatelor uitate
Dacă întârzie să ia orice comprimat cu mai puțin de 12 ore, protecția contraceptivă nu se reduce.Pacientul trebuie să ia comprimatul imediat ce își amintește și trebuie să ia următoarele comprimate la ora obișnuită.
Dacă ați întârziat mai mult de 12 ore la administrarea oricărui comprimat, protecția contraceptivă poate fi redusă. Gestionarea comprimatelor omise poate urma următoarele două reguli de bază:
• administrarea tabletelor nu trebuie întreruptă niciodată mai mult de 7 zile;
• Sunt necesare 7 zile de administrare neîntreruptă a comprimatelor pentru a obține suprimarea adecvată a axei hipotalamo-hipofizo-ovariană.
În consecință, în practica zilnică se pot recomanda următoarele:
Saptamana 1
Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru va presupune administrarea a două comprimate în același timp. Apoi va continua să ia comprimatele la ora obișnuită. În plus, trebuie să utilizați o metodă de barieră, cum ar fi prezervativul, pentru următoarele 7 zile. Dacă au existat relații sexuale în ultimele 7 zile, ar trebui luată în considerare posibilitatea sarcinii. Cu cât sunt omise mai multe comprimate și cu cât acestea sunt mai aproape de intervalul fără comprimate, cu atât este mai mare riscul de sarcină.
Săptămâna 2
Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru va presupune administrarea a două comprimate în același timp. Apoi va continua să ia comprimatele la ora obișnuită. Cu condiția ca pacientul să își ia comprimatele în mod corect în cele 7 zile anterioare primei comprimate ratate, nu este necesar să se utilizeze măsuri de precauție suplimentare pentru controlul nașterii. Cu toate acestea, dacă au fost uitate mai multe comprimate, vor trebui luate măsuri de precauție suplimentare timp de 7 zile.
Săptămâna 3
Riscul de scădere a fiabilității este considerabil datorită intervalului de 7 zile fără comprimate care urmează să apară. Cu toate acestea, prin schimbarea programului de administrare a tabletelor, reducerea protecției contraceptive poate fi totuși prevenită.
Prin respectarea uneia dintre următoarele două opțiuni, nu este, prin urmare, necesară recurgerea la măsuri contraceptive suplimentare, cu condiția ca în cele 7 zile care preced prima uitare pacientul să fi luat toate comprimatele în mod corect. Dacă nu, trebuie să urmați prima dintre aceste două opțiuni și să luați măsuri de precauție suplimentare și în următoarele 7 zile.
Pacienta trebuie să ia ultimul comprimat ratat imediat ce își amintește, chiar dacă acest lucru va presupune administrarea a două comprimate în același timp. Apoi va continua să ia comprimatele la ora obișnuită. Următorul blister trebuie început imediat ce se termină cel utilizat, adică fără spațiu între cele două ambalaje. Este puțin probabil ca pacientul să aibă o perioadă de întrerupere înainte de finalizarea celui de-al doilea pachet, cu toate acestea, ea poate prezenta unele sângerări la fața locului sau în sânge în zilele de administrare a comprimatelor.
Pacientul poate, de asemenea, să nu mai ia comprimatele din blisterul actual. Apoi ar trebui să aibă un interval fără comprimate de până la 7 zile, inclusiv zilele în care a uitat comprimatele, și apoi să continue cu următorul blister.
Dacă pacientul uită comprimatele și ulterior nu prezintă sângerări de sevraj în timpul primului interval fără comprimate, trebuie luată în considerare posibilitatea sarcinii.
Avertismente în caz de tulburări gastro-intestinale
Dacă apar vărsături sau diaree severă în decurs de 3-4 ore de la administrarea comprimatului filmat, absorbția nu poate fi completă și ar trebui luate măsuri contraceptive suplimentare.
În aceste cazuri, trebuie luat un comprimat nou (de înlocuire) cât mai curând posibil. Dacă este posibil, noul comprimat trebuie administrat în decurs de 12 ore de la ora obișnuită de administrare a comprimatului. Dacă au trecut mai mult de 12 ore, se aplică avertismentul privind comprimatele pierdute, așa cum este descris în secțiunea 4.2 „Administrarea comprimatelor uitate”. Dacă femeia nu dorește să își schimbe programul normal de administrare a comprimatelor, trebuie să ia comprimatul (tabletele) suplimentar (e) dintr-un alt blister.
Cum să amânați o sângerare de retragere
Pentru a întârzia o perioadă, femeia trebuie să continue cu un alt blister de Novadien evitând intervalul fără comprimate. Durata întârzierii poate fi extinsă după cum se dorește până când comprimatele din cel de-al doilea pachet sunt utilizate complet. interval uzual de 7 zile fără comprimate.
Pentru a-și schimba menstruația într-o altă zi a săptămânii decât femeia obișnuită în funcție de programul ei actual, i se poate recomanda să scurteze intervalul fără comprimate cu câte zile dorește. Cu cât intervalul este mai scurt, cu atât este mai mare. este probabilitatea că nu veți avea o sângerare de întrerupere, dar, în schimb, veți experimenta sângerări revărsate și pete în timpul ambalajului următor (la fel ca atunci când întârziați o perioadă).
04.3 Contraindicații
Contraceptivele hormonale combinate (COC) nu trebuie utilizate în următoarele condiții. Dacă oricare dintre aceste afecțiuni apare pentru prima dată în timpul utilizării contraceptivelor orale combinate, produsul trebuie întrerupt imediat.
Novadien nu trebuie utilizat în niciunul dintre următoarele cazuri:
• Prezența sau riscul de tromboembolism venos (TEV)
• Tromboembolism venos - curent (cu aport anticoagulant) sau TEV anterior (de exemplu, tromboză venoasă profundă [TVP] sau embolie pulmonară [PE])
• Predispoziție cunoscută ereditară sau dobândită la tromboembolism venos, cum ar fi rezistența la proteina C activată (inclusiv factorul V Leiden), deficit de antitrombină III, deficit de proteină C, deficit de proteină S
• Chirurgie majoră cu imobilizare prelungită (vezi pct. 4.4)
• Risc ridicat de tromboembolism venos datorat prezenței mai multor factori de risc (vezi pct. 4.4)
• Prezența sau riscul de tromboembolism arterial (ATE)
• Tromboembolism arterial curent sau anterior-tromboembolism arterial (de exemplu, infarct miocardic) sau afecțiuni prodromale (de exemplu, angina pectorală)
• Boală cerebrovasculară - accident vascular cerebral curent sau anterior sau afecțiuni prodromale (de exemplu atac ischemic tranzitor (atac ischemic tranzitor, TIA))
• Predispoziție cunoscută ereditară sau dobândită la tromboembolismul arterial, cum ar fi hiperhomocisteinemia și anticorpii antifosfolipidici (anticorpi anticardiolipină, lupus anticoagulant)
• Istoricul migrenei cu simptome neurologice focale
• Un risc ridicat de tromboembolism arterial datorat prezenței mai multor factori de risc (vezi pct. 4.4) sau prezenței unui factor de risc grav, cum ar fi:
- diabet zaharat cu simptome vasculare
- hipertensiune arterială severă
- dislipoproteinemie severă
• Fumatul (vezi pct. 4.4);
• Boală hepatică severă prezentă sau în istorie până când valorile testelor funcției hepatice au revenit la normal;
• Tumori hepatice (benigne sau maligne) prezente sau în istorie;
• Cancere asociate sau suspectate de cancer legat de steroizi (de exemplu, ale organelor genitale sau ale sânilor);
• Sângerări vaginale nediagnosticate;
• ancreatită curentă sau anterioară, dacă este asociată cu hipertrigliceridemie severă;
• Hipersensibilitate la substanțele active sau la oricare dintre excipienții enumerați la pct. 6.1.
[1] Valoarea medie a intervalului 5-7 la 10.000 de femei-ani, pe baza unui risc relativ de aproximativ 2,3-3,6 de COC care conțin levonorgestrel comparativ cu neutilizarea.
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Avertizări
Dacă există oricare dintre condițiile sau factorii de risc menționați mai jos, adecvarea Novadien trebuie discutată cu femeia.
În cazul înrăutățirii sau apariției pentru prima dată a oricăruia dintre acești factori de risc sau afecțiuni, femeia trebuie să contacteze medicul pentru a stabili dacă utilizarea Novadien trebuie întreruptă.
Tulburări de circulație
Riscul de tromboembolism venos (TEV)
Utilizarea oricărui contraceptiv hormonal combinat (COC) are ca rezultat un risc crescut de tromboembolism venos (TEV) comparativ cu lipsa utilizării. Produsele care conțin levonorgestrel, norgestimat sau noretisteronă sunt asociate cu un risc mai mic de TEV. Nu se știe încă în riscul asociat cu Novadien se compară cu aceste produse cu risc mai redus. Decizia de a utiliza un alt produs decât cele asociate cu un risc mai mic de TEV ar trebui luată numai după discuții cu femeia pentru a se asigura că înțelege riscul de TEV asociat cu CHC, modul în care factorii săi de risc actuali afectează acest risc și faptul că riscul de a dezvolta un TEV este cel mai mare în primul an de utilizare. Există, de asemenea, unele dovezi că riscul crește atunci când administrarea unui COC este reluat după o pauză de 4 sau mai multe săptămâni.
Aproximativ 2 din 10.000 de femei care nu utilizează CHC și care nu sunt însărcinate vor dezvolta un TEV pe o perioadă de un an. Cu toate acestea, la o femeie singură, riscul poate fi mult mai mare, în funcție de factorii de risc care stau la baza acesteia (vezi mai jos).
Studii epidemiologice la femei care utilizează COC cu doze mici (1 va dezvolta un TEV într-un an. Datele epidemiologice limitate sugerează că riscul de TEV asociat cu CHC care conține dienogest poate fi similar cu riscul asociat cu CHC care conține levonorgestrel.
Numărul TEV pe an este mai mic decât numărul așteptat în timpul sarcinii sau în perioada postpartum. TEV poate fi fatală în 1-2% din cazuri.
Foarte rar, tromboza a fost raportată la utilizatorii de CHC în alte vase de sânge, de exemplu venele și arterele hepatice, mezenterice, renale sau retiniene.
Factori de risc pentru TEV
Riscul de complicații tromboembolice venoase la utilizatorii de CHC poate crește substanțial dacă sunt prezenți factori de risc suplimentari, mai ales dacă există mai mulți factori de risc (vezi tabelul).
Novadien este contraindicat dacă o femeie are diferiți factori de risc care îi cresc riscul de tromboză venoasă (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca riscul crescut să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total de TEV. Dacă raportul beneficiu-risc este considerat a fi negativ , nu trebuie prescris un COC (vezi pct. 4.3).
Tabel: Factori de risc pentru TEV
Nu există un acord cu privire la rolul posibil al varicelor și al tromboflebitei superficiale în debutul și progresia trombozei venoase.
Trebuie luat în considerare riscul crescut de tromboembolism în timpul sarcinii, în special perioada de 6 săptămâni a puerperiului (pentru informații despre „Sarcina și alăptarea”, vezi pct. 4.6).
Simptome ale TEV (tromboză venoasă profundă și embolie pulmonară)
Dacă apar simptome de acest tip, femeile trebuie să solicite asistență medicală imediată și să le informeze că iau un CHC.
Simptomele trombozei venoase profunde (TVP) pot include:
- umflarea unilaterală a piciorului și / sau piciorului sau de-a lungul unei vene din picior;
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită numai în picioare sau în mers;
- senzație crescută de căldură la piciorul afectat; pielea roșie sau decolorată a piciorului.
Simptomele emboliei pulmonare (PE) pot include:
- debut brusc și inexplicabil al dificultății de respirație și respirație rapidă;
- tuse bruscă care poate fi asociată cu hemoptizie;
- durere ascuțită în piept;
- amețeală ușoară severă sau amețeli;
- bătăi rapide sau neregulate ale inimii.
Unele dintre aceste simptome (cum ar fi „scurtarea respirației” și „tusea”) sunt nespecifice și pot fi interpretate greșit ca evenimente mai frecvente sau mai puțin grave (de exemplu, infecții ale tractului respirator).
Alte semne de ocluzie vasculară pot include: durere bruscă, umflături sau o decolorare albastru pal a unei „extremități”.
Dacă ocluzia are loc în ochi, simptomele pot varia de la estomparea nedureroasă a vederii până la pierderea vederii. Uneori pierderea vederii apare aproape imediat.
Riscul de tromboembolism arterial (ATE)
Studiile epidemiologice au asociat utilizarea CHC cu un risc crescut de tromboembolism arterial (infarct miocardic) sau de accidente cerebrovasculare (de exemplu atac ischemic tranzitor, accident vascular cerebral). Evenimentele tromboembolice arteriale pot fi fatale.
Factorii de risc ai ATE
Riscul de complicații tromboembolice arteriale sau un accident cerebrovascular la utilizatorii de CHC crește în prezența factorilor de risc (vezi tabelul). Novadien este contraindicat dacă o femeie are un factor de risc grav sau mai mulți factori de risc pentru ATE care îi cresc riscul de tromboză arterială (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca creșterea riscului să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total. Dacă se consideră că raportul beneficiu-risc este negativ, nu trebuie prescris un CHC (vezi pct. 4.3).
Tabel: Factori de risc ai ATE
Simptomele ATE
Dacă apar simptome de acest tip, femeile trebuie contactați imediat un profesionist din domeniul sănătății și informați-l că iau un CHC.
Simptomele unui accident cerebrovascular pot include:
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- dificultate bruscă la mers, amețeli, pierderea echilibrului sau coordonării;
- confuzie bruscă, dificultate în elocution sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- migrenă bruscă, severă sau prelungită fără cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
Simptomele temporare sugerează că este un atac ischemic tranzitor (TIA)
Simptomele infarctului miocardic (MI) pot include:
- durere, disconfort, presiune, greutate, senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- disconfort iradiat spre spate, maxilar, gât, brațe, stomac;
- senzație de plenitudine, indigestie sau sufocare;
- transpirații, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii.
Prezența unui singur factor de risc grav sau a mai multor factori de risc pentru bolile venoase sau arteriale, respectiv, este o contraindicație. Ar trebui luată în considerare și posibilitatea implementării terapiei anticoagulante. Utilizatorii de contraceptive orale combinate trebuie sfătuiți în mod special să-și contacteze medicul în caz de posibile simptome de tromboză. În cazul unei tromboze suspectate sau confirmate, ar trebui întreruptă utilizarea contraceptivului oral, ar trebui inițiată o alternativă contraceptivă adecvată, având în vedere teratogenitatea terapiei anticoagulante (cumarine).
Tumori
Un risc crescut de a dezvolta cancer de col uterin a fost raportat în unele studii epidemiologice privind utilizarea pe termen lung a contraceptivelor orale combinate (> 5 ani), dar continuă controversa cu privire la cât de mult poate fi acest lucru. factori, cum ar fi virusul papilomului uman (HPV).
O meta-analiză din 54 de studii epidemiologice a raportat că există un risc relativ ușor crescut (RR = 1,24) de a fi diagnosticat cu cancer de sân la femeile care utilizează în mod normal COC. Riscul crescut dispare treptat pe parcursul a 10 ani de la întreruperea utilizării contraceptivelor orale. Deoarece cancerul de sân este un eveniment rar la femeile cu vârsta sub 40 de ani, numărul excesiv al diagnosticului de cancer mamar la utilizatorii actuali și recenți de contraceptive orale este mic. în raport cu riscul general de a dezvolta cancer de sân.
În cazuri rare, s-au observat tumori hepatice benigne și chiar mai rar, tumori hepatice maligne la femeile care utilizează COC. În cazuri izolate, aceste tumori au produs hemoragii intra-abdominale care pun viața în pericol. Prezența cancerului hepatic trebuie considerată ca parte a unui diagnostic diferențial atunci când la femeile care iau un contraceptiv oral apar dureri severe în cadranele abdominale superioare, ficat mărit sau semne de hemoragie intraabdominală.
Alte patologii
Femeile cu hipertrigliceridemie sau pentru care acest lucru se află în antecedente familiale pot prezenta un risc crescut de pancreatită atunci când utilizează contraceptive orale combinate.
Deși au fost raportate creșteri modeste ale tensiunii arteriale la multe femei care iau COC, creșteri semnificative clinic sunt rare. O „întrerupere imediată” a utilizării contraceptivului oral este justificată numai în aceste cazuri rare. Dacă, în timpul utilizării unui contraceptiv oral la o femeie hipertensivă anterior, valorile constante ale tensiunii arteriale ridicate sau o creștere semnificativă a tensiunii arteriale nu răspund în mod adecvat la tratamentul antihipertensiv, contraceptivul oral trebuie întrerupt. Comportamentul corect, utilizarea contraceptivului oral poate fi reluat dacă valorile normale ale tensiunii arteriale pot fi atinse cu terapia antihipertensivă.
S-a observat că următoarele condiții pot apărea sau se pot agrava atât în timpul sarcinii, cât și al utilizării contraceptivelor orale, dar dovezile unei asocieri cu utilizarea contraceptivelor orale sunt neconcludente: icter și / sau mâncărime datorate colestazei; calculi biliari; porfirie; lupus eritematos sistemic; sindromul hemolitic uremic; Coreea lui Sydenham; herpes gravidar; pierderea auzului legată de otoscleroză. La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului.
Tulburările acute sau cronice ale funcției hepatice pot necesita întreruperea utilizării contraceptive orale combinate până când indicii funcției hepatice revin la normal. steroizii sexuali necesită întreruperea contraceptivului oral combinat.
Deși contraceptivele orale combinate pot avea un efect asupra rezistenței la insulină periferice și a toleranței la glucoză, nu există dovezi ale necesității de a schimba regimul de tratament la diabetici folosind contraceptive orale combinate. Cu toate acestea, femeile diabetice trebuie păstrate. stadii incipiente de utilizare a unei contraceptive orale combinate.
În timpul utilizării contraceptivelor orale combinate a fost raportată agravarea depresiei endogene, a epilepsiei, a bolii Crohn și a colitei ulcerative.
Chloasma poate apărea ocazional, în special la femeile cu antecedente de chloasma gravidarum. Femeile cu tendință la cloasma ar trebui să evite expunerea la soare sau la razele ultraviolete în timp ce utilizează contraceptive orale combinate.
Examinare medicală / vizită
Înainte de inițierea sau reluarea utilizării Novadien, trebuie efectuate antecedente medicale complete (inclusiv antecedente familiale) și trebuie exclusă sarcina. Tensiunea arterială trebuie măsurată și examinarea clinică, ghidată de contraindicații (vezi pct. 4.3) și avertismente (vezi pct. 4.4) efectuate. Este important să atrageți atenția femeii asupra informațiilor referitoare la tromboza venoasă sau arterială, inclusiv riscul asociat cu Novadien comparativ cu alte CHC, simptomele TEV și ATE, factorii de risc cunoscuți și ce trebuie făcut în cazul unei suspiciuni de tromboză. ar trebui să fie, de asemenea, informat despre necesitatea de a citi cu atenție prospectul și de a urma sfaturile acestuia.
Femeile trebuie informate că contraceptivele hormonale nu protejează împotriva infecțiilor cu HIV (SIDA) și a altor boli cu transmitere sexuală.
Reducerea eficacității
Eficacitatea contraceptivelor poate fi redusă dacă, de exemplu, comprimatele sunt uitate (vezi pct. 4.2), dacă apar tulburări gastro-intestinale (vezi pct. 4.2) sau în timpul tratamentului concomitent (vezi pct. 4.5).
Reducerea controlului ciclului
Cu toate contraceptivele orale combinate, pot să apară sângerări neregulate (apariția unor pete de sânge sau sângerări inovatoare), în special în primele luni de utilizare. Prin urmare, evaluarea sângerărilor neregulate are sens numai după o perioadă de adaptare. Aproximativ trei cicluri.
Dacă sângerările neregulate persistă sau apar după cicluri anterioare regulate, atunci trebuie luate în considerare cauzele non-hormonale și sunt indicate investigații diagnostice adecvate pentru a exclude malignitatea sau sarcina. Printre acestea pot fi și răzuire.
La unele femei, sângerarea de sevraj poate să nu apară în timpul intervalului fără comprimate. Dacă contraceptivul oral pe baza unei combinații a fost luat în conformitate cu instrucțiunile descrise la punctul 4.2, este puțin probabil ca femeia să fie gravidă. Cu toate acestea, dacă contraceptivul nu a fost luată conform acestor instrucțiuni înainte de prima sângerare de sevraj omisă sau dacă aceasta nu a avut loc de două ori la rând, sarcina trebuie exclusă înainte de a continua utilizarea contraceptivului oral combinat.
Interacțiunile cu alte medicamente care măresc eliminarea steroizilor sexuali pot provoca sângerări revoluționare și eficacitate contraceptivă redusă (vezi pct. 4.5).
Specialități medicinale pe bază de plante care conțin sunătoare ( Hypericum perforatum) nu trebuie administrat concomitent cu Novadien datorită efectului de scădere a plasmei și a eficacității clinice a combinației enogest-etinilestradiol (vezi pct. 4.5).
Acest medicament conține 57,17 mg lactoză monohidrat per comprimat.
Pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază Lapp sau malabsorbție la glucoză-galactoză nu trebuie să ia acest medicament.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Interacțiuni cu alte medicamente
Interacțiunile dintre contraceptivele orale și alte medicamente pot duce la sângerări inovatoare și / sau la eșecul contraceptivului. Următoarele interacțiuni au fost raportate în literatură.
Următoarele ingrediente active pot reduce concentrația serică a steroizilor sexuali conținuți în Novadien:
- toate medicamentele care cresc motilitatea gastro-intestinală, de ex. metaclopramidă;
- ingrediente active care induc enzime microsomale în ficat, de ex. rifampicină, rifabutină, barbiturice, medicamente antiepileptice (cum ar fi barbexaclonă, carbamazepină, oxcarbazepină, fenitoină, primidonă, topiramat și felbamat), griseofulvin, modafinil, sunătoare (Hypericum perforatum); s-a raportat că atât inhibitorii proteazei HIV (de exemplu, ritonavir), cât și inhibitorii non-nucleozidici ai transcriptazei inverse (de exemplu, nevirapina) afectează metabolismul hepatic;
- unele antibiotice (de exemplu ampicilină, tetraciclină) la unele femei, posibil datorită circulației enterohepatice reduse a estrogenilor.
Femeile care urmează un tratament de scurtă durată (până la 1 săptămână) cu oricare dintre clasele de medicamente enumerate mai sus sau cu substanțele active individuale trebuie să utilizeze temporar o metodă de barieră în plus față de combinația contraceptivă orală sau în timpul administrării concomitente a medicamentului și timp de 7 zile după administrarea acestuia. suspensie.
Pentru femeile tratate cu rifampicină, pe durata administrării rifampicinei și timp de 28 de zile după întreruperea acesteia, trebuie utilizată o metodă de barieră în plus față de contraceptivul oral combinat. Dacă administrarea concomitentă a medicamentului are loc după sfârșitul comprimatelor în blisterul contraceptiv oral combinat, următorul pachet contraceptiv oral trebuie început fără intervalul obișnuit fără comprimate.
La femeile tratate pe termen lung cu substanțe active care induc enzime hepatice, se recomandă o altă metodă de contracepție non-hormonală fiabilă.
Următoarele ingrediente active pot crește concentrația serică a steroizilor sexuali conținuți în Novadien:
- substanțe active care inhibă sulfarea etinilestradiolului în peretele gastro-intestinal, de exemplu acid ascorbic sau paracetamol;
- atorvastatină (ASC a etinilestradiolului a crescut cu 20%);
- substanțe active care inhibă enzimele microsomale din ficat, cum ar fi imidazoli antifungici (de exemplu, fluconazol), indinavir și troleandomicină.
Pe baza studiilor de inhibare in vitro, dienogestul nu inhibă enzima citocromului P450 în concentrația aplicată, prin urmare nu sunt de așteptat interacțiuni cu acest medicament.
Contraceptivele orale pot afecta metabolismul altor ingrediente active. Prin urmare, concentrațiile plasmatice și tisulare pot crește (de exemplu, ciclosporină, diazepam și alte benzodiazepine, teofilină, glucocorticoizi) sau pot scădea (de exemplu, lamotrigină, clorofibrat, paracetamol, morfină, lorazepam și alte benzodiazepine).
Teste de laborator
Utilizarea steroizilor contraceptivi poate afecta rezultatele unor teste de laborator, inclusiv parametrii biochimici ai ficatului, tiroidei și funcției renale și suprarenale, nivelurile plasmatice ale proteinelor (cu funcții de transport), cum ar fi globulina la care corticosteroizii și fracțiile lipidice / lipoproteice, parametrii metabolismului glucidic și parametrii coagulării și fibrinolizei sunt legați.Variațiile rămân în general în limitele valorilor normale de referință.
04.6 Sarcina și alăptarea
Sarcina
Novadien nu este indicat în timpul sarcinii.
Dacă sarcina apare în timpul utilizării Novadien, preparatul trebuie întrerupt imediat. Studiile epidemiologice extinse nu au evidențiat un risc crescut de defecte congenitale la copiii născuți de femei care au utilizat un contraceptiv oral combinat înainte de sarcină. Nici un efect teratogen atunci când luate în mod accidental în timpul sarcinii Aceste studii nu au inclus Novadien.
Datele disponibile privind utilizarea Novadien în timpul sarcinii sunt prea limitate pentru a permite orice concluzie cu privire la efectele adverse ale Novadien asupra sarcinii și a sănătății fătului sau a nou-născutului. Până în prezent, nu sunt disponibile date epidemiologice relevante.
Studiile la animale au arătat efecte nedorite în timpul sarcinii și alăptării (vezi pct. 5.3). Efectele la om nu sunt cunoscute; cu toate acestea, experiența generală cu COC în timpul sarcinii nu documentează că astfel de efecte secundare apar de fapt la om.
Riscul crescut de tromboembolism în perioada postpartum trebuie luat în considerare la repornirea Novadien (vezi pct. 4.2 și 4.4).
Timp de hrănire
Alăptarea poate fi influențată de contraceptivele orale combinate, deoarece acestea pot reduce cantitatea de lapte matern și pot modifica compoziția acestuia. Aceste cantități pot avea un efect asupra copilului. Prin urmare, Novadien nu trebuie utilizat în timpul alăptării.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Novadien nu afectează capacitatea de a conduce vehicule sau de a folosi utilaje.
04.8 Efecte nedorite
Pentru reacții adverse grave la utilizatorii de COC, vezi pct. 4.4.
Frecvențele efectelor nedorite în timpul utilizării a 2 mg dienogest și 0,03 mg etinilestradiol pentru contracepția orală și pentru tratamentul acneei moderat severe în studiile clinice (N = 4.942) sunt rezumate în tabelul următor.
Rata de frecvență a efectelor nedorite se bazează pe următoarele categorii:
• Foarte frecvente (≥1 / 10)
• Frecvente (≥1 / 100,
• Mai puțin frecvente (≥1 / 1000,
• Rare (≥1 / 10.000,
• Foarte rar (
• Nu se cunoaște (frecvența nu poate fi estimată din datele disponibile)
În cadrul fiecărei grupe de frecvență, efectele nedorite sunt prezentate în ordinea descrescătoare a severității.
1 inclusiv ritmul cardiac accelerat
2 incluzând dureri în cadranul abdominal superior și inferior, disconfort abdominal / umflături
3 inclusiv erupții cutanate maculare
4 inclusiv mâncărime generalizată
5 inclusiv disconfortul sânului și sensibilitatea sânilor
6 inclusiv menoragia, hipomenoreea, oligomenoreea și amenoreea
7 constând din sângerări vaginale și metroragii
8 inclusiv umflarea / umflarea sânilor
9 inclusiv astenie și indispoziție generală
10 inclusiv creșterea în greutate, reducerea greutății și fluctuația
Descrierea unor reacții adverse
Un risc crescut de evenimente trombotice și trombotice arteriale și venoase, inclusiv infarct miocardic, accident vascular cerebral, atacuri ischemice tranzitorii, tromboză venoasă și embolie pulmonară a fost observat la utilizatorii de CHC și este discutat mai detaliat în secțiunea 4.4.
Următoarele reacții adverse au fost raportate la femeile care utilizează COC, care sunt discutate și în secțiunea 4.4:
• hipertensiune;
• tumori hepatice;
• apariția sau agravarea afecțiunilor pentru care asocierea cu COC nu a fost concludentă: boala Crohn, colită ulcerativă, porfirie, lupus eritematos sistemic, herpes gestațional, coreea Sydenham, sindrom hemolitic uremic, icter colestatic;
• cloasma.
Frecvența diagnosticului de cancer mamar este ușor crescută la femeile care utilizează contraceptive orale.Deoarece cancerul de sân este rar sub vârsta de 40 de ani, numărul excesiv este mic în comparație cu riscul general de cancer de sân.
Pentru informații suplimentare, consultați secțiunile 4.3 și 4.4.
Raportarea reacțiilor adverse suspectate
Raportarea reacțiilor adverse suspectate care apar după autorizarea medicamentului este importantă, deoarece permite monitorizarea continuă a raportului beneficiu / risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze orice reacții adverse suspectate prin intermediul sistemului național de farmacovigilență pentru a „adresa https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse.
04.9 Supradozaj
Toxicitatea orală acută a supradozajului cu etinilestradiol și dienogest este scăzută. Cu doze multiple de Novadien, probabilitatea simptomelor toxice este scăzută chiar și la copii.
Simptomele care pot apărea în aceste cazuri sunt: greață, vărsături și, la fetele tinere, sângerări vaginale ușoare. În general, nu este necesar un tratament specific; dacă este necesar, tratamentul trebuie să fie simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: progestativi și estrogeni, combinații fixe
Codul ATC: G03AA16
Novadien este o combinație contraceptivă orală cu efect antiandrogen care conține etinilestradiol ca estrogen și dienogest ca progestin.
Mecanism de acțiune
Efectul contraceptiv al Novadien se bazează pe interacțiunea diferiților factori; dintre care cele mai importante sunt considerate inhibarea ovulației și alterarea endometrului.
Dienogest este un derivat al noretisteronei, cu o afinitate de 10-30 de ori mai mică pentru receptorul de progestin in vitro în comparație cu alți progestativi sintetici. In vivo dienogest nu are efecte semnificative androgenice, mineralocorticoide sau glucocorticoide.
Singur, dienogest inhibă ovulația la o doză de 1 mg / zi.
05.2 Proprietăți farmacocinetice
Etinilestradiol (0,03 mg)
Absorbţie
Etinilestradiolul este absorbit rapid și complet după ingestie. După ingestia produsului, concentrațiile plasmatice maxime de 67 pg / ml sunt atinse în decurs de 1,5 - 4 ore de la ingestie. Etinilestradiolul este supus unui metabolism extins la prima trecere și este metabolizat extensiv. Biodisponibilitatea absolută este de aproximativ 44%.
Distribuție
Etinilestradiolul este legat, dar nu în mod specific, de albumina serică (aproximativ 98%). Etinilestradiolul induce o creștere a concentrațiilor serice de globulină care leagă hormonul sexual (SHBG). Volumul aparent de distribuție al etinilestradiolului este de 2,8-8,6 l / kg.
Biotransformare
Etinilestradiolul este supus conjugării la nivelul mucoasei enterice și al ficatului. Principala cale metabolică este reprezentată de hidroxilarea aromatică, dar metabolismul său produce, de asemenea, un spectru larg de metaboliți hidroxilați și metilați, care se găsesc sub formă liberă și conjugată cu glucuronide și sulfați. Clearance-ul este de aproximativ 2,3-7 ml / min / kg.
Eliminare
Nivelurile plasmatice de etinilestradiol scad în 2 faze, cu timpii de înjumătățire de 1 și 10-20 de ore. Etinilestradiolul nu este excretat neschimbat în cantități semnificative.Metaboliții etinilestradiolului sunt excretați cu un raport urină / bilă de 4: 6. Timpul de înjumătățire al excreției de metaboliți este de aproximativ o zi.
Condiții de echilibru
Condițiile de echilibru sunt atinse în a doua jumătate a ciclului terapeutic, iar nivelurile serice de etinilestradiol se acumulează cu un factor de aproximativ 2.
Dienogest
Absorbţie
Dienogest este absorbit rapid și complet după administrarea orală. Concentrațiile plasmatice maxime de 51 ng / ml sunt atinse în decurs de 2,5 ore. Când este administrat cu etinilestradiol, biodisponibilitatea absolută este de 96%.
Distribuție
Dienogest se leagă de albumina serică și nu se leagă de SHBG sau de globulina care leagă corticosteroizii (CBG). Fracția dienogestului liber din plasmă este de 10%, în timp ce 90% nu se leagă în mod specific de albumină. Dienogest are un volum aparent de distribuție de 37-45 l / kg.
Biotransformare
Dienogestul este metabolizat în principal prin hidroxilare și alternativ prin glucuronidare. Metaboliții săi sunt inactivi și sunt eliminați rapid din plasmă; prin urmare, metaboliții nu pot fi detectați în cantități semnificative în plasmă, cu excepția dienogestului nemodificat. Clearance-ul total după administrarea unei doze unice (Cl / F) este de 3,6 L / h.
Eliminare
Timpul de înjumătățire plasmatică al dienogestului este de aproximativ 9 ore. Fracția dienogestului nemodificat eliminată de rinichi nu este semnificativă. După o doză orală de 0,1 mg / kg, excreția în fecale și urină are o rată de excreție. De aproximativ 3,2. După administrarea orală, aproximativ 86% se elimină în 6 zile, dintre care 42% se elimină în 24 de ore, în principal în urină.
Condiții de echilibru
Farmacocinetica dienogestului nu este afectată de nivelurile plasmatice de SHBG. Nivelurile serice ale dienogestului se acumulează cu un factor de aproximativ 1,5 și starea de echilibru este atinsă în decurs de 4 zile.
05.3 Date preclinice de siguranță
La animalele de laborator, efectele dienogestului și etinilestradiolului au fost limitate la cele asociate acțiunii farmacologice recunoscute.
Studiile de toxicitate asupra funcției de reproducere au arătat efectele tipice ale progestativilor, cum ar fi creșterea anomaliilor pre- și post-implantare, prelungirea perioadei de gestație, creșterea mortalității perinatale la pui. Fertilitatea descendenților a fost afectată după administrarea de doze mari de dienogest în ultima etapă a sarcinii sau alăptării.
Etinilestradiolul este componenta estrogenică a majorității contraceptivelor orale combinate. La doze mari are efecte embriotoxice și are o influență negativă asupra dezvoltării organelor urogenitale.
În plus față de factorii menționați mai sus, specifici utilizării contraceptivelor orale combinate în general, rezultatele studiilor convenționale de toxicitate nu indică riscuri speciale de genotoxicitate și potențial cancerigen la om.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Miezul tabletei:
Lactoză monohidrat
Amidon de porumb
Povidonă
Glicolat de amidon de sodiu
Stearat de magneziu
Apa purificata
Strat:
Hipromeloză
Hidroxipropilceluloză
Talc
Ulei de bumbac hidrogenat
Dioxid de titan (E171)
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
3 ani
06.4 Precauții speciale pentru depozitare
A se păstra în ambalajul original pentru a proteja medicamentul de lumină. A se păstra la temperaturi sub 30 ° C.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blistere din PVC / PVDC / aluminiu
Pachete de 21 și 63 de comprimate.
06.6 Instrucțiuni de utilizare și manipulare
Fără instrucțiuni speciale.
Medicamentele neutilizate și deșeurile derivate din acest medicament trebuie eliminate în conformitate cu reglementările locale.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
FARMITALIA s.r.l.
Viale Alcide de Gasperi 165 / B
95127 Catania (Italia)
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
1 blister de 21 comprimate: AIC n. 041390016
3 blistere a 21 de comprimate: AIC n. 041390028
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
aprilie 2013
10.0 DATA REVIZUIRII TEXTULUI
Aprilie 2014











.jpg)