Articol index
Pancreatita acută se manifestă printr-o durere bruscă și violentă în partea superioară a abdomenului, sediul anatomic al pancreasului, cu tendința de a radia spre spate. Simptomele dureroase se agravează de obicei după mese, cu inhalări profunde și în timpul palparii abdomenului; în schimb, acestea tind să fie ameliorate prin aplecare înainte (pacientul caută și menține o poziție analgezică). Durerea este adesea urmată de greață și vărsături de alimente și biliar (verde - culoare închisă), în timp ce pacientul suferă în mod deosebit, febril, anxios și agitat, adesea cu semne de șoc (piele rece și palidă, hipotensiune marcată, puls mic și frecvent). maximul său progresiv, rămâne intens pentru o lungă perioadă de timp și scade treptat în decursul zilelor sau săptămânilor.
În pancreatita cronică simptomele sunt mai nuanțate, atât de mult încât uneori inflamația începe într-o manieră paucisimptomatică; pacientul se plânge de durere în partea superioară a abdomenului, asociată cu o "pierdere inexplicabilă în greutate, lipsa poftei de mâncare și dificultăți digestive cu apariția steatoreei (scaune grase, grase, mai ales în combinație cu mese copioase cu un conținut ridicat de lipide).
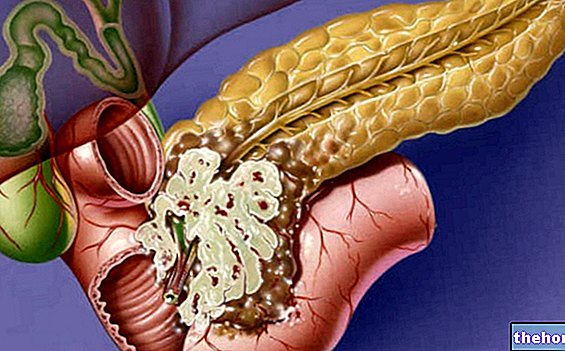
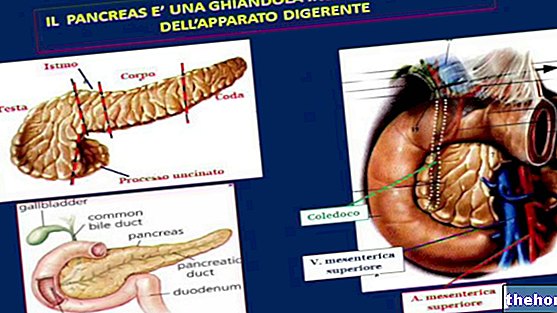
pancreasul, în special proteazele, sunt sintetizate într-o formă inactivă, pentru a proteja celulele care le produc de acțiunea lor dăunătoare. Când aceste enzime, transportate de sucul pancreatic, se toarnă în duoden (secțiunea inițială a intestinului subțire), acestea sunt supuse unui proces de activare, care este necesar pentru efectuarea optimă a activităților digestive. În pancreatită, procesul inflamator care afectează pancreasul este susținut tocmai de activarea timpurie a acestor enzime în glandă. Insultele repetate pot provoca, prin urmare, leziuni cronice ale pancreasului (auto-digestie, necroză a vaselor și reacție inflamatorie consecventă), cu pierderea funcționalității sale, în aceste cazuri vorbim de insuficiență pancreatică Din păcate, funcționalitatea redusă a pancreasului cauzează probleme digestive grave și un control glicemic slab, odată cu apariția diabetului.
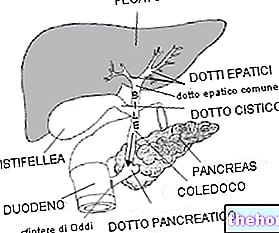
Există numeroase și adesea asociate posibile cauze ale pancreatitei; printre cele mai frecvente ne amintim de calculii biliari, în care una sau mai multe „pietricele” migrează din vezica biliară sau tractul biliar în „ampula lui Vater (dilatarea coledocului în care sucurile pancreatice transportate de ductul biliar se alătură bilei, provenind din ficat și din vezica biliară, pentru o distanță foarte scurtă, înainte de a se vărsa în duoden). O obstrucție la acest nivel împiedică scurgerea normală a bilei și a sucului pancreatic în intestin; în consecință, aceste secreții tind să se ridice și să se acumuleze în interiorul glandei, provocând și susținând procesul inflamator. Din același motiv, pancreatita este de obicei cauzată de inflamația sau defecțiunea sfincterului Oddi (un inel muscular situat în aval de ampula lui Vater, care tinde să lase sucurile digestive să curgă liber după masă și să le împiedice. În timpul postului, când acțiunea lor nu mai este necesară) .Procesele obstructive la diferite niveluri pot fi favorizate și de „hiperparatiroidism și” hipercalcemie, care facilitează activarea enzimelor din pancreas și apariția calcificărilor sistemului excretor ductal și a parenchimului pancreatic.
O altă cauză destul de frecventă a pancreatitei este alcoolismul (hipertensiune ductală și edem), mai ales atunci când este agravat de alte obiceiuri nesănătoase, cum ar fi fumatul (fumatul) sau o dietă hiperlipidică și hiperproteică obișnuită. Nu este surprinzător că atacurile de pancreatită acută apar adesea în urma unei mese grele sau a unei ingestii evidente de alcool. Hipertrigliceridemia este, de asemenea, un factor de risc important pentru pancreatită, împreună cu predispoziția inevitabilă a familiei și a unor medicamente (cum ar fi azatioprina, diureticele tiazidice, asparaginaza, estrogenii, tetraciclinele și corticosteroizii).
Cauzele mai puțin frecvente includ fibroza chistică, traume abdominale violente, tumori ale pancreasului sau sfincterului Oddi, ulcer duodenal penetrant, infecții virale, intervenții chirurgicale care implică organe din apropiere (stomac, tract biliar, duoden, splină) și o procedură de diagnostic intervențional denumită endoscopic colangiopancreatografie retrogradă.
Într-un număr deloc neglijabil de cazuri nu este posibilă identificarea vreunei cauze de origine; în aceste cazuri vorbim de pancreatită idiopatică.
Pancreatita: simptome, diagnostic, tratament și prevenire
- Accesați pagina video
- Accesați Destinația Wellness
- Urmăriți videoclipul pe youtube
Alte articole despre „Pancreatita”
- Pancreatita: diagnostic, îngrijire și tratament
- Pancreatita - Medicamente pentru tratamentul pancreatitei
- Dieta pancreatită