Generalitate
Prolapsul rectal constă în ieșirea, prin canalul anal, a unei porțiuni din rect. Cauzele exacte nu sunt încă cunoscute. Cu toate acestea, se suspectează că poate exista o slăbire generală a mușchilor pelvieni la origine.

Simptomele sunt diferite, iar aspectul lor depinde de gradul de severitate alunecării rectale. Prolapsul rectal sever afectează semnificativ calitatea vieții celor care suferă de acesta.
Posibilitățile de tratament sunt numeroase. Există atât tratamente conservatoare, cât și tratamente chirurgicale. Alegerea căii terapeutice și succesul acesteia se bazează pe mai mulți factori, cum ar fi: severitatea prolapsului rectal, bolile asociate, vârsta și starea generală de sănătate a pacientului.
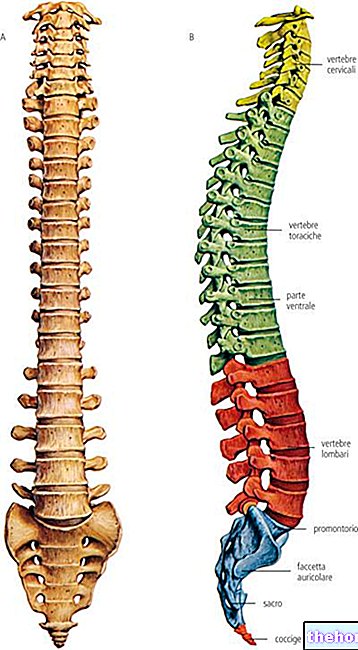
Scurtă amintire anatomică: podeaua pelviană și rectul
Pentru a înțelege ce se întâmplă în prolapsul rectal, este recomandabil să faceți o scurtă analiză anatomică, referitoare la planșeul pelvian și rectul.
ETAJUL PELVIC
Podeaua pelviană este ansamblul de mușchi, ligamente și țesut conjunctiv, situat la baza cavității abdominale, în așa-numita zonă pelviană. Aceste structuri acoperă o funcție fundamentală și indispensabilă: servesc la susținerea și menținerea uretrei și a vezicii urinare în pozițiile lor., rectul și, la femei, uterul.

INTESTINUL RECTUMULUI
Rectul (sau canalul rectal) este ultima porțiune a canalului intestinal. Aproximativ 13-15 cm lungime, este plasat între tractul sigma al intestinului și anusul (sau canalul anal). Pereții canalului rectal constau din: trei straturi diferite de țesătură:
- Mucoasa, în contact direct cu lumenul canalului rectal
- Un strat de țesut muscular
- Un strat (în exterior) de țesut adipos, mezorectul
Rectul este punctul de colectare a fecalelor, înainte de evacuarea acestora; evacuarea, care este controlată de contracția mușchilor și ligamentelor planseului pelvian.
Ce este prolapsul rectal
Prolapsul rectal este alunecarea rectului în jos, cu scăparea pereților interni sau numai a mucoasei sale prin anus.
CLASIFICAREA PROLAPSEI RECTALE
Uneori, prolapsul rectal determină ieșirea pereților, care alcătuiesc canalul rectal; în alte cazuri, însă, provoacă doar scăderea mucoasei sau o defecțiune internă, care nu este vizibilă din exterior.
Având în vedere acest lucru, se pot distinge următoarele tipuri de prolaps rectal:
- Prolaps rectal complet. Caracteristici: pereții, care constituie canalul rectal, ies complet din anus.
- Prolapsul rectal al mucoasei rectale (sau prolapsul parțial). Caracteristici: mucoasa este singura parte a rectului care iese din anus.
- Intususcepția rectală internă. Caracteristici: rectul a alunecat pe sine, fără însă să iasă din canalul anal.
Această clasificare este cea mai cunoscută. Cu toate acestea, trebuie amintit că fiecare tip de prolaps rectal poate fi împărțit în subtipuri suplimentare, diferite pentru unele caracteristici clinice. Pentru a nu complica acest text, am ales să raportăm doar cele trei categorii principale.
EPIDEMIOLOGIE
Incidența exactă a prolapsului rectal este necunoscută. Cu siguranță, există mai puține cazuri confirmate decât cele reale.
Subiecții cei mai afectați sunt adulții, în special cei de vârstă avansată (peste cincizeci de ani) și femeile. Cu toate acestea, prolapsul rectal poate apărea și la unele persoane tinere (rare) și la copiii cu vârste cuprinse între unu și trei ani.
Cauzele prolapsului rectal
Cauza exactă a prolapsului rectal nu este încă cunoscută. Cea mai acceptată ipoteză este că există o slăbire a structurilor (mușchilor, ligamentelor și țesutului conjunctiv) ale planseului pelvin. Mai jos abordăm cauzele posibile ale acestei slăbiri.
FACTORI DE RISC
Mai mulți factori de risc par a fi implicați, care tensionează și traumatizează mușchii, ligamentele și țesutul conjunctiv al zonei pelvine.
- Presiune abdominală crescută, datorită:
- constipație
- diaree
- BPH
- sarcina
- bronșită cronică (de exemplu, boală pulmonară obstructivă cronică și fibroză chistică)
- Chirurgie anterioară a organelor pelvine
- Infecții parazitare (de exemplu, amoebiază și schistosomiaza)
- Boli neurologice, cum ar fi:
- Tumori ale coloanei vertebrale
- Sindromul Cauda equina
- Disc alunecat
- Scleroză multiplă
- Leziuni la nivelul spatelui inferior
Este foarte puțin probabil ca apariția uneia dintre circumstanțele de mai sus să conducă la prolaps rectal. De exemplu, este puțin probabil ca nașterea să producă prolaps rectal.
Cu toate acestea, șansele cresc dramatic atunci când episoadele traumatice repetate se repetă, adăugându-se reciproc (de exemplu, sarcini multiple, diaree cronică sau constipație etc.). Acest lucru explică, de asemenea, de ce vârstnicii sunt cei mai afectați.
FACTORII DE RISC LA COPIL
S-a observat că prolapsul rectal este legat de anumite boli la copii. Asociațiile privesc sindromul Ehlers-Danlos, boala Hirschsprung, megacolonul congenital, malnutriția și polipii rectali.
Simptome, semne și complicații
Simptomele și semnele prolapsului rectal depind de severitatea și gradul de progres al prolapsului. De fapt, cu cât acestea din urmă sunt mai severe și de lungă durată, cu atât simptomele sunt mai clare și mai evidente.
Pacientul se poate plânge:
- Eliberarea unei mase de țesut, rect, din anus
- Durere
- Constipație și un sentiment de ne-golire a intestinului, după ce a ieșit din corp
- Incontinență fecală
- Mucus și sânge din anus
- Prezența inelelor mucoase în jurul anusului
- Ulcere rectale
- Un tonus scăzut (hipotonie) al sfincterului anal
CEL MAI IMPORTANT SIMPTOM
Cel mai caracteristic simptom al prolapsului rectal este alunecarea rectului și ieșirea acestuia din an. Această proeminență, la începutul tulburării, apare doar în anumite ocazii, în timp ce devine o prezență cronică în stadiile mai avansate ale bolii. .
Stadiul inițial: prolapsul rectului apare atunci când pacientul merge la toaletă; imediat ce pacientul se ridică din toaletă, rectul se retrage și își asumă poziția normală.
Etapa intermediară: prolapsul apare din ce în ce mai des, chiar și după un simplu strănut sau o tuse.
Stadiu final: prolapsul rectului devine o afecțiune constantă, care afectează nivelul de trai al pacientului. Poate apărea, de fapt, chiar și fără un motiv precis (de exemplu, în timpul unei plimbări). Cei care suferă de aceasta sunt obligați, din când în când, să readucă rectul în loc, folosind presiunea digitală.
INCONTINENȚĂ, SÂNGERE ȘI IGIENĂ
Prolapsul rectal cauzează adesea incontinență fecală, sângerări și pierderi de mucus din anus. Confruntat cu aceste simptome, pacientul are dificultăți în gestionarea igienei personale.
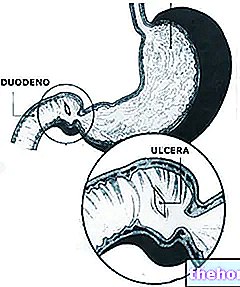
ULCERE RECTALE
Ulcerele rectale sunt un alt simptom clasic care afectează zona prolapsă a rectului (adică scurgerea din anus).
SEMNUL CLINIC CLASIC
Un semn tipic al prolapsului rectal, care ajută medicul în diagnostic, este apariția unor inele mucoase roșii în jurul anusului.
COMPLICAȚII
Complicațiile prolapsului rectal sunt rare, dar foarte grave. Se poate întâmpla ca o parte a rectului scurs să rămână limitată la exteriorul anusului și exclusă din aportul de sânge. Ca urmare, această porțiune suferă necroză. Aceasta este o circumstanță foarte dureroasă, care necesită tratament terapeutic urgent și atent.
BOLI ASOCIATE
Principalele boli asociate sunt cistocele, rectocele și prolapsul uterin. Aceste patologii afectează doar sexul feminin și împărtășesc, odată cu prolapsul rectal, aceeași cauză declanșatoare: slăbirea generală a planseului pelvian.
Diagnostic
Diagnosticul prolapsului rectal poate necesita mai multe teste, deoarece unele simptome seamănă cu cele ale altor afecțiuni (de exemplu, hemoroizi). Prin urmare, calea diagnosticului se bazează și pe diagnosticul diferențial.
Medicul începe cu o examinare fizică a rectului; după care se poate baza pe:
- Proctoscopie
- Sigmoidoscopie
- Colonoscopie
- Defecografie
- Manometria anorectală
- Inspecția microscopică a fecalelor și coprocultura
EXAMENUL FIZIC AL RECTULUI
Examinarea fizică a rectului oferă multe informații, referitoare, de exemplu, la tipul de prolaps rectal sau la prezența (sau nu) a sângelui, mucusului, mucoasei roșii și ulcerelor rectale.
Imaginea este completată cu un examen pelvian (pentru femei) și cu un „sondaj asupra istoricului clinic al pacientului (anamneză).
Cu un examen pelvian, se stabilește dacă un pacient suferă de una dintre bolile asociate cu prolapsul rectal (prolaps uterin, cistocel sau rectocel). Anamneza, pe de altă parte, ne permite să clarificăm dacă, în spatele pacientului, există o istorie de constipație sau incontinență fecală.
PROCTOSCOPIE, SIGMOIDOSCOPIE ȘI COLONSCOPIE
Proctoscopia folosește un tub metalic (proctoscop), care, introdus în cavitatea rectală, permite analiza pereților și a mucoasei sale. Înainte de utilizare, pacientul trebuie să fie supus unei clisme, pentru curățarea pereților rectali. Este un test foarte util, deoarece investighează nu numai prolapsul rectal, ci și prezența polipilor și a hemoroizilor.
Prin sigmoidoscopie, se observă starea de sănătate a mucoasei rectale și posibila prezență a ulcerelor rectale.Pentru a face acest lucru, o sondă flexibilă, echipată cu o cameră foto, este introdusă în canalul anal. De asemenea, este posibil să se ia o probă de țesut (biopsie), care urmează să fie analizată ulterior în laborator.
Colonoscopia ne permite să vedem, prin colonoscop, dacă există porțiuni de țesut anormal sau leziuni tumorale în interiorul colonului (intestinul gros).
Examinare
Invazivitatea
Proctoscopie
Necesită utilizarea unei clisme; inserarea proctoscopului poate fi enervantă. În aceste cazuri, se folosește anestezie locală.
Sigmoidoscopie
Introducerea sondei poate crea disconfort.În aceste cazuri, se recomandă tranchilizante.
Pacientul poate simți mișcări ale aerului (meteorism) sau o senzație de presiune.
Colonoscopie
Introducerea colonoscopului poate crea disconfort.Din acest motiv, pacientului i se administrează tranchilizante și analgezice.
Riscurile unei vătămări datorate instrumentului sunt foarte mici.
DEFECOGRAFIE
Defecografia este un examen cu raze X, efectuat cu un fluoroscop și practicat atunci când se întâlnește tulburări gastro-intestinale.
Pentru efectuarea defecografiei, pacientul este pus să stea pe o toaletă specială, conectată la instrumentul radiografic. În timpul examinării, contracțiile intestinale, evacuarea și golirea rectului sunt observate pe un monitor. Imaginile prezintă pozițiile tractului anorectal și tipul prolapsului rectal. De fapt, pe lângă distingerea intususcepției rectale interne, apare și diferența dintre prolapsul mucoasei rectale și o formă ușoară de prolaps rectal complet.
Defecografia este un examen cuprinzător, dar și invaziv.
MANOMETRIA ANO-RECTALĂ
Manometria anorectală este utilizată pentru a măsura contractilitatea mușchilor sfincterieni ai canalului anal și rectal. Acesta este un examen foarte rar practicat.
Terapie
Terapia cu prolaps rectal oferă două tipuri de tratament: conservator și chirurgical. Alegerea uneia sau alteia depinde de tipul de prolaps rectal și de gradul său de severitate.
TRATAMENT CONSERVATIV
Tratamentul conservator include contramăsuri, utile atunci când prolapsul rectal este la început. Sunt remedii menite să atenueze simptomele sau cauzele prolapsului în sine, cum ar fi constipația sau diareea.
Abordarea conservatoare variază în funcție de faptul dacă pacientul este un copil sau un adult.
La copii: utilizarea unui lubrifiant permite tratarea rectului prolapsat într-un mod blând.Pentru a face față constipației, pe de altă parte, se poate folosi un laxativ ușor și se recomandă o dietă bogată în fibre și multă apă. remediul implică utilizarea unei soluții sclerozante pentru stabilizarea rectului.
La adulți: tot în acest caz, vă recomandăm o dietă bogată în fibre, beți multă apă și consumul de laxative.De asemenea, pentru unii pacienți, se aplică un inel de cauciuc în poziția anală. Aceasta din urmă este de obicei o măsură temporară, în așteptarea intervenției chirurgicale.
TRATAMENT CHIRURGICAL
Tratamentul chirurgical implică două posibile abordări operatorii:
- Abordarea abdominală
- Abordare perineală
Pentru fiecare abordare, există un număr mare de metode de intervenție diferite. Alegerea celei mai potrivite metode este făcută de chirurg, pe baza caracteristicilor pacientului (vârstă, sex, simptome etc.) și a tipului de prolaps rectal.
Abordarea abdominală. Majoritatea procedurilor implică tăierea (rezecția) tractului rectal prolapsat, urmată de fixarea (rectopexia), prin sutură, a cavității rectale rămase. Rectopexia se efectuează de obicei la nivel sacral sau pre-sacral.
Abordarea abdominală este oarecum invazivă, motiv pentru care se efectuează de obicei la adulții tineri și se perfecționează procedurile de rezecție laparoscopică și rectopexie minim invazive.
Principalele proceduri abdominale:
- Rezecția anterioară
- Rectopexie cu proteze Marlex (sau proceduri Ripstein)
- Rectopexie cu sutură
- Rectopexie rezistivă (sau procedura Frykman Goldberg)
Abordare perineală. Procedurile perineale sunt utilizate pentru pacienții mai în vârstă sau când intervențiile chirurgicale abdominale pot fi riscante. Abordarea perineală are ca rezultat mai puține complicații și mai puțină durere. Se poate face și sub anestezie locală.
Cea mai utilizată metodă este așa-numita procedură Delorme. Cu toate acestea, se adoptă și cerclajul anal (sau firul Thiersch) și rectosigmoidectomia perineală a lui Altemeier.
TRATAMENT CHIRURGICAL LA COPII
Intervenția chirurgicală la copiii cu vârsta sub 4 ani devine necesară atunci când tratamentele conservatoare, continuate timp de cel puțin un an, nu au oferit niciun beneficiu. Prin urmare, dacă micul pacient încă se plânge de durere, prolapse rectale continue, ulcere și sângerări, „să fie luată în considerare serioasă.
În ceea ce privește adulții, abordarea operatorie poate fi abdominală sau perineală, iar alegerea procedurii cele mai adecvate depinde de cazul examinat.
COMPLICAȚII POST-OPERATIVE
Ca orice intervenție chirurgicală, operațiile de prolaps rectal nu sunt lipsite de complicații. Mai jos este un tabel cu principalele complicații postoperatorii.
Complicații postoperatorii:
- Sângerare și dehiscență (adică redeschiderea plăgii suturate)
- Ulcerele mucoasei rectale
- Necroza pereților rectali
- Nou prolaps rectal (15% din cazuri)
Prognostic și prevenire
Prognosticul prolapsului rectal depinde de mai mulți factori și, prin urmare, merită evaluat de la caz la caz.
La pacienții mai în vârstă, dacă nu este tratat, prolapsul rectal afectează foarte mult calitatea vieții. Cu toate acestea, tratamentele disponibile nu asigură întotdeauna un prognostic pozitiv. De fapt, tratamentele conservatoare au un efect temporar, iar succesul intervenției chirurgicale depinde de numeroși factori, cum ar fi: vârsta și starea generală a pacientului, severitatea prolapsului rectal și bolile asociate.
Prognosticul devine mai bun pentru copii. Pentru acestea, rezolvarea prolapsului rectal poate fi spontană sau necesită doar tratamente conservatoare (90% din cazuri).