De-a lungul anilor, repetarea manifestărilor tipice ale sindromului Ménière duce la o agravare a stării generale de sănătate a pacientului. De exemplu, auzul afectat poate fi permanent, ajungând chiar la surditate completă.
În prezent, cauza exactă a sindromului Ménière nu este cunoscută; singurul fapt sigur este că boala se caracterizează printr-o acumulare anormală de endolimfă în așa-numitul labirint al urechii interne.
Din păcate, nu există un remediu specific pentru sindromul Ménière; cu toate acestea, pacienții se pot baza pe diverse tratamente simptomatice, capabile să îmbunătățească considerabil nivelul de trai.
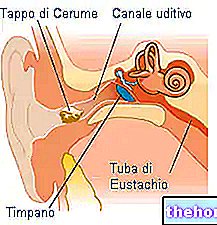
Urechea interioară și cohlea: o scurtă recenzie

Urechea internă constă în esență din labirintul membranos (sau pur și simplu labirintul).
Labirintul urechii interne cuprinde două structuri goale: cohleea, care este organul auzului, și sistemul vestibular (sau aparatul vestibular), care este organul echilibrului.
Fiecare dintre aceste organe este conectat la creier prin intermediul unui nerv: cohleea prin nervul cohlear, în timp ce sistemul vestibular prin nervul vestibular.
Un fluid, numit endolimfă, circulă în interiorul cohleei și al sistemului vestibular.
Bogat în potasiu, endolimfa este esențială pentru percepția și echilibrul auditiv, deoarece joacă un rol decisiv în transmiterea semnalelor / impulsurilor nervoase din urechea internă către creier.
Acest proces de relaxare este responsabil pentru:
- Deteriorarea celulelor care alcătuiesc labirintul și epiteliul cohleei;
- Creșterea presiunii interne;
- Modificarea semnalizării nervoase între urechea internă și creier.
Pentru a corobora teza conform căreia tocmai hidropii declanșează sindromul Ménière sunt cel puțin câteva observații importante:
- Acumularea de endolimfă este un fenomen episodic și tranzitoriu, la sfârșitul căruia se restabilește percepția și echilibrul auditiv normal; de exemplu, când tensiunea arterială revine la normal, pacientul nu mai simte simptome.
- Succesiunea acumulărilor de endolimfe în interiorul labirintului și cohleei, de-a lungul anilor, înrăutățește treptat percepția auditivă, până la a o deteriora iremediabil.
În acest moment, este legitim să ne întrebăm care sunt factorii care induc hidrops.
Sindromul Ménière: Care sunt cauzele?
În prezent, cauza exactă a sindromului Ménière este necunoscută. Cu toate acestea, există mai multe teorii despre aceasta; de-a lungul timpului, de fapt, experții au emis ipoteza că problema poate fi consecința:
- Anomalii vasculare similare celor care cauzează migrene;
- Infecții virale;
- Alergii;
- Mecanisme autoimune. Pentru a susține această teorie este asocierea comună între sindromul Ménière și bolile autoimune, cum ar fi artrita reumatoidă, lupusul eritematos sistemic sau psoriazisul;
- Factorii genetici și istoricul familiei;
- Procesul de osificare parțială a canalelor aparatului vestibular Susținătorii acestei ipoteze cred că osificarea provoacă o deformare a labirintului membranos astfel încât să provoace acumularea, în unele locuri, a endolimfei;
- Modificări ale conținutului ionic / salin al endolimfei Pentru o semnalizare nervoasă corectă între urechea internă și creier, un anumit echilibru de săruri și ioni din interiorul endolimfei este fundamental.
Stiai asta ...
Nu toți oamenii cu hidrops endolimfatic dezvoltă sindromul Ménière; aceste dovezi sunt unul dintre principalele motive pentru care este dificil de înțeles cauza exactă a bolii.
, care cauzează o lipsă de echilibru;Simptomele mai puțin frecvente sunt nistagmusul și leșinul brusc fără pierderea cunoștinței.
Simptomele sindromului Ménière: faza inițială
Într-un stadiu incipient al bolii, simptomele tipice ale sindromului Ménière se manifestă ca atacuri tranzitorii și episodice, a căror durată poate varia de la 20 de minute la câteva ore.
De 3-4 ori pe zi, aceste episoade încep de obicei brusc și brusc și afectează doar o ureche.
Este foarte frecvent ca, pentru câteva zile consecutive sau chiar pentru o săptămână, pacientul să fie supus unor atacuri apropiate în timp.
Odată ce aceste manifestări s-au încheiat, urmează o perioadă de remisie, întreruptă de o altă serie de atacuri.
În medie, o persoană cu sindrom Ménière timpuriu se confruntă cu 6 până la 11 astfel de „crize” într-un an.
Amețeala poate apărea fără a fi însoțită de pierderea auzului, în timp ce nistagmusul, atunci când apare, este de obicei de scurtă durată.
Cu toate acestea, se poate produce și inversul; prin urmare, este dificil să se stabilească cu precizie simptomele, deoarece acestea din urmă variază de la pacient la pacient.
Simptomele sindromului Ménière: faza avansată
Când sindromul Ménière se află într-un stadiu avansat, unele simptome încep să capete un caracter permanent. Acesta este cazul, de exemplu, cu pierderea auzului; de fapt, un pacient supus unor atacuri repetate de-a lungul anilor dezvoltă daune ireversibile structurilor care alcătuiesc labirintul și cohleea.
Evoluția, în unele cazuri, este atât de severă încât poate duce la surditate completă a urechii afectate.
Deși mai puțin frecventă, senzația de „sunet” în ureche (tinitus) poate deveni și un simptom pe tot parcursul vieții.
Același lucru este valabil și pentru lipsa de echilibru și amețeli.
Tabelul următor rezumă caracteristicile principalelor simptome ale sindromului Ménière, în stadiile sale timpurii și avansate.
Pentru informații suplimentare: Simptomele sindromului MénièreSindromul Ménière: absența semnelor
Premisă: în medicină, o constatare obiectivă este considerată un semn, recunoscut de medic la un pacient; pe de altă parte, simptomul este o senzație subiectivă raportată de pacient, cum ar fi amețeli.
Sindromul Ménière nu are semne diagnostice distincte. Acest lucru complică diagnosticul, așa cum se va vedea mai târziu.
Sindromul Ménière: complicații
Principalele complicații ale sindromului Ménière sunt cele, parțial menționate deja, ale stadiului avansat al bolii:
- Surditate completă a urechii afectate;
- Implicarea urechii sănătoase, după 2-3 ani;
- Depresia și anxietatea, din cauza calității slabe a vieții, provoacă accese repetate de greață și vărsături.
Necesitatea lor depinde de faptul că boala este caracterizată doar de simptome nespecifice (hipoacuză, tinitus, vertij etc.), care apar și în alte circumstanțe patologice; prin urmare, un simplu test audiometric, de exemplu, nu este suficient pentru a confirma suspiciunile.
Sindromul Ménière: diagnostic diferențial
Un diagnostic diferențial detaliat este de mare ajutor în excluderea unor patologii similare sindromului Ménière sau care provoacă aceleași simptome.
Principalele investigații vizează excluderea unor afecțiuni precum: neurom acustic, atac ischemic tranzitor (TIA), anomalii ale arterelor labirintului, efectele toxice ale unor medicamente asupra sistemului vestibular, migrenă, spondiloză cervicală sau unele boli sistemice (anemie , sifilis etc.).
Aceste circumstanțe morbide, de foarte multe ori, provoacă doar unul dintre simptomele tipice ale sindromului Ménière.
Testele utile pentru diagnosticul diferențial sunt diferite; dintre acestea, cele mai practicate sunt:
- Analize de sange;
- Rezonanță magnetică nucleară;
- Electrococleografie.
Tabelul următor rezumă condițiile patologice care pot fi confundate pentru sindromul Ménière.
Diagnostic diferentiat
- Anemie;
- Diabetul zaharat;
- Hipotiroidism;
- Boală autoimună;
- Sifilis.
Sindromul Ménière: analiza simptomelor clinice
Există câteva criterii de diagnostic referitoare la vertij și tinitus; iată ce sunt:
- Senzația de vertij trebuie să dureze cel puțin 20 de minute și nu trebuie să fie un episod sporadic și izolat. Cu alte cuvinte, trebuie să fie urmată de cel puțin o „criză mai amețitoare. Numai în acest caz, este un atac tipic al sindromului Ménière.
Mai mult, testul Romberg este util în evaluarea coordonării și echilibrului pacientului. - Tinnitus, pe de altă parte, trebuie să fie asociat cu așa-numita „ureche închisă” sau plenitudine căști.
Sindromul Ménière: Teste Audiometrice
În cele din urmă, testele audiometrice sunt utilizate pentru a evalua capacitatea auditivă reală a pacientului, care se plânge de surditate parțială sau completă. Testele puse în aplicare sunt testul Rinne și testul Weber.
o regulă și o dietă săracă în săruri pot avea un impact semnificativ asupra tabloului simptomatologic.Sindromul Ménière: medicamente
Medicamente pentru tratamentul vertijului și a greaței
Pentru gestionarea amețelilor, greață și vărsături, se utilizează medicamente antiemetice, procinetice și antivertigenice; în special, observăm:
- Proclorperazină (antiemetic);
- Domperidonă (procinetică);
- Metoclopramidă (prokinetică);
- Cinarizină (antivertiginoasă).
Aceste medicamente sunt disponibile în diverse formulări: supozitoare, tablete sau pentru uz parenteral.
Medicamente pentru prevenirea vertijului și a greaței
Pentru a preveni atacurile de vertij și greață, medicamente precum:
- Betahistina. Are un efect pozitiv în reducerea numărului și severității amețelilor și a greaței.
- Gentamicina. Administrat prin injecție transtimpanică, acest medicament acționează asupra semnalului nervos care reglează echilibrul.
Utilizarea gentamicinei este rezervată numai cazurilor în care celelalte medicamente s-au dovedit a fi ineficiente. - Diuretice și beta-blocante. Acestea servesc la scăderea presiunii din interiorul aparatului vestibular, presiune care este mare datorită acumulării de endolimfă.
Trebuie remarcat faptul că eficacitatea efectivă a acestor medicamente face obiectul unor opinii contradictorii.
Sindromul Ménière: Chirurgie
Atunci când tratamentele farmacologice pentru gestionarea sindromului Ménière nu produc rezultatele dorite, există condițiile pentru recurgerea la intervenție chirurgicală.
Există patru opțiuni chirurgicale principale:
- Labirintectomia: este îndepărtarea labirintului urechii interne afectat de boală.
- Decompresia sacului endolimfatic: are ca scop reducerea presiunii endolimfei din interiorul labirintului.
- Secțiunea nervului vestibular: implică incizia nervului de echilibru, cu scopul de a întrerupe semnalizarea anormală dintre urechea internă și creier.
- Terapia cu micropresiune: se bazează pe utilizarea unui instrument special, care trimite impulsuri de presiune capabile să facă drenajul endolimfei din locul în care s-a acumulat.
Scopul final este de a reduce presiunea prea mare din interiorul labirintului.
Primele trei operații sunt extrem de invazive, în timp ce ultima (terapia cu micropresiune) este doar moderat invazivă.
Sindromul Ménière: aparate auditive, terapie sonoră și fizioterapie
Pentru pierderea auzului (permanentă sau tranzitorie), utilizarea aparatelor auditive poate fi utilă; aceste dispozitive servesc la creșterea capacității pacientului de a percepe sunete.
Pentru tinitus, „fluieratul” din ureche, experții recomandă terapia sunetului; acest tratament constă în distragerea și relaxarea pacientului ascultând muzică.
Terapia sonoră pare să poată ameliora senzația de tinitus cu un anumit succes.
Pentru a îmbunătăți echilibrul și abilitățile de coordonare, este indicată fizioterapia.
Stiai asta ...
Există, de asemenea, medicamente specifice pentru tratamentul sunetelor în urechi.
Sindromul și stilul de viață Ménière
După cum sa anticipat parțial, un stil de viață sănătos ajută la prevenirea și îmbunătățirea simptomelor sindromului Ménière.
În acest sens, principalele recomandări sunt:
- Dieta cu conținut scăzut de sodiu, pentru a menține presiunea fluidelor corporale scăzută, inclusiv endolimfa;
- Nu fumez;
- Nu abuzați de alcool și cofeină;
- Exercițiu fizic regulat, pentru a distrage atenția pacientului și a-l menține activ (cei predispuși la amețeli și greață tind să se întindă și să nu efectueze activități motorii).






-cause-sintomi-e-terapia.jpg)