Epicondilita este termenul generic folosit pentru a se referi la un sindrom dureros care afectează zona cotului.
Datorită incidenței ridicate la tenis, epicondilita este supranumită și „cot de tenis”.
![]()
Este cauzată de o supraîncărcare funcțională sau de o utilizare excesivă și continuă a articulației. Există o predispoziție individuală, dar, ca urmare a atitudinilor incorecte, oricine s-ar putea îmbolnăvi de epicondilită.
Cele mai implicate sporturi sunt: tenis, minge de bază, golf, scrimă, badminton, squash, aruncare cu javelină sau disc etc.
Cele mai interesate meserii sunt: instalator, zidar, grădinar, tâmplar, măcelar, bucătar, tâmplar, croitor, pictor etc.
Alte activități afectate sunt: jocul, grădinăritul (tăierea plantelor) etc.
Epicondilita afectează în principal o grupă de vârstă între 30 și 50 de ani.
Inițial simptomatic numai în timpul mișcării tendoanelor inflamate, dacă este severă, epicondilita se poate agrava până la provocarea unei imagini dureroase chiar și în repaus.
Materialul publicat este destinat să permită accesul rapid la sfaturi, sugestii și remedii generale pe care medicii și manualele le distribuie de obicei pentru tratamentul epicondilitei; aceste indicații nu trebuie să înlocuiască în niciun caz opinia medicului curant sau a altor specialiști din domeniul sănătății din domeniu. tratarea pacientului.
Ce sa fac
- Prevenirea este întotdeauna cel mai eficient mijloc de reducere a posibilității de rănire (vezi secțiunea Prevenire).
- Recunoașterea tulburării: atunci când vine vorba de compromisuri tendinoase, este absolut necesar să intervină cu promptitudine, deoarece acestea sunt greu de vindecat. Simptomele sunt:
- Durere ușoară, dar înrăutățită la exteriorul cotului.
- Umflături și dureri la odihnă.
- Slăbiciune în rezistența mânerului.
- Rigiditate matinală.
- Dificultăți de extindere a încheieturii mâinii.
- Examinarea medicală: recunoașterea simptomelor NU trebuie să aibă ca scop autogestionarea terapiei, ci înțelegerea gradului de tulburare.Diagnosticul va fi pus de ortoped sau, mai rar, de medicul generalist. Pentru a confirma suspiciunea examinării funcționale (palpare, test Cozen, test Millis) și efectuarea unui diagnostic diferențial, specialistul va prescrie câteva investigații precum:
- Radiografie și ultrasunete: oferă o „imagine (deși de calitate slabă) a tendoanelor inflamate.
- Raze X: pentru a exclude artrita și artrita cotului sau orice calcificări a tendonului.
- Rezonanță magnetică cervicală: pentru a exclude o hernie de disc.
- Electromiografie (EMG): pentru a exclude compresiile nervoase.
- Cu un diagnostic pozitiv, ortopedul va începe tratamentul non-chirurgical (rezolvând în 80-90% din cazuri):
- Odihnă totală timp de câteva săptămâni:
- Forțat inițial de o atelă sau tencuială.
- Ulterior, depinde de voința subiectului, care trebuie să evite orice solicitare inutilă sau neprogramată.
- Terapie antiinflamatoare.
- Pentru jucătorii de tenis: echipament sportiv adecvat (rachetă mai puțin rigidă, corzi mai puțin strânse, amortizoare) etc.
- Terapia de reabilitare: de extracție de fizioterapie, servește la întărirea mușchilor antebrațului.
- Tratamente medicale: tehnologice (unde de șoc, ultrasunete, tecar etc.), crioterapie (dacă compromisul se referă la porțiunea musculară) sau terapie termică (dacă deteriorarea este exclusivă tendoanelor), în funcție de caz.
- Utilizarea parantezelor: de exemplu cotiere; acestea sunt paliative, dar pot diminua simptomele.
NB: Dacă epicondilita afectează atât mușchii, cât și tendoanele, între cea cu căldură și crioterapie, este recomandabil să preferați crioterapia.
- Când este necesar, recurgeți la operație (vezi mai jos Tratamente medicale).
- În epicondilita cronică, complicați, distrugeți (cu unde urinare) sau îndepărtați chirurgical orice calcificații a tendonului.
Ce sa nu faci
- Nu adoptați reguli preventive, mai ales dacă există o predispoziție clară la recidivă.
- Ignorați simptomele, mai ales în prezența unui istoric medical semnificativ.
- Nu solicitați asistență medicală și încercați să tratați afecțiunea prin administrarea de medicamente antiinflamatoare fără prescripție medicală.
- Nu efectuați investigații diagnostice pentru epicondilită.
- Nu efectuați investigații diagnostice pentru a exclude patologiile care pot provoca simptome similare cu epicondilita.
- Folosirea, încărcarea sau chiar supraîncărcarea cotului deja compromis.
- Nu adoptați terapia antiinflamatoare prescrisă.
- În momentul recuperării, utilizarea timpurie a echipamentelor care pot agrava tulburarea.
- Nu urmați terapia de reabilitare.
- Nu profitați de metodele tehnologice de vindecare, dacă este recomandat.
- Excludeți a priori posibilitatea unei intervenții chirurgicale.
- Dacă epicondilita continuă să apară în mod repetat, eliminați activitatea responsabilă pentru acut.
Ce să mănânce
Nu există o dietă concepută pentru a preveni și vindeca epicondilita mai bine sau mai repede.
Cu toate acestea, unele trucuri se pot dovedi utile:
- Creșteți aportul de molecule antiinflamatorii:
- Omega 3: sunt acid eicosapentaenoic (EPA), docosahexaenoic (DHA) și alfa linolenic (ALA) .Au rol antiinflamator. Primele două sunt biologic foarte active și se găsesc în principal în: sardine, macrou, bonito, sardinella , hering, aletterato, burta de ton, garfish, alge marine, krill etc. , semințe de kiwi, semințe de struguri etc.
- Antioxidanți:
- Vitamine: vitaminele antioxidante sunt carotenoidele (provitamina A), vitamina C și vitamina E. Carotenoidele sunt conținute în legume și fructe roșii sau portocalii (caise, ardei, pepeni, piersici, morcovi, dovlecei, roșii etc.); sunt prezente și în crustacee și lapte. Vitamina C este tipică pentru fructele acre și unele legume (lămâi, portocale, mandarine, grapefruit, kiwi, ardei, pătrunjel, cicoare, salată, roșii, varză etc.). Vitamina E se găsește în porțiunea lipidică a multor semințe și uleiuri conexe (germeni de grâu, germeni de porumb, susan, kiwi, semințe de struguri etc.).
- Minerale: zinc și seleniu. Primul este conținut în principal în: ficat, carne, lapte și derivați, unele moluște bivalve (în special stridiile). Al doilea este conținut în principal în: carne, produse din pește, gălbenuș de ou, lapte și derivate, alimente îmbogățite (cartofi etc.).
- Polifenoli: fenoli simpli, flavonoizi, tanini. Sunt foarte bogate: legume (ceapă, usturoi, citrice, cireșe etc.), fructe și semințe relative (rodie, struguri, fructe de pădure etc.), vin, semințe oleaginoase, cafea, ceai, cacao, leguminoase și cereale integrale , etc.
Ce NU să mănânci
- Singurul grup de alimente (sau băuturi mai bune) nerecomandate în caz de epicondilită este cel al băuturilor alcoolice. Alcoolul etilic exercită o acțiune diuretică și interferează cu metabolismul prin modificarea eficacității ingredientelor active.
- Mai mult, vă reamintim că un exces de acizi grași omega 6 „ar putea” avea un efect diametral opus „consumului de omega 3. Este o bună practică să se limiteze introducerea” alimentelor bogate în linoleic, gamma-linolenic, diomo- acid gamma-linolenic și arahidonic Sunt conținute în principal în: ulei de semințe (în special arahide), majoritatea fructelor uscate, anumite leguminoase etc.
Cure și remedii naturale
- Stretching: Stretching-ul poate fi static sau dinamic, activ sau pasiv. Pentru epicondilită are un rol preventiv, dar și terapeutic în faza cronică a tratamentului.
- Masaj de fizioterapie, manipulări osteopatice, manipulări ciorace și miofasciale, miofibroliză diautanată (vezi mai jos Tratamente medicale).
- Exerciții motorii pentru întărire: utilizate atât în terapia conservatoare, cât și în reabilitarea după operație.
- Crioterapie: terapia cu răceală este utilă în reducerea durerii și a inflamației musculare. Ar trebui efectuată de 2 sau 3 ori pe zi. Gheața nu trebuie aplicată direct; dimpotrivă, trebuie așezat într-o pungă de izolare cu apă și aplicat prin plasarea unei cârpe de lână pentru a proteja pielea.
- Compresele calde: cresc fluxul sanguin și pot accelera recuperarea leziunilor tendinoase. Acestea nu trebuie utilizate în prezența leziunilor vasculare.
- Bretele, bandaje și bandaje: acestea sunt instrumente care uneori sunt utile pentru reducerea simptomelor. Au funcția de a absorbi șocurile și de a însoți mișcarea. În practica sportivă nu pot fi foarte strânși; dimpotrivă, în timpul lucrului este posibil să le strângeți mai energic, având grijă să nu compromiteți circulația.
Tratamentul farmacologic
- Analgezice: Sunt utilizate pentru a reduce durerea. Se iau pe cale orală.
- Paracetamol: de exemplu Tachipirina®, Efferalgan® și Panadol®.
- Medicamente antiinflamatoare nesteroidiene (AINS):
- Sistemice pentru uz oral: sunt mai utilizate decât cele topice, deoarece structurile afectate de inflamație sunt dificil de atins cu aplicarea pe piele. Ele sunt mai puternice, chiar dacă sunt generice decât unguentele și gelurile. Acestea pot necesita utilizarea unui gastroprotector. Persoanele cu afecțiuni hepatice sau renale nu sunt întotdeauna capabile să le ia.
- Ibuprofen: de ex. Brufen®, Moment®, Spidifen®, Nurofen®, Arfen®, febra și durerea Actigrip® și febra și durerea Vicks®).
- Ketoprofen: de exemplu Arthrosilene ®, Orudis ®, Oki ®, Fastum gel ®, Flexen "Retard" ® și Ketodol ®.
- Diclofenac: de exemplu Dicloreum ®, Deflamat ®, Voltaren Emulgel ® și Flector ®.
- Naproxen: de exemplu Momendol®, Synflex® și Xenar®.
- Pentru uz topic: sunt în principal unguente sau geluri. Au avantajul de a acționa local fără a tensiona stomacul și ficatul; cu toate acestea sunt mai puțin eficiente. Trebuie specificat că aceasta nu este cea mai potrivită categorie farmacologică și persistarea cu utilizarea lor (deși în etapele inițiale) ar putea favoriza agravarea inflamației.
- Ibuprofen 10% sare lizină sau 2,5% Ketoprofen (de exemplu Dolorfast®, Lasonil®, Fastum gel® etc.).
- Corticosteroizi:
- Injectabile prin infiltrare: sunt utilizate numai dacă AINS orale nu sunt bine tolerate din cauza: alergiei, ulcerului gastric, diabetului etc. Dacă sunt utilizate pentru perioade lungi de timp, ele au multe efecte secundare asupra țesuturilor conjunctive. Acestea sunt cele mai drastice, dar și cea mai eficientă soluție farmacologică:
- Metilprednisolon: de exemplu Depo-Medrol ® în combinație cu lidocaină (un anestezic local).
Prevenirea
- Încălzirea: are funcția de a încălzi mușchii și tendoanele cotului, crescând elasticitatea și funcționalitatea structurilor implicate.
- Atunci când abordați un nou sport (tenis, baseball, rachete etc.) este recomandabil să creșteți treptat intensitatea efortului.
- Intinderea și mobilitatea articulațiilor: sunt controversate și mai puțin eficiente decât alte zone ale corpului. Pentru a fi practicate în repaus de la o activitate intensă, dar ÎNTOTDEAUNA FIERBINTE, acestea au o importanță primară în creșterea elasticității și a capacității de mișcare. Cu toate acestea, studii recente nu au găsit o corelație cu reducerea leziunilor articulare.
- În cazul unei leziuni preexistente, utilizarea bandajelor funcționale sau a aparatelor dentare speciale s-a dovedit a fi destul de utilă în reducerea riscului de recurență.
Tratamente medicale
- Masaj de fizioterapie, întindere pasivă și manipulări osteopatice: terapiile manuale pot îmbunătăți inflamația epicondilitei prin relaxarea mușchilor contractați (potențial responsabilă pentru apariția epicondilitei și dificultăți de vindecare).
- Manipularile Cyriax și miofasciale: elimină fibroza care se poate forma în timpul procesului de vindecare în țesuturi. Sunt indicate mai ales atunci când epicondilita este asociată cu afectarea mușchilor, precum și a tendoanelor.
- Miofibroliza diacutanată: vizează, de asemenea, contracararea fibrozei localizate în punctele de declanșare.Exploatează acțiunea mecanică exercitată de presiunea manuală a instrumentelor numite fibrolizatori.
- Undele de șoc: pot accelera vindecarea dacă deteriorarea țesuturilor moi se bazează pe eliberarea localizată a impulsurilor acustice. Efectul este o creștere a activității metabolice a țesutului țintă și ruperea oricărei calcificări a tendonului manifestată în forme cronice (mai rare).
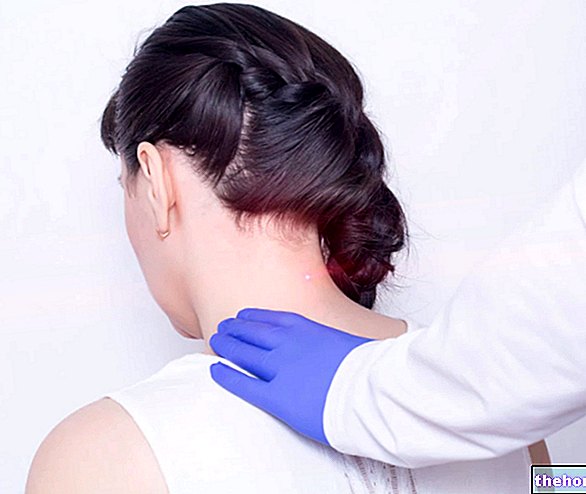
- Terapia cu laser: este un tratament care utilizează raze electromagnetice direct pe zona afectată. Fasciculul de electroni din laser acționează asupra membranei celulare și mitocondriilor, crescând activitatea metabolică, reducând durerea și inflamația, creând vasodilatație și crescând drenajul limfatic.
- Terapia Tecar: metodă terapeutică care folosește un condensator electric pentru tratarea leziunilor musculare articulare. Mecanismul terapiei tecar se bazează pe restabilirea sarcinii electrice din celulele rănite pentru a se asigura că acestea se regenerează mai repede.
- Kinesio taping: exploatează tracțiunea de bandaje adezive și elastice care uneori conțin concentrații farmacologice mici de antiinflamatoare. Acestea ar trebui să aibă o funcție drenantă, ușor de ameliorare a durerii, antiinflamatoare și de întărire.
- Chirurgie: utilizată numai după 6-12 luni de la începerea terapiilor conservatoare cu rezultat nereușit, implicând aproape întotdeauna îndepărtarea părții bolnave a mușchiului și reintroducerea acesteia pe os. Se efectuează în principal în aer liber și mai rar în artroscopie.
- Reabilitare post-chirurgicală: începe după aproximativ 7 zile. În a opta săptămână continuăm cu întărirea și după 6 luni va fi posibil să revenim la activitățile de suprasarcină.









.jpg)