Ingrediente active: Gestoden, Etinilestradiol
GINODEN 0,075 mg + 0,03 mg comprimate acoperite
De ce se utilizează Ginoden? Pentru ce este?
Lucruri importante de știut despre contraceptivele hormonale combinate (COC):
- Acestea sunt una dintre cele mai fiabile metode contraceptive reversibile, atunci când sunt utilizate corect
- Ele cresc ușor riscul de a avea cheaguri de sânge în vene și artere, în special în primul an de administrare sau la reluarea unui contraceptiv hormonal combinat după o pauză de 4 sau mai multe săptămâni
- Aveți grijă și consultați-vă medicul dacă credeți că aveți simptome ale unui cheag de sânge (vezi secțiunea „cheaguri de sânge”)
CATEGORIA FARMACOTERAPEUTICĂ
Progestogeni și estrogeni, combinații fixe.
INDICAȚII TERAPEUTICE
Prevenirea concepției.
Contraindicații Când nu trebuie utilizat Ginoden
Hipersensibilitate la substanțele active sau la oricare dintre excipienți.
Nu utilizați Ginoden dacă aveți oricare dintre condițiile enumerate mai jos. Dacă aveți oricare dintre condițiile enumerate mai jos, vă rugăm să vă adresați medicului dumneavoastră. Medicul dumneavoastră va discuta cu dumneavoastră alte metode de control al nașterii care ar putea fi mai potrivite pentru dumneavoastră.
- dacă aveți (sau ați avut vreodată) un cheag de sânge într-un vas de sânge al piciorului (tromboză venoasă profundă, TVP), plămân (embolie pulmonară, PE) sau alte organe;
- dacă știți că aveți o tulburare care afectează coagularea sângelui, cum ar fi deficitul de proteină C, deficitul de proteină S, deficitul de antitrombină-III, factorul V Leiden sau anticorpii antifosfolipidici;
- dacă urmează să vi se efectueze o „operație sau dacă urmează să vă întindeți mult timp (vezi secțiunea„ cheaguri de sânge ”);
- dacă ați avut vreodată un atac de cord sau un accident vascular cerebral;
- dacă aveți (sau ați avut vreodată) angină pectorală (o afecțiune care provoacă dureri toracice severe și poate fi primul semn al unui atac de cord) sau atac ischemic tranzitor (TIA - simptome de accident vascular cerebral temporar);
- dacă aveți oricare dintre următoarele boli, care ar putea crește riscul formării cheagurilor de sânge în artere:
- diabet sever cu afectarea vaselor de sânge
- tensiune arterială foarte mare
- nivel foarte ridicat de grăsimi (colesterol sau trigliceride) în sânge
- o boală cunoscută sub numele de hiperhomocisteinemie
- dacă aveți (sau ați avut vreodată) un tip de migrenă numit „migrenă cu aură”;
- Icter (îngălbenirea pielii) sau boli hepatice severe, prezente sau trecute.
- Tumoră a sânului sau a organelor genitale, prezentă sau anterioară.
- Tumoră hepatică benignă sau malignă, prezentă sau anterioară.
- Sângerări vaginale de origine necunoscută.
- Sarcină cunoscută sau suspectată.
- asociere cu Ritonavir;
- patologie oftalmică de origine vasculară;
Dacă apare oricare dintre aceste afecțiuni pentru prima dată în timpul utilizării produsului, încetați să îl luați imediat și consultați-vă medicul. Între timp, utilizați metode contraceptive non-hormonale. Vezi și „Note generale”.
Populații speciale
Populația pediatrică
Siguranța și eficacitatea Ginoden la copii și adolescenți cu vârsta sub 18 ani nu au fost stabilite. Nu există date disponibile.
Insuficiență hepatică
Nu luați Ginoden dacă suferiți de boli hepatice. A se vedea „Contraindicații” și „Precauții pentru utilizare”.
Insuficiență renală
Ginoden nu a fost studiat în mod specific la pacienții cu insuficiență renală.
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Ginoden
Note generale
Înainte de a începe să utilizați Ginoden, trebuie să citiți informațiile privind cheagurile de sânge din secțiunea „cheaguri de sânge”). Este deosebit de important să citiți simptomele unui cheag de sânge (vezi secțiunea „cheaguri de sânge”).
Când ar trebui să consultați un medic?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheag de sânge (tromboză)”). Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Acest prospect descrie câteva situații în care este necesar să întrerupeți administrarea produsului sau în care poate apărea o reducere a eficacității produsului în sine. În astfel de situații, nu ar trebui să întrețineți relații sexuale sau să luați măsuri contraceptive non-hormonale suplimentare, cum ar fi utilizarea prezervativelor sau alte metode de barieră. modificări de temperatură și mucus cervical care apar în timpul ciclului menstrual.
Acest prospect descrie câteva situații în care este necesar să întrerupeți administrarea produsului sau în care poate să apară o reducere a eficacității produsului în sine. În astfel de situații, nu trebuie să întrețineți relații sexuale sau să luați măsuri contraceptive non-hormonale suplimentare, cum ar fi utilizarea prezervativelor sau alte metode de barieră. modificări de temperatură și mucus cervical care apar în timpul ciclului menstrual.
Înainte de a începe sau de a relua administrarea pilulei, se recomandă efectuarea unui examen medical amănunțit
În plus, este recomandabil să efectuați vizite de control periodice, cel puțin o dată pe an, în timpul utilizării produsului.
Frecvența și tipul vizitei vor fi stabilite de medic și vor viza în special controlul tensiunii arteriale, o examinare a sânilor, abdomenului și ginecologiei generale, inclusiv un test Papanicolau și analize relative de sânge.
La fel ca toate pastilele contraceptive, Ginoden nu protejează împotriva infecției cu HIV (SIDA) sau a oricărei alte boli cu transmitere sexuală.
Ginoden este prescris pentru uz personal și nu trebuie să fie disponibil mai multor persoane în același timp.
Precauții
În prezența oricăreia dintre afecțiunile enumerate mai jos, utilizarea pilulei combinate poate necesita o supraveghere medicală atentă. Prin urmare, este necesar să vă avertizați medicul cu privire la oricare dintre afecțiunile de mai sus înainte de a începe să utilizați Ginoden. Medicul dumneavoastră vă poate recomanda o metodă contraceptivă complet diferită (non-hormonală).
Spuneți medicului dumneavoastră dacă vi se aplică oricare dintre următoarele.
Dacă această afecțiune apare sau se agravează în timp ce utilizați Ginoden, trebuie să spuneți medicului dumneavoastră.
- Fum;
- Diabet;
- supraponderal;
- hipertensiune;
- defecte ale valvei cardiace sau anumite tulburări ale ritmului cardiac;
- flebită superficială (inflamație venoasă);
- varice;
- antecedente de tromboză, infarct miocardic sau accident vascular cerebral la membrii apropiați ai familiei;
- migrenă;
- depresie;
- epilepsie (vezi „Interacțiuni”);
- niveluri ridicate de colesterol și trigliceride (grăsimi) în sânge, prezente sau în trecut, chiar și la membrii apropiați ai familiei;
- bulgări de sân;
- antecedente de cancer mamar la rude apropiate;
- boala ficatului sau a vezicii biliare;
- porfirie;
- cloasma actuală sau anterioară (pete pigmentate maroniu-gălbui pe piele, în special pe față). În acest caz, evitați expunerea prelungită la soare sau la razele ultraviolete;
- herpes gestationis anterior;
- unele stări patologice caracterizate prin rezistență la proteina C activată, hiperhomocisteinemie, deficit de antitrombină III, deficit de proteină C, deficit de proteină S, anticorpi antifosfolipidici (anticorpi anticardiolipină, lupus anticoagulant), care predispun la apariția trombozei venoase sau arteriale;
- Coreea Sydenham (tulburare a sistemului nervos central);
- pierderea auzului din cauza otosclerozei.
- dacă aveți angioedem ereditar, produsele care conțin estrogen pot induce sau agrava simptomele angioedemului Dacă observați simptome de angioedem, cum ar fi umflarea feței, limbii și / sau faringelui și / sau dificultăți la înghițire sau urticarie cu dificultăți de respirație, anunțați-vă medic imediat.
- dacă aveți boala Crohn sau colită ulcerativă (boală inflamatorie cronică a intestinului);
- dacă aveți lupus eritematos sistemic (LES, o boală care afectează sistemul natural de apărare);
- dacă aveți sindrom uremic hemolitic (HUS, o tulburare de coagulare a sângelui care provoacă insuficiență renală);
- dacă aveți anemie falciformă (o boală moștenită a globulelor roșii din sânge);
- dacă aveți un nivel ridicat de grăsimi în sânge (hipertrigliceridemie) sau un „istoric familial pozitiv al acestei afecțiuni.” Hipertrigliceridemia a fost asociată cu un risc crescut de a dezvolta pancreatită (inflamația pancreasului);
- dacă urmează să vi se efectueze o „operație sau dacă urmează să vă întindeți mult timp (vezi secțiunea„ cheaguri de sânge ”);
- dacă tocmai ați născut, riscul de a dezvolta cheaguri de sânge este mai mare. Adresați-vă medicului dumneavoastră cât timp după ce ați născut puteți începe să luați Ginoden;
- dacă aveți „inflamație a venelor de sub piele (tromboflebită superficială);
- dacă aveți varice.
În cazul primei apariții, recurenței sau agravării oricăreia dintre afecțiunile de mai sus în timpul utilizării pilulei, consultați medicul dumneavoastră.
Preparatele Hypericum perforatum nu trebuie administrate concomitent cu medicamente care conțin contraceptive orale, digoxină, teofilină, carbamazepină, fenobarbital, fenitoină din cauza riscului de scădere a nivelului plasmatic și a eficacității terapeutice scăzute a contraceptivelor orale, digoxină, teofilină, carbamazepină, fenobarbital, fenitoină ( vezi secțiunea Interacțiuni).
Interacțiuni Care medicamente sau alimente pot modifica efectul Ginoden
Spuneți medicului dumneavoastră sau farmacistului dacă ați luat recent orice alte medicamente, chiar și cele fără prescripție medicală.
Unele medicamente pot afecta nivelul sanguin al Ginoden și pot împiedica pilula să funcționeze eficient. Acestea includ:
- primidonă, fenitoină, barbiturice, carbamazepină, oxicarbamazepină, topiramat, felbamat) (utilizate pentru tratamentul epilepsiei),
- rifampicină (utilizată pentru tratarea tuberculozei) și rifabutină)
- inhibitori de protează și inhibitori non-nucleozidici de transcriptază inversă, de ex. ritonavir și nevirapină (utilizate pentru tratarea infecțiilor precum HIV și hepatita C);
- griseofulvin (utilizat pentru tratarea altor infecții), antifungice azolice, cum ar fi itraconazol, voriconazol, fluconazol (utilizat pentru tratarea infecțiilor fungice)
- antibiotice macrolide precum claritromicina, eritromicina (utilizate pentru tratarea infecțiilor bacteriene)
- blocante ale canalelor de calciu, cum ar fi verapamil și diltizem (utilizate pentru a trata anumite afecțiuni cardiace și tensiune arterială crescută)
- etoricoxib (artrita, osteoartrita)
- modafinil și flunarizină.
Este posibil ca alte medicamente antiepileptice (oxcarbamazepină, topiramat, felbamat) să reducă eficacitatea pilulei. Ginoden poate interfera cu mecanismul de acțiune al altor medicamente, de exemplu:
- medicamente care conțin ciclosporină
- l "lamotrogină anti-epileptică - melatonină - midazolam
- teofilină
- tizanidină
- omeprazol
Preparatele pe bază de hypericum perforatum nu trebuie administrate simultan cu contraceptivele orale, deoarece acest lucru ar putea duce la pierderea eficacității contraceptive. Au fost raportate sarcini nedorite și reluarea ciclului menstrual. Acest lucru se datorează inducției enzimelor responsabile de metabolismul medicamente din preparatele pe bază de hypericum perforatum.
Efectul de inducție poate persista cel puțin 2 săptămâni după oprirea tratamentului cu produse hypericum perforatum. Informați întotdeauna medicul care vă prescrie despre orice medicamente pe care le luați deja și informați, de asemenea, pe ceilalți medici sau stomatologi care vă prescriu alte medicamente că utilizați Ginoden, astfel încât să poată stabili dacă și pentru cât timp este necesar. Utilizați metode contraceptive suplimentare.
Utilizarea pilulei poate afecta rezultatele unor analize de sânge, dar aceste modificări sunt de obicei în limitele normale. Prin urmare, este recomandabil să informați medicul care a solicitat testele că luați pastila. Ginoden nu trebuie luat cu suc de grapefruit.
Avertismente Este important să știm că:
CHEAGURI DE SÂNGE
Utilizarea unui contraceptiv hormonal combinat, cum ar fi Ginoden, crește riscul de a dezvolta un cheag de sânge în comparație cu neutilizarea acestuia. În cazuri rare, un cheag de sânge poate bloca vasele de sânge și poate provoca probleme grave. Se pot dezvolta cheaguri de sânge.
- în vene (numită „tromboză venoasă”, „tromboembolism venos” sau TEV)
- în artere (denumite „tromboză arterială”, „tromboembolism arterial” sau ATE).
Recuperarea din cheaguri de sânge nu este întotdeauna completă. Rareori, pot apărea efecte severe de lungă durată sau, foarte rar, pot fi fatale.
Este important să ne amintim că riscul general al unui cheag de sânge dăunător asociat cu Ginoden este scăzut.
CUM SE RECUNOAȘTE UN cheag de sânge
Consultați imediat un medic dacă observați oricare dintre următoarele semne sau simptome.
- umflarea unui picior sau de-a lungul unei vene în picior sau picior, mai ales atunci când este însoțită de:
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită doar când stai în picioare sau când mergi
- senzație crescută de căldură la piciorul afectat
- schimbarea culorii pielii de pe picior, cum ar fi deveni palid, roșu sau albastru
- dificultăți de respirație bruscă și inexplicabile sau respirație rapidă;
- tuse bruscă fără o cauză evidentă, care poate duce la emiterea de sânge;
- durere ascuțită în piept care poate crește odată cu respirația profundă;
- amețeală severă sau amețeli;
- bătăi rapide sau neregulate ale inimii;
- dureri severe în stomac
- pierderea imediată a vederii sau
- estomparea nedureroasă a vederii care poate progresa către pierderea vederii
- dureri în piept, disconfort, senzație de presiune sau greutate
- senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- senzație de plenitudine, indigestie sau sufocare;
- disconfort al corpului superior care radiază spre spate, maxilar, gât, brațe și stomac;
- transpirație, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- confuzie bruscă, dificultăți de vorbire sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- dificultăți bruște la mers, amețeli, pierderea echilibrului sau coordonării;
- migrenă bruscă, severă sau prelungită fără o cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
- umflarea și decolorarea albastru pal a unei extremități;
- dureri severe de stomac (abdomen acut)
CHAGURI DE SÂNGE ÎN VENĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o venă?
- Utilizarea contraceptivelor hormonale combinate a fost legată de un risc crescut de formare a cheagurilor de sânge în vene (tromboză venoasă) .Cu toate acestea, aceste reacții adverse sunt rare.În majoritatea cazurilor apar în primul an de utilizare a unui contraceptiv hormonal combinat.
- Dacă se formează un cheag de sânge într-o venă în picior sau picior, poate provoca o tromboză venoasă profundă (TVP).
- Dacă un cheag de sânge se deplasează de la picior și se depune în plămâni, acesta poate provoca o „embolie pulmonară”.
- Foarte rar, un cheag se poate forma într-un alt organ, cum ar fi ochiul (tromboza venei retiniene).
Când este cel mai mare risc de a dezvolta un cheag de sânge într-o venă?
Riscul de a dezvolta un cheag de sânge într-o venă este cel mai mare în primul an de administrare a contraceptivului hormonal combinat pentru prima dată. Riscul poate fi chiar mai mare dacă reîncepeți să luați un contraceptiv hormonal combinat (același medicament sau un alt medicament) după o pauză de 4 sau mai multe săptămâni.
După primul an, riscul este redus, dar este întotdeauna ușor mai mare decât dacă nu ați utiliza un contraceptiv hormonal combinat.
Când încetați să luați Ginoden, riscul de a dezvolta un cheag de sânge revine la normal în câteva săptămâni.
Care este riscul dezvoltării unui cheag de sânge?
Riscul depinde de riscul natural de TEV și de tipul de contraceptiv hormonal combinat pe care îl luați.
Riscul general de a dezvolta un cheag de sânge la picior sau plămân (TVP sau PE) cu Ginoden este scăzut.
- Din 10.000 de femei care nu utilizează niciun contraceptiv hormonal combinat și care nu sunt însărcinate, aproximativ 2 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține levonorgestrel, noretisteronă sau norgestimat, aproximativ 5-7 vor dezvolta un cheag de sânge într-un an.
- Din 10.000 de femei care utilizează un contraceptiv hormonal combinat care conține gestoden, cum ar fi Ginoden, aproximativ 9-12 vor dezvolta un cheag de sânge într-un an.
- Riscul de formare a unui cheag de sânge depinde de istoricul medical (a se vedea la „Factorii care cresc riscul formării unui cheag de sânge”).
Factori care cresc riscul de a dezvolta un cheag de sânge într-o venă
Riscul de a dezvolta un cheag de sânge cu Ginoden este scăzut, dar unele condiții determină creșterea acestuia. Riscul său este mai mare:
- dacă sunteți supraponderal (indicele de masă corporală sau IMC peste 30 kg / m2);
- dacă o rudă apropiată a avut un cheag de sânge la picior, plămân sau alt organ la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, ați putea avea o tulburare moștenită de coagulare a sângelui;
- dacă urmează să vi se efectueze o operație sau dacă trebuie să vă întindeți mult timp din cauza unei vătămări corporale sau a unei boli sau dacă aveți un picior în ghips. perioada în care sunteți mai puțin mobil Dacă trebuie să încetați să luați Ginoden, adresați-vă medicului dumneavoastră când puteți începe să o luați din nou;
- pe măsură ce îmbătrânești (în special peste vârsta de 35 de ani);
- dacă ai născut în urmă cu mai puțin de câteva săptămâni
Riscul de a dezvolta un cheag de sânge crește cu cât aveți mai multe afecțiuni de acest tip. Călătoria aeriană (cu o durată> 4 ore) poate crește temporar riscul unui cheag de sânge, mai ales dacă aveți unii dintre ceilalți factori de risc enumerați.
Este important să spuneți medicului dumneavoastră dacă oricare dintre acestea se aplică la dumneavoastră, chiar dacă nu sunteți sigur. Medicul dumneavoastră poate decide că Ginoden trebuie oprit.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Ginoden, de exemplu, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
CHAGURI DE SÂNGE ÎN ARTERĂ
Ce se poate întâmpla dacă se formează un cheag de sânge într-o „arteră?”
La fel ca cheagurile de sânge dintr-o venă, cheagurile dintr-o arteră pot provoca probleme grave, de exemplu, pot provoca un infarct sau un accident vascular cerebral.
Factori care cresc riscul de a dezvolta un cheag de sânge într-o arteră
Este important să rețineți că riscul de infarct miocardic sau accident vascular cerebral asociat cu utilizarea Ginoden este foarte mic, dar poate crește:
- odată cu creșterea vârstei (peste 35 de ani);
- dacă fumezi. Când utilizați un contraceptiv hormonal combinat, cum ar fi Ginoden, vi se recomandă să nu mai fumați. Dacă nu puteți opri fumatul și aveți peste 35 de ani, medicul dumneavoastră vă poate sfătui să utilizați un alt tip de contraceptiv;
- dacă sunteți supraponderal;
- dacă aveți tensiune arterială crescută;
- dacă un membru al familiei dvs. apropiate a avut un atac de cord sau un accident vascular cerebral la o vârstă fragedă (mai puțin de aproximativ 50 de ani). În acest caz, este posibil să aveți și un risc crescut de a avea un atac de cord sau un accident vascular cerebral;
- dacă dumneavoastră sau o rudă apropiată aveți un nivel ridicat de grăsimi în sânge (colesterol sau trigliceride);
- dacă suferiți de migrene, în special migrene cu aură;
- dacă aveți probleme cardiace (defect valvular, o tulburare a ritmului cardiac numită fibrilație atrială);
- dacă aveți diabet zaharat.
Dacă aveți mai multe dintre aceste afecțiuni sau dacă oricare dintre ele este deosebit de severă, riscul de a dezvolta un cheag de sânge poate fi chiar mai mare.
Dacă oricare dintre condițiile de mai sus se schimbă în timp ce utilizați Ginoden, de exemplu, dacă începeți să fumați, dacă o rudă apropiată are o tromboză fără un motiv cunoscut sau dacă vă îngrășați mult, contactați medicul dumneavoastră.
Tumori
Diagnosticarea cancerului de sân este puțin mai frecventă la femeile care utilizează pilula decât la femeile cu vârsta potrivită, care nu. Creșterea ușoară a numărului de diagnostice de cancer mamar dispare treptat în cei 10 ani de la întreruperea tratamentului. Nu se știe dacă diferența se datorează pilulei.
Această creștere se poate datora unui diagnostic mai timpuriu, deoarece femeile sunt observate mai frecvent, efectul biologic al pilulei sau ambele. Cancerul de sân diagnosticat la femeile care iau pilula tinde să fie mai puțin avansat clinic decât cancerul de sân. Diagnosticat la femeile care nu foloseste-l.
Au fost raportate tumori hepatice benigne și chiar mai rar tumori hepatice maligne la femeile care iau pilula. Astfel de tumori pot provoca sângerări interne. Adresați-vă imediat medicului dumneavoastră în caz de durere severă la nivelul abdomenului.
S-a raportat că cancerul gâtului uterin (colului uterin) este mai frecvent la femeile care folosesc pilula mult timp.geneză a tumorilor în general.
Tumorile menționate anterior pot pune viața în pericol sau pot fi fatale.
Sarcina și alăptarea
Adresați-vă medicului dumneavoastră sau farmacistului pentru recomandări înainte de a lua orice medicament.
Ginoden nu trebuie utilizat în sarcini cunoscute sau suspectate.
Ginoden nu este recomandat în timpul alăptării.
Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu s-au observat efecte asupra capacității de a conduce vehicule și de a folosi utilaje.
Informații importante despre unele dintre ingrediente
Ginoden conține lactoză. Dacă medicul dumneavoastră v-a spus că aveți intoleranță la unele zaharuri, contactați medicul înainte de a lua acest medicament.
Ginoden conține zaharoză. Dacă medicul dumneavoastră v-a spus că aveți intoleranță la unele zaharuri, contactați medicul înainte de a lua acest medicament.
CÂND ESTE NECESAR CONSULTAREA MEDICULUI?
Contactați urgent un medic
- dacă observați semne posibile ale unui cheag de sânge care poate indica faptul că suferiți de un cheag de sânge la nivelul piciorului (tromboză venoasă profundă), un cheag de sânge în plămâni (embolie pulmonară), un atac de cord sau un accident vascular cerebral (vezi secțiunea de mai jos „Cheag de sânge (tromboză)”).
Pentru o descriere a simptomelor acestor reacții adverse grave, accesați secțiunea „Cum să recunoașteți un cheag de sânge”.
Verificări periodice
În timp ce utilizați pilula, medicul dumneavoastră vă va cere să veniți la controale periodice, de obicei în fiecare an.
Consultați-vă medicul cât mai curând posibil:
- dacă observați orice modificare a stării dumneavoastră de sănătate, în special legată de ceea ce este raportat în acest prospect (vezi și „Contraindicații” și „Precauții pentru„ utilizare ”. Nu uitați referințele la membrii apropiați ai familiei);
- dacă simțiți o bucată în sân
- dacă urmează să fie utilizate alte medicamente (vezi și „Interacțiuni”);
- dacă sunteți imobilizat sau trebuie să fiți supus unei intervenții chirurgicale (consultați medicul cu cel puțin patru săptămâni înainte);
- dacă aveți sângerări vaginale severe și neobișnuite;
- dacă ați omis comprimatele în prima săptămână de utilizare și ați avut relații sexuale în cele șapte zile anterioare uitării;
- dacă nu aveți o perioadă pentru două cicluri consecutive sau dacă suspectați o sarcină, nu începeți un pachet nou fără permisiunea medicului dumneavoastră.
Opriți administrarea comprimatelor și consultați imediat medicul dumneavoastră dacă observați posibile semne de tromboză:
- tuse care începe brusc;
- durere severă în piept care poate iradia către brațul stâng;
- scurtarea respirației bruste;
- cefalee neobișnuită, severă, prelungită sau atac de migrenă;
- pierderea parțială sau totală a vederii sau vederea dublă;
- vorbire neclară sau incapacitatea de a vorbi;
- modificări bruște ale auzului, mirosului și gustului;
- senzație de amețeală sau leșin;
- slăbiciune sau amorțeală a oricărei părți a corpului;
- dureri abdominale severe;
- durere severă sau umflături la un picior.
Situațiile și simptomele de mai sus sunt ilustrate și explicate mai detaliat în alte secțiuni ale acestui prospect.
Doză, metodă și timp de administrare Cum se utilizează Ginoden: Doze
Pachetul Ginoden conține 21 de comprimate, toate marcate cu ziua săptămânii, fiecare trebuie luat. Luați comprimatul aproximativ la aceeași oră în fiecare zi, dacă este necesar, cu puțină apă. Urmați direcția săgeților până când toate cele 21 de comprimate au fost epuizate. Nu luați pastile în următoarele 7 zile, timp în care ar trebui să apară menstruația ( sângerare de sevraj), care începe de obicei la 2-3 zile după ce ați luat ultimul comprimat Ginoden.Porniți noul pachet în a opta zi, chiar dacă menstruația dvs. nu a terminat încă. Procedând astfel, noul pachet va începe întotdeauna în aceeași zi a săptămânii, iar sângerarea de retragere va apărea întotdeauna în aproximativ aceleași zile ale săptămânii, în fiecare lună.
COC, atunci când sunt luate corect, au o rată de eșec de 1% pe an. Rata de eșec crește atunci când pastilele sunt uitate sau nu sunt luate corect.
Începutul primului pachet
- Fără contraceptive hormonale în luna precedentă.
Începeți să luați Ginoden în prima zi a menstruației, care este prima zi a menstruației, luând comprimatul marcat cu acea zi a săptămânii. De exemplu, dacă menstruația începe într-o vineri, luați pastila marcată cu vineri. indicat de săgeți. Poate fi început și între a doua și a cincea zi a ciclului, dar în acest caz trebuie utilizată o metodă suplimentară de contracepție (metoda barieră) în primele șapte zile de administrare a comprimatelor în primul ciclu.
- Trecerea de la o altă pastilă „de tip combinat” dintr-un inel vaginal sau un plasture.
Puteți începe să luați Ginoden a doua zi după ultima pastilă a contraceptivului anterior (adică fără a observa niciun interval). Dacă pachetul dvs. anticoncepțional anterior conține și comprimate inactive, puteți lua Ginoden a doua zi după ultimul comprimat activ (în cazul în care aveți dubii) , adresați-vă medicului dumneavoastră). De asemenea, poate fi început mai târziu, dar niciodată după ziua următoare intervalului fără pilule (sau ziua următoare ultimei comprimate inactive) a contraceptivului anterior. Dacă ați folosit un inel sau plasture vaginal, ar trebui să începeți să utilizați Ginoden de preferință în ziua îndepărtării, ultimul inel sau plasture al unui ciclu sau cel târziu când ar fi trebuit să fie următoarea aplicație. Dacă urmați aceste instrucțiuni, faceți nu.este necesară utilizarea unei metode contraceptive suplimentare.
- Schimbarea de la o pastilă numai cu progestativ (minipilula).
Puteți opri administrarea minipilulei în orice zi și puteți începe să luați Ginoden a doua zi la aceeași oră. Cu toate acestea, în primele șapte zile de la administrarea comprimatelor, utilizați o metodă suplimentară de contracepție (metoda barieră) atunci când aveți act sexual.
- Schimbarea dintr-o contraceptivă de injecție sau implantare sau un sistem intrauterin care eliberează progestogen (IUS).
Începeți să utilizați Ginoden în ziua următoarei injecții sau în ziua în care implantul este îndepărtat, însă, în primele șapte zile de administrare a comprimatelor, utilizați o metodă contraceptivă suplimentară (metoda barieră) atunci când faceți act sexual.
- După ce a născut.
Începerea pilulei după naștere trebuie să fie determinată de medic. Acesta va decide dacă începe tratamentul în perioada cuprinsă între 21 și 28 de zile sau mai târziu. În acest din urmă caz, este recomandabil să utilizați o metodă de barieră suplimentară în primele 7 zile de la administrarea comprimatelor. Cu toate acestea, dacă între timp ați avut relații sexuale, trebuie să excludeți sarcina sau să așteptați prima menstruație înainte de a începe pilula. Dacă alăptați și doriți să luați Ginoden, discutați mai întâi cu medicul dumneavoastră.
- După un avort spontan sau indus.
Respectați prescripția medicului dumneavoastră.
Încetarea contractului de muncă
Puteți opri oricând utilizarea Ginoden. Dacă nu doriți să rămâneți gravidă, consultați medicul despre alte metode de control al nașterii.
Dacă doriți să încetați să utilizați Ginoden pentru că doriți să rămâneți gravidă, discutați cu medicul dvs. În acest caz, este recomandabil să așteptați până când menstruația dvs. va fi din nou regulată înainte de a încerca să concepeți.
CE SĂ FAC DACĂ ...
uitați să luați comprimatele
- Dacă au trecut mai puțin de 12 ore de la momentul consumului obișnuit, fiabilitatea pilulei este păstrată. Luați comprimatul uitat imediat ce vă amintiți și continuați ca de obicei.
- Dacă au trecut mai mult de 12 ore de la momentul consumului obișnuit, fiabilitatea pilulei poate fi redusă. Cu cât este mai mare numărul de comprimate uitate consecutiv, cu atât este mai mare riscul ca efectul contraceptiv să fie redus. Riscul de sarcină este deosebit de mare dacă pastilele sunt uitate la începutul și la sfârșitul ambalajului. Urmați instrucțiunile de mai jos (consultați și diagrama de mai jos).
Mai multe comprimate uitate într-un singur pachet
Consultați-vă medicul.
O tabletă uitată în prima săptămână
Luați comprimatul imediat ce vă amintiți (chiar dacă asta înseamnă să luați două comprimate în același timp) și continuați ca de obicei. Utilizați metode contraceptive suplimentare (metoda barieră) pentru următoarele 7 zile.
Dacă ați avut relații sexuale în săptămâna premergătoare uitării, este posibil să fiți însărcinată. Informați imediat medicul dumneavoastră.
O tabletă uitată în a doua săptămână
Luați comprimatul uitat imediat ce vă amintiți (chiar dacă asta înseamnă să luați două comprimate în același timp) și continuați ca de obicei. Fiabilitatea pilulei este păstrată. Nu sunt necesare măsuri contraceptive suplimentare.
O tabletă uitată în a treia săptămână
Se poate alege una dintre următoarele alternative, fără a fi nevoie de măsuri contraceptive suplimentare.
1. Luați comprimatul uitat imediat ce vă amintiți (chiar dacă asta înseamnă să luați două comprimate în același timp) și continuați ca de obicei. Porniți noul pachet imediat ce acesta este terminat, fără niciun decalaj între cele două pachete. Sângerarea de retragere poate să nu apară până la terminarea celui de-al doilea pachet, dar sângerarea intermenstruală (spotting) poate apărea în zilele de administrare.
sau
2. Întrerupeți comprimatele din ambalajul curent, respectați un interval de 7 zile sau mai puțin (numărați și ziua pilulei omise) și continuați cu un nou ambalaj. Dacă alegeți această alternativă, puteți începe întotdeauna noul pachet în aceeași zi a săptămânii în care începeți de obicei.
Dacă uitați să luați unul sau mai multe comprimate și nu aveți o perioadă în primul interval fără pilule, este posibil să fiți gravidă. Consultați-vă medicul înainte de a începe noul pachet.
În caz de tulburări gastro-intestinale (de exemplu vărsături și / sau diaree)
Dacă aveți vărsături sau diaree severă în decurs de 3-4 ore de la administrarea Ginoden, este posibil ca substanța activă să nu fi fost complet absorbită. Este ca și cum tableta ar fi fost uitată. .
Menstruația întârziată: ce trebuie să știți
Deși nu este recomandat, este posibil să vă întârziați menstruația, continuând cu un nou pachet de Ginoden fără a respecta intervalul de 7 zile. Este posibil să prezentați sângerări sau pete în timpul utilizării acestui al doilea pachet. Continuați cu următorul pachet după intervalul obișnuit de 7 zile.
Prin urmare, este necesar să cereți sfatul medicului dumneavoastră înainte de a decide întârzierea menstruației.
Schimbarea zilei de început a perioadei: ceea ce trebuie să știți
Dacă luați comprimatele conform instrucțiunilor, menstruația dvs. va începe în aceeași zi a săptămânii. Dacă trebuie să vă schimbați această zi, puteți scurta (nu vă mai lungi niciodată!) Pauza normală între două pachete consecutive. De exemplu, dacă menstruația dvs. începe în general vineri și doriți să înceapă marți (cu 3 zile mai devreme), va trebui să începeți pachetul următor cu 3 zile în avans. Dacă faceți pauza între două cicluri prea scurtă (de ex. 3 zile sau mai puțin ), puteți să nu aveți o perioadă în această perioadă, caz în care este posibil să aveți sângerări sau pete în timpul următorului curs de tratament.
Ar trebui să vă contactați medicul dacă nu sunteți sigur cum să procedați.
În caz de sângerare neașteptată
Cu toate contraceptivele orale, sângerările vaginale pot apărea în primele luni după administrarea acesteia între menstruație. În mod normal, sângerările neregulate dispar odată ce corpul s-a obișnuit cu pilula (de obicei după aproximativ 3 cicluri de asumare). Este întotdeauna recomandabil să vă consultați medicul, dar mai ales dacă aceste sângerări persistă, devin intense sau se repetă la intervale de timp.
În caz de pierdere a menstruației
Dacă toate comprimatele au fost luate corect, nu s-au produs vărsături sau s-au luat alte medicamente, este foarte puțin probabil să fiți gravidă. Continuați să utilizați produsul ca de obicei.
Dacă menstruația dvs. nu apare de două ori la rând, este posibil să fiți însărcinată. Adresați-vă imediat medicului dumneavoastră. Nu începeți noul pachet până când medicul dumneavoastră nu a exclus sarcina.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Ginoden
Nu s-au raportat reacții adverse grave atunci când ați luat mai multe comprimate în același timp. În acest caz, pot apărea greață, vărsături sau sângerări vaginale.
În caz de ingestie / administrare accidentală a unei supradoze de Ginoden, anunțați imediat medicul sau mergeți la cel mai apropiat spital.
Dacă aveți orice întrebări suplimentare cu privire la utilizarea Ginoden, adresați-vă medicului dumneavoastră sau farmacistului.
Efecte secundare Care sunt efectele secundare ale Ginoden
Ca toate medicamentele, Ginoden poate provoca reacții adverse, cu toate că nu apar la toate persoanele. Dacă aveți orice reacții adverse, mai ales dacă sunt severe sau persistente sau dacă există vreo modificare a stării de sănătate pe care credeți că s-ar putea datora Ginoden, vă rugăm să-i spuneți medicului dumneavoastră.
Un risc crescut de a dezvolta cheaguri de sânge în vene (tromboembolism venos (TEV)) sau cheaguri de sânge în artere (tromboembolism arterial (ATE)) este prezent la toate femeile care iau contraceptive hormonale combinate. Pentru informații mai detaliate despre diferitele riscuri ale „administrării de contraceptive hormonale combinate, vezi secțiunea„ Atenționări speciale ”.
Efecte secundare grave
Reacțiile adverse grave asociate cu utilizarea pilulei și simptomele asociate sunt descrise în secțiunea „Precauții de utilizare”, „cheaguri de sânge” și „Rac”. Pentru mai multe informații, citiți aceste paragrafe și consultați imediat medicul.
Alte efecte secundare
Următoarele reacții adverse au fost raportate la femeile care utilizează pilula:
- tensiune, durere și descărcare a sânilor;
- cefalee, migrenă;
- modificări ale dorinței sexuale, dispoziție deprimată;
- intoleranță la lentilele de contact;
- greață, vărsături și senzație de rău;
- modificări ale secrețiilor vaginale;
- reacții cutanate;
- retenție de fluide;
- modificări ale greutății corporale;
- reacții de hipersensibilitate;
- oligomenoree, amenoree;
- sângerări intermenstruale; sau cheaguri de sânge dăunătoare într-o venă sau arteră, de exemplu:
- într-un picior
- într-un picior (TVP)
- într-un plămân (EP)
- infarct
- accident vascular cerebral sau mini-accident vascular cerebral
- simptome temporare asemănătoare accidentului vascular cerebral, cunoscute sub numele de atac ischemic tranzitor (TIA)
- cheaguri de sânge în ficat, stomac / intestine, rinichi sau ochi.
Șansa de a dezvolta un cheag de sânge poate fi mai mare dacă aveți orice alte afecțiuni care cresc acest risc (a se vedea secțiunea „Avertismente speciale” pentru mai multe informații cu privire la afecțiunile care cresc riscul formării de cheaguri de sânge și simptomele unui cheag de sânge)
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului.
Respectarea instrucțiunilor din acest prospect reduce riscul de efecte nedorite.
Prezentarea efectelor nedorite
Dacă manifestați orice reacții adverse, adresați-vă medicului dumneavoastră sau farmacistului, inclusiv orice reacții adverse posibile care nu sunt enumerate în acest prospect. Efectele nedorite pot fi raportate, de asemenea, direct prin intermediul sistemului național de raportare la „https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse”. Raportând reacțiile adverse, puteți contribui la furnizarea mai multor informații despre siguranța acestui medicament.
Expirare și reținere
Expirare: vezi data de expirare tipărită pe ambalaj.
Data de expirare se referă la produsul ambalat intact, depozitat corect.
ATENȚIE: NU UTILIZAȚI MEDICAMENTUL DUPĂ DATA EXPIRĂRII INDICATĂ PE AMBALAJ.
PRECAUȚII PENTRU DEPOZITARE
A nu se păstra la temperaturi peste 25 ° C. A se păstra în ambalajul original pentru a proteja medicamentul de lumină.
Păstrați toate medicamentele în mod corespunzător.
Nu utilizați produsul dacă observați, de exemplu, o modificare a culorii sau sfărâmarea tabletei sau în prezența oricărui alt semn vizibil de deteriorare.
Medicamentele nu trebuie aruncate pe calea apei uzate sau a reziduurilor menajere.
Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Nu lăsați acest medicament la vederea și îndemâna copiilor.
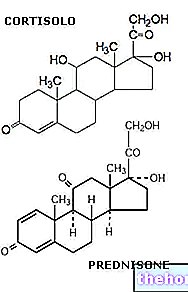
COMPOZIŢIE
Fiecare comprimat acoperit conține:
Principii active:
gestoden 0,075 mg etinilestradiol 0,03 mg.
Excipienți:
Lactoză monohidrat, amidon de porumb, povidonă 25, edetat de calciu sodic, stearat de magneziu, zaharoză, povidonă 90, macrogol 6.000, carbonat de calciu, talc, ester etilen glicolic al acidului montanic (ceară E).
FORMA FARMACEUTICĂ ȘI CONȚINUTUL
Comprimate acoperite pentru uz oral.
Produsul este ambalat în blistere calendaristice care conțin 21 de comprimate acoperite.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
GINODEN 0,075 mg + 0,03 mg comprimate acoperite
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Fiecare comprimat conține 0,075 mg gestoden și 0,03 mg etinilestradiol.
Excipienți cu efecte cunoscute: lactoză, zaharoză.
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimate acoperite.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Prevenirea concepției.
Decizia de a prescrie Ginoden trebuie să ia în considerare factorii de risc actuali ai fiecărei femei, în special cei care se referă la tromboembolismul venos (TEV) și comparația între riscul de TEV asociat cu Ginoden și cel asociat cu alte contraceptive hormonale combinate (COC). secțiunile 4.3 și 4.4).
04.2 Doze și mod de administrare
Mod de administrare
Utilizare orală
Metoda de recrutare
COC, atunci când sunt luate corect, au o rată de eșec de 1% pe an. Rata de eșec crește atunci când pastilele sunt uitate sau nu sunt luate corect.
Comprimatele trebuie luate în ordinea indicată pe ambalaj, în fiecare zi la aceeași oră, dacă este necesar cu puțin lichid; doza este de un comprimat pe zi timp de 21 de zile consecutive. Fiecare ambalaj ulterior trebuie început după un interval de 7 zile fără comprimate, timp în care apare de obicei o sângerare de sevraj. Aceasta începe de obicei la 2-3 zile de la ultima tabletă și este posibil să nu fi terminat înainte de începerea următorului pachet.
Metode de începerea tratamentului
Fără tratament contraceptiv hormonal în luna precedentă
Luarea comprimatelor trebuie să înceapă în prima zi a ciclului menstrual natural (adică prima zi a menstruației). De asemenea, este posibil să începeți între a doua și a cincea zi a ciclului, dar, în acest caz, în timpul primului ciclu este de asemenea, a recomandat utilizarea unei metode de barieră în primele șapte zile de la administrarea comprimatelor.
Schimbarea de la un alt contraceptiv hormonal (contraceptiv oral combinat, inel vaginal, plasture)
Primul comprimat trebuie administrat de preferință în ziua următoare ultimei comprimate active a contraceptivului anterior sau cel târziu în ziua următoare pauzei obișnuite fără comprimate sau a doua zi după ultimul comprimat placebo al contraceptivului anterior. În cazul schimbării de la un inel vaginal sau un plasture, femeia ar trebui să înceapă să ia Ginoden de preferință în ziua înlăturării ultimului inel sau plasture al unui ciclu de aplicații sau cel târziu, când următoarea aplicare ar fi fost programată .
Trecerea de la un contraceptiv numai cu progestogen (minipilula, injecție, implant) sau dintr-un sistem intrauterin care eliberează progestogen (IUS).
Femeia se poate schimba oricând dacă vine din pastilă și trebuie să înceapă să ia Ginoden a doua zi. În cazul unui implant, administrarea Ginoden trebuie să înceapă în aceeași zi în care implantul este îndepărtat sau, în cazul unei injectabil, în ziua următoarei injecții. În toate aceste cazuri, femeia trebuie sfătuită, de asemenea, să utilizeze o metodă contraceptivă non-hormonală de susținere în primele șapte zile de administrare a comprimatelor.
După un avort în primul trimestru
Puteți începe imediat fără a fi nevoie de măsuri contraceptive suplimentare.
După naștere sau avortul al doilea trimestru
Deoarece perioada imediat postpartum este asociată cu un risc tromboembolic crescut, utilizarea COC nu ar trebui să înceapă mai devreme de ziua 21-28 după naștere sau după un al doilea avort trimestrial. zile de la administrarea comprimatelor. Cu toate acestea, dacă relațiile sexuale au avut loc între timp, sarcina trebuie exclusă sau prima menstruație trebuie așteptată înainte de a începe COC.
Pentru femeile care alăptează, vezi secțiunea 4.6.
Aport neregulat
Siguranța contraceptivă poate scădea dacă comprimatele sunt uitate, în special dacă uitatul apare în primele câteva zile ale ciclului de tratament.
Dacă întârzie să ia orice comprimat cu mai puțin de 12 ore, protecția contraceptivă nu este redusă. Comprimatul uitat trebuie luat imediat ce își amintește și următoarele comprimate trebuie luate în ritmul obișnuit.
Dacă ați întârziat mai mult de 12 ore la administrarea oricărui comprimat, protecția contraceptivă nu mai este asigurată.
Dacă uitați o tabletă, se aplică următoarele principii:
1. Administrarea tabletelor nu trebuie întreruptă niciodată mai mult de 7 zile.
2. Este nevoie de 7 zile de administrare neîntreruptă a comprimatelor pentru a realiza „suprimarea adecvată a axei hipotalamo-hipofizo-ovariană”.
În consecință, următoarele sfaturi pot fi date în practica zilnică.
• Prima săptămână
Ultimul comprimat ratat trebuie luat imediat ce femeia își amintește, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Celelalte tablete trebuie luate la ritmul obișnuit. În plus, ar trebui utilizată o metodă de barieră, cum ar fi prezervativul, în următoarele 7 zile. Dacă actul sexual a avut loc în săptămâna precedentă, ar trebui luată în considerare posibilitatea unei sarcini. Cu cât este mai mare numărul de comprimate uitate și cu cât este mai scurt intervalul fără pilule, cu atât este mai mare riscul de sarcină.
• A doua saptamana
Ultimul comprimat ratat trebuie luat imediat ce femeia își amintește, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Celelalte tablete trebuie luate la ritmul obișnuit. Nu este necesar să se utilizeze metode contraceptive suplimentare, cu condiția ca, în cele 7 zile anterioare primei comprimate ratate, comprimatele să fi fost luate corect; cu toate acestea, dacă nu, sau dacă există mai multe comprimate uitate, trebuie recomandată utilizarea unor măsuri de precauție suplimentare timp de 7 zile.
• A treia săptămână
Având în vedere iminența intervalului fără comprimate, riscul de fiabilitate contraceptivă redusă este mai mare. Cu toate acestea, modificarea modelului de administrare a pilulelor poate preveni în continuare reducerea protecției contraceptive. Prin adoptarea oricăreia dintre următoarele două opțiuni, nu este deci necesar să se utilizeze metode contraceptive suplimentare, atâta timp cât toate comprimatele au fost luate corect în cele 7 zile anterioare primei comprimate ratate. În caz contrar, trebuie recomandat să urmați prima dintre cele două opțiuni și, de asemenea, să utilizați măsuri de precauție suplimentare pentru următoarele 7 zile.
1. Ultimul comprimat ratat trebuie luat imediat ce femeia își amintește, chiar dacă acest lucru înseamnă să luați două comprimate în același timp. Celelalte tablete trebuie luate la ritmul obișnuit. Următorul pachet trebuie început imediat după terminarea celui precedent, adică fără respectarea intervalului fără tablete dintre cele două pachete. În acest caz, este puțin probabil ca sângerarea de retragere să apară înainte de sfârșitul celui de-al doilea pachet; cu toate acestea, în timpul administrării comprimatelor poate să apară pete sau sângerări puternice.
2. De asemenea, vi se poate recomanda să încetați să luați comprimatele din ambalajul curent. Ar trebui să respectați un interval fără pilule de până la 7 zile, inclusiv cele în care comprimatele au fost omise, și apoi să continuați cu unul nou.
Dacă s-au omis comprimatele și nu apare sângerare de sevraj în primul interval regulat fără comprimate, ar trebui luată în considerare posibilitatea unei sarcini existente.
Recomandări în caz de tulburări gastro-intestinale
În cazul tulburărilor gastro-intestinale severe, absorbția poate fi afectată și trebuie utilizate măsuri contraceptive suplimentare.
Dacă apar vărsături și / sau diaree în decurs de 3-4 ore de la administrarea comprimatului, absorbția poate să nu fie completă. În acest caz, recomandările prezentate în secțiunea „Angajare neregulată” ar trebui luate în considerare, dacă este necesar. Dacă programul de dozare obișnuit nu trebuie modificat, unul sau mai multe comprimate suplimentare trebuie luate dintr-un pachet nou.
Cum să vă mutați perioada de la suspendare
Pentru a întârzia menstruația, pacientul trebuie să continue să ia comprimatele luându-le dintr-un alt pachet de Ginoden fără întrerupere. Întârzierea poate fi prelungită în funcție de dorințele pacientului până la sfârșitul celui de-al doilea pachet de comprimate. pacientul poate prezenta sângerări puternice sau pete.Ginoden trebuie administrat în mod regulat după pauza obișnuită de 7 zile.
Pentru a schimba perioada la o altă zi a săptămânii decât ziua așteptată în conformitate cu programul pacientului, intervalul fără tratament poate fi scurtat la zilele dorite. Cu cât intervalul fără comprimate este mai scurt, cu atât este mai mare posibilitatea de a nu avea un curge, dar sângerări sau pete pot apărea în timp ce luați următorul pachet (cum ar fi atunci când doriți să întârziați menstruația).
Populații speciale
Populația pediatrică
Siguranța și eficacitatea Ginoden la copii și adolescenți cu vârsta sub 18 ani nu au fost stabilite. Nu există date disponibile.
Insuficiență hepatică
Ginoden este contraindicat la femeile cu boli hepatice severe. A se vedea secțiunea 4.3.
Insuficiență renală
Ginoden nu a fost studiat în mod specific la pacienții cu insuficiență renală.
04.3 Contraindicații
Hipersensibilitate la substanțele active sau la oricare dintre excipienți, enumerate la punctul 6.1.
Contraceptivele hormonale combinate (COC) nu trebuie utilizate în următoarele condiții. Produsul trebuie întrerupt imediat, în cazul în care oricare dintre condiții apare pentru prima dată în timpul utilizării COC.
• Prezența sau riscul de tromboembolism venos (TEV)
- Tromboembolism venos - curent (cu aport anticoagulant) sau TEV anterior (de exemplu, tromboză venoasă profundă [TVP] sau embolie pulmonară [PE])
- Predispoziție cunoscută ereditară sau dobândită la tromboembolism venos, cum ar fi rezistența la proteina C activată (inclusiv factorul V Leiden), deficit de antitrombină III, deficit de proteină C, deficit de proteină S
- Chirurgie majoră cu imobilizare prelungită (vezi pct. 4.4)
- Risc ridicat de tromboembolism venos datorat prezenței mai multor factori de risc (vezi pct. 4.4)
• Prezența sau riscul de tromboembolism arterial (ATE)
- Tromboembolism arterial - tromboembolism arterial curent sau anterior (de exemplu, infarct miocardic) sau afecțiuni prodromale (de exemplu, angina pectorală)
- Boală cerebrovasculară - accident vascular cerebral curent sau anterior sau afecțiuni prodromale (de exemplu atac ischemic tranzitor, TIA)
- Predispoziție cunoscută ereditară sau dobândită la tromboembolismul arterial, cum ar fi hiperhomocisteinemia și anticorpii antifosfolipidici (anticorpi anticardiolipină, anticoagulant lupus)
- Istoricul migrenei cu simptome neurologice focale
- Risc ridicat de tromboembolism arterial datorat prezenței mai multor factori de risc (vezi pct. 4.4) sau prezenței unui factor de risc grav, cum ar fi:
• diabet zaharat cu simptome vasculare
• hipertensiune arterială severă
• dislipoproteinemie severă
• boli hepatice severe, fie actuale, fie trecute, până când valorile funcției hepatice au revenit la normal;
• tumori hepatice, actuale sau trecute, benigne sau maligne;
• patologii maligne cunoscute sau suspectate ale organelor genitale sau ale sânilor, dacă sunt dependente de hormoni;
• sângerări vaginale de natură nedeterminată;
• sarcină cunoscută sau suspectată;
• asocierea cu Ritonavir;
• patologie oftalmică de origine vasculară
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Dacă există oricare dintre condițiile sau factorii de risc menționați mai jos, adecvarea Ginoden trebuie discutată cu femeia.
În cazul înrăutățirii sau apariției pentru prima dată a oricăruia dintre acești factori sau condiții de risc, femeia trebuie să contacteze medicul pentru a stabili dacă utilizarea Ginoden trebuie întreruptă.
Riscul de tromboembolism venos (TEV)
Utilizarea oricărui contraceptiv hormonal combinat (COC) are ca rezultat un risc crescut de tromboembolism venos (TEV) comparativ cu lipsa utilizării. Produsele care conțin levonorgestrel, norgestimat sau noretisteronă sunt asociate cu un risc mai mic de TEV. cum ar fi Ginoden poate fi dublată. Decizia de a utiliza un alt produs decât cele asociate cu un risc mai scăzut de TEV ar trebui luată numai după discuții cu femeia pentru a se asigura că înțelege riscul de TEV asociat cu Ginoden, modul în care factorii de risc influențează acest risc și faptul că riscul de a dezvolta un TEV este cel mai mare în primul an de utilizare. Există, de asemenea, unele dovezi că riscul crește atunci când se ia un COC este reluat după o pauză de 4 sau mai multe săptămâni.
Aproximativ 2 din 10.000 de femei care nu utilizează CHC și care nu sunt însărcinate vor dezvolta un TEV pe o perioadă de un an. Cu toate acestea, la o femeie singură, riscul poate fi mult mai mare, în funcție de factorii de risc care stau la baza acesteia (vezi mai jos).
Se estimează [1] că din 10.000 de femei care utilizează un CHC care conține gestoden, între 9 și 12 vor dezvolta un TEV într-un an; acest lucru se compară cu aproximativ 6 [2] femei care utilizează un COC care conține levonorgestrel.
[1] Aceste incidențe au fost estimate din totalitatea datelor studiului epidemiologic, utilizând riscurile relative ale diferitelor produse în comparație cu CHC care conțin levonorgestrel.
[2] Valoarea medie a intervalului 5-7 la 10.000 de femei / an, pe baza unui risc relativ de aproximativ 2,3-3,6 de CHC care conțin levonorgestrel comparativ cu neutilizarea
În ambele cazuri, numărul de TEV pe an este mai mic decât numărul așteptat în timpul sarcinii sau în perioada postpartum.
TEV poate fi fatală în 1-2% din cazuri.
Foarte rar, tromboza a fost raportată la utilizatorii de CHC în alte vase de sânge, de exemplu venele și arterele hepatice, mezenterice, renale sau retiniene.
Factori de risc pentru TEV
Riscul de complicații tromboembolice venoase la utilizatorii de CHC poate crește substanțial dacă sunt prezenți factori de risc suplimentari, mai ales dacă există mai mulți factori de risc (vezi tabelul).
Ginoden este contraindicat dacă o femeie are mai mulți factori de risc care îi cresc riscul de tromboză venoasă (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca riscul crescut să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total de TEV. Dacă raportul beneficiu-risc este considerat a fi negativ , nu trebuie prescris un COC (vezi pct. 4.3).
Tabel: Factori de risc pentru TEV
Nu există un acord cu privire la rolul posibil al varicelor și al tromboflebitei superficiale în debutul și progresia trombozei venoase.
Trebuie luat în considerare riscul crescut de tromboembolism în timpul sarcinii, în special perioada de 6 săptămâni a puerperiului (pentru informații despre „Sarcina și alăptarea”, vezi pct. 4.6).
Simptome ale TEV (tromboză venoasă profundă și embolie pulmonară)
Dacă apar simptome de acest tip, femeile trebuie să solicite asistență medicală imediată și să le informeze că iau un CHC.
Simptomele trombozei venoase profunde (TVP) pot include:
- umflarea unilaterală a piciorului și / sau piciorului sau de-a lungul unei vene din picior;
- durere sau sensibilitate la nivelul piciorului, care poate fi simțită numai în picioare sau în mers;
- senzație crescută de căldură la piciorul afectat; pielea roșie sau decolorată a piciorului.
Simptomele emboliei pulmonare (PE) pot include:
- debut brusc și inexplicabil al dificultății de respirație și respirație rapidă;
- tuse bruscă care poate fi asociată cu hemoptizie;
- durere ascuțită în piept;
- amețeală ușoară severă sau amețeli;
- bătăi rapide sau neregulate ale inimii.
Unele dintre aceste simptome (cum ar fi „scurtarea respirației” și „tusea”) sunt nespecifice și pot fi interpretate greșit ca evenimente mai frecvente sau mai puțin grave (de exemplu, infecții ale tractului respirator).
Alte semne de ocluzie vasculară pot include: durere bruscă, umflături sau o decolorare albastru pal a unei „extremități”.
Dacă ocluzia are loc în ochi, simptomele pot varia de la estomparea nedureroasă a vederii până la pierderea vederii. Uneori pierderea vederii apare aproape imediat.
Riscul de tromboembolism arterial (ATE)
Studiile epidemiologice au asociat utilizarea CHC cu un risc crescut de tromboembolism arterial (infarct miocardic) sau de accidente cerebrovasculare (de exemplu atac ischemic tranzitor, accident vascular cerebral). Evenimentele tromboembolice arteriale pot fi fatale.
Factorii de risc ai ATE
Riscul de complicații tromboembolice arteriale sau un accident cerebrovascular la utilizatorii de CHC crește în prezența factorilor de risc (vezi tabelul). Ginoden este contraindicat dacă o femeie are un factor de risc grav sau mai mulți factori de risc pentru ATE care îi cresc riscul de tromboză arterială (vezi pct. 4.3). Dacă o femeie are mai mult de un factor de risc, este posibil ca creșterea riscului să fie mai mare decât suma factorilor individuali; în acest caz, trebuie luat în considerare riscul ei total. Dacă se consideră că raportul beneficiu-risc este negativ, nu trebuie prescris un CHC (vezi pct. 4.3).
Tabel: Factori de risc ai ATE
Simptomele ATE
Dacă apar simptome de acest tip, femeile trebuie să contacteze imediat un cadru medical și să le informeze că iau un CHC.
Simptomele unui accident cerebrovascular pot include:
- amorțeală bruscă sau slăbiciune a feței, brațului sau piciorului, în special pe o parte a corpului;
- dificultate bruscă la mers, amețeli, pierderea echilibrului sau coordonării;
- confuzie bruscă, dificultate în elocution sau înțelegere;
- dificultate bruscă de a vedea în unul sau ambii ochi;
- migrenă bruscă, severă sau prelungită fără cauză cunoscută;
- pierderea cunoștinței sau leșin cu sau fără convulsii.
Simptomele temporare sugerează că este un atac ischemic tranzitor (TIA).
Simptomele infarctului miocardic (MI) pot include:
- durere, disconfort, presiune, greutate, senzație de stoarcere sau plenitudine în piept, braț sau sub stern;
- disconfort iradiat spre spate, maxilar, gât, brațe, stomac;
- senzație de plenitudine, indigestie sau sufocare;
- transpirații, greață, vărsături sau amețeli;
- slăbiciune extremă, anxietate sau dificultăți de respirație;
- bătăi rapide sau neregulate ale inimii.
Examinări / vizite medicale
Înainte de inițierea sau reluarea utilizării Ginoden, trebuie efectuate antecedente medicale complete (inclusiv antecedente familiale) și trebuie exclusă sarcina.Tensiunea arterială trebuie măsurată și examinarea clinică efectuată, ghidată de contraindicații (vezi pct. 4.3) și avertismente (vezi pct. 4.4). Este important să atrageți atenția unei femei asupra informațiilor referitoare la tromboza venoasă sau arterială, inclusiv riscul asociat cu Ginoden în comparație cu alte CHC, simptomele TEV și ATE, factorii de risc cunoscuți și ce trebuie făcut în caz de suspiciune de tromboză.
Femeia ar trebui, de asemenea, să fie informată cu privire la necesitatea de a citi cu atenție prospectul și de a urma sfaturile acestuia. Frecvența și tipul examinărilor ar trebui să se bazeze pe liniile directoare stabilite și ar trebui să fie adaptate fiecărei femei.
Femeile trebuie informate că contraceptivele hormonale nu protejează împotriva infecțiilor cu HIV (SIDA) și a altor boli cu transmitere sexuală.
Tumori
Carcinom al organelor de reproducere și al sânului
În unele studii epidemiologice s-a raportat un risc crescut de cancer de col uterin la femeile în tratament pe termen lung cu COC; cu toate acestea, nu există încă un consens cu privire la măsura în care această constatare este atribuibilă efectelor confuze datorate comportamentului sexual și altor factori, cum ar fi virusul papiloma uman (HPV).
O meta-analiză a 54 de studii epidemiologice a constatat că femeile care utilizează în prezent COC au un risc relativ ușor crescut (RR = 1,24) de a fi diagnosticat cancer de sân și că riscul în exces dispare treptat în decursul celor 10 ani de la întreruperea tratamentului. tratament. Deoarece cancerul de sân este rar la femeile cu vârsta sub 40 de ani, numărul suplimentar de cancer de sân diagnosticat la femeile care iau sau iau recent un contraceptiv oral combinat este scăzut în comparație cu riscul de cancer de sân. Acesta se întinde pe întreaga viață a unei femei. Aceste studii riscul crescut observat se poate datora unui diagnostic mai timpuriu al cancerului de sân la femeile care iau COC, efectelor biologice ale COC sau unei combinații a ambilor factori Cancerul de sân diagnosticat la utilizatorii de contraceptive orale tinde să fie mai mic clinic avansat decât cel diagnosticat la femeile care nu au folosit niciodată un contraceptiv oral.
Neoplazie hepatică
Tumorile hepatice benigne și, chiar mai rar, tumorile hepatice maligne au fost raportate rar la femeile care iau COC. În cazuri izolate, aceste tumori au dus la o hemoragie intra-abdominală care pune viața în pericol. Dacă o femeie care ia un contraceptiv oral combinat dezvoltă dureri abdominale superioare severe, mărire a ficatului sau semne sugestive de hemoragie intraabdominală, ar trebui luată în considerare posibilitatea unei tumori hepatice care poate fi periculoasă atunci când se pune diagnosticul pe viață sau poate fi fatală.
Alte conditii
Funcția hepatică
Tulburările acute sau cronice ale funcției hepatice pot necesita întreruperea tratamentului cu COC până la revenirea normală a markerilor funcției hepatice. Revenirea icterului colestatic care apare deja în timpul sarcinii sau în timpul tratamentului anterior cu steroizi sexuali necesită tratament.întreruperea contraceptivului oral combinat.
Leziuni oculare
Au fost raportate cazuri de tromboză retiniană în timpul utilizării COC. Dacă există o pierdere parțială sau completă inexplicabilă a vederii, debutul proptozei sau diplopiei, papiledema sau leziunile vasculare ale retinei, utilizarea contraceptivului Terapia orală combinată trebuie întreruptă și cauza trebuie evaluată imediat.
Durere de cap
Apariția sau exacerbarea migrenei sau dezvoltarea cefaleei, caracteristica fiind recurentă, persistentă și severă, constituie situații care necesită întreruperea COC și evaluarea cauzei.
Efecte asupra metabolismului lipidelor și glucidelor
Deși COC-urile pot afecta rezistența la insulină periferică și toleranța la glucoză, nu există dovezi ale necesității ajustării regimului la pacienții diabetici care utilizează COC. Pacienții diabetici trebuie urmăriți cu atenție.
Femeile cu hipertrigliceridemie sau cu antecedente familiale ale acestei afecțiuni pot prezenta un risc crescut de pancreatită atunci când iau COC.
Nivelurile de folat
Nivelurile de folat seric pot fi reduse prin terapia contraceptivă orală combinată. Acest lucru poate avea o importanță clinică dacă femeia rămâne gravidă la scurt timp după oprirea COC.
Retenție de fluide
COC trebuie prescrise cu prudență femeilor ale căror afecțiuni medicale pot fi agravate prin retenția de lichide.
Tensiune arteriala
Utilizarea contraceptivelor orale este contraindicată la femeile cu antecedente de hipertensiune arterială sau cu boli legate de hipertensiune sau boli de rinichi. Deși a fost raportată o mică creștere a tensiunii arteriale la multe femei care iau COC, o creștere relevantă clinic este rară. Nu a fost stabilită o relație între utilizarea COC și hipertensiunea arterială. Cu toate acestea, dacă apare hipertensiune semnificativă clinic în timpul utilizării unui COC, medicul trebuie, ca măsură de precauție, să înceteze să ia COC și să trateze hipertensiunea.
Patologiile intestinului
Boala Crohn și colita ulcerativă au fost raportate în asociere cu utilizarea contraceptivă orală combinată.
Tulburări ale sferei emoționale
Femeile care devin în mod semnificativ deprimate în timp ce iau COC ar trebui să oprească tratamentul și să utilizeze o metodă alternativă de contracepție pentru a determina dacă acest simptom este legat de medicamente.
Sângerări neregulate
Sângerarea neregulată (sângerare spotting sau breakthrough) poate apărea în timpul tratamentului cu orice COC, în special în primele luni de tratament.De aceea, evaluarea oricărei sângerări vaginale neregulate este semnificativă numai după o fază de stabilizare de aproximativ 3 luni.
Dacă sângerările neregulate persistă sau apar după cicluri anterioare regulate, ar trebui luată în considerare o etiologie non-hormonală și ar trebui puse în aplicare măsuri de diagnostic adecvate, care pot include chiuretaj, pentru a exclude malignitatea sau sarcina.
La unele femei, sângerarea de întrerupere poate să nu apară în timpul intervalului fără pilule. Dacă COC a fost administrat așa cum este descris la punctul 4.2, este puțin probabil ca sarcina să fie stabilită. COC nu a fost luat corect sau dacă două sângerări de sevraj nu au fost sarcina trebuie exclusă înainte de a continua să luați COC.
Chloasma poate apărea ocazional în timpul tratamentului cu COC, în special la femeile cu antecedente de chloasma gravidarum; pacienții cu tendință de cloasma trebuie să evite expunerea la soare sau radiații ultraviolete.
Debutul sau agravarea condițiilor enumerate mai jos a fost raportată atât în timpul sarcinii, cât și în timpul tratamentului cu COC; totuși, nu există dovezi concludente cu privire la corelația dintre aceste condiții și COC: icter și / sau prurit din colestază, formarea calculilor biliari, porfirie, sistemică lupus eritematos, sindrom uremico-hemolitic, coreea Sydenham, herpes gestațional, pierderea auzului din otoscleroză.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului.
Reducerea sau pierderea eficacității
Eficacitatea COC poate scădea în cazul uitării de a lua comprimate (pct. 4.2), în caz de vărsături și / sau diaree (pct. 4.2) sau în cazul utilizării concomitente a altor medicamente (pct. 4.5).
Preparatele de hypericum perforatum nu trebuie administrate concomitent cu medicamente care conțin contraceptive orale, digoxină, teofilină, carbamazepină, fenobarbital, fenitoină din cauza riscului de scădere a nivelului plasmatic și a eficacității terapeutice scăzute a contraceptivelor orale, digoxină, teofilină, carbamazepină, fenobarbital, fenitoin (vezi secțiunea 4.5).
Control redus al ciclului
Pierderea neregulată de sânge (spotting sau sângerări inovatoare) poate apărea la toate progesterinele estrogenice orale, în special în primele luni de utilizare. Astfel, evaluarea oricărei pierderi neregulate de sânge devine semnificativă după o perioadă de ajustare de aproximativ trei cicluri de tratament.
Dacă pierderea neregulată de sânge persistă sau apare după cicluri anterioare normale, trebuie luate în considerare cauzele non-hormonale și trebuie luate măsuri de diagnostic adecvate pentru a exclude malignitatea sau sarcina. Astfel de măsuri de diagnostic pot include o biopsie.
Este posibil ca unele femei să nu experimenteze sângerări contraceptive de retragere în zilele libere. Dacă estrogenul oral a fost luat conform instrucțiunilor din secțiunea 4.2, este puțin probabil ca pacientul să fie gravidă. Totuși, dacă estrogenul oral nu a fost luat așa cum a fost indicat înainte de perioada omisă sau dacă două menstruații, sarcina trebuie exclusă înainte de a continua utilizarea progesteronului estrogen oral.
Informații despre unii excipienți
Ginoden conține lactoză. Pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de Lapp Lactază sau malabsorbție la glucoză-galactoză nu trebuie să ia acest medicament.
Ginoden conține zaharoză. Pacienții cu probleme ereditare rare de intoleranță la fructoză și insuficiență de zaharaz izomaltază nu trebuie să ia acest medicament.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Efectele altor medicamente asupra Ginoden
Interacțiunile cu alte medicamente care induc enzime microsomale, care duc la creșterea clearance-ului hormonilor sexuali, pot duce la sângerări inovatoare și / sau eșec contraceptiv.
Femeile care urmează tratament cu unul dintre aceste medicamente trebuie să utilizeze temporar o metodă de barieră sau o altă metodă de contracepție în plus față de contraceptivul oral combinat. Metoda barieră trebuie utilizată pe toată durata administrării concomitente și timp de 28 de zile după întreruperea tratamentului. Dacă administrarea concomitentă de medicament continuă după sfârșitul unui pachet de COC, următorul pachet de COC trebuie început fără a respecta intervalul obișnuit fără comprimate.
Următoarele interacțiuni au fost raportate în literatură.
Substanțe care măresc clearance-ul COC (eficacitatea scăzută a COC prin inducerea enzimei), de exemplu:
Fenitoina, primidona barbiturice, carbamazepina, rifampicina, rifabutina și există, de asemenea, suspiciuni pentru oxicarbamazepină, topiramat, felbamat, griseofulvină și produse care conțin „sunătoare” (Hypericum perforatum).
Preparatele pe bază de Hypericum perforatum nu trebuie administrate simultan cu contraceptivele orale, deoarece acest lucru ar putea duce la pierderea eficacității contraceptive. Au fost raportate sarcini nedorite și reluarea ciclului menstrual. Acest lucru se datorează inducției enzimelor responsabile de metabolismul medicamente din preparate pe bază de Hypericum perforatum. Efectul de inducție poate persista cel puțin 2 săptămâni după oprirea tratamentului cu produse Hypericum perforatum.
Substanțe cu efect variabil asupra eliminării COC, de exemplu:
Când sunt administrați cu COC, unii inhibitori ai proteazei HIV / VHC (de exemplu, ritonavir) și inhibitori non-nucleozidici ai transcriptazei inverse (de exemplu, nevirapina) pot crește sau scădea concentrațiile plasmatice de estrogen și progestogen. Aceste modificări pot fi relevante clinic în unele cazuri.
• Substanțe care reduc clearance-ul COC (inhibitori enzimatici)
Concentrațiile plasmatice de estrogen, progestogen sau ambele pot fi crescute de inhibitori puternici sau moderați ai CYP3A4, cum ar fi antifungici azolici (de exemplu, itraconazol, voriconazol, fluconazol), verapamil, macrolide (de exemplu claritromicină, eritromicină), diltiazem și suc de grapefruit.
S-a demonstrat că dozele de Etoricoxib de 60 până la 120 mg / zi cresc concentrațiile plasmatice de etinilestradiol cu 37% și respectiv 60% atunci când sunt luate concomitent cu un contraceptiv hormonal combinat care conține 0,035 mg etinilesteradiol.
Efectele COC asupra altor medicamente
Contraceptivele orale pot afecta metabolismul altor medicamente. În consecință, concentrațiile plasmatice și tisulare pot crește (de exemplu, ciclosporină) sau scădea (de exemplu, lamotrigină).
Asociații nerecomandate
Modafinil: risc de eficacitate contraceptivă redusă în timpul tratamentului și pentru ciclul de după întreruperea tratamentului.
Asociațiile care trebuie evaluate
În cazul tratamentului pe termen lung cu inductori ai enzimelor hepatice, se recomandă creșterea dozei de steroizi contraceptivi. Dacă nu este indicată o doză mare de contraceptive orale sau pare nesatisfăcătoare sau nesigure, de exemplu în caz de perioade neregulate, ar trebui recomandată utilizarea unei alte metode contraceptive.
Flunarizină: risc de galactoree datorită sensibilității crescute a țesutului mamar la prolactină datorită acțiunii flunarizinei.
Administrarea unui contraceptiv hormonal care conține etinilestradiol duce la o ușoară creștere a concentrației plasmatice a substraturilor CYP3A4 (de exemplu, midazolam), în timp ce concentrațiile plasmatice ale substraturilor CYP1A2 (de exemplu teofilină, melatonină și tizanidină) și substraturile CYP2C19 (de exemplu. Omeprazol) pot crește semnificativ. .
In vitro, etinilestradiolul este un inhibitor reversibil al CYP2C19, CYP1A1 și CYP1A2, precum și un inhibitor ireversibil al CYP3A4 / 5, CYP2C8 și CYP2J2.
Alte forme de interacțiune
Teste de laborator
Utilizarea steroizilor contraceptivi poate influența rezultatele unor teste de laborator, inclusiv parametrii biochimici ai funcției hepatice, tiroidiene, suprarenale și renale, nivelurile plasmatice ale proteinelor de transport, de exemplu, globulina care leagă corticosteroizii și fracțiunile lipidice / lipoproteice, parametrii metabolismului glucozei. , coagulare și fibrinoliză. Variațiile sunt în general în limitele valorilor normale de laborator.
04.6 Sarcina și alăptarea
Sarcina
Produsul nu este indicat în timpul sarcinii.
În cazul apariției sarcinii în timpul utilizării Ginoden, produsul trebuie întrerupt imediat. Studiile epidemiologice extinse nu au evidențiat niciun risc crescut de malformații congenitale la copiii născuți de femeile care au utilizat contraceptive orale înainte de sarcină și nici de efecte teratogene în caz de accident utilizarea contraceptivelor orale în timpul sarcinii.
Riscul crescut de tromboembolism în perioada postpartum trebuie luat în considerare la reluarea Ginoden (vezi pct. 4.2 și 4.4).
Până în prezent, în utilizarea clinică și, spre deosebire de dietilstilbestrolul, rezultatele numeroaselor studii epidemiologice ne permit să luăm în considerare reducerea riscului de malformații cu estrogeni administrați la începutul sarcinii, singuri sau în combinație.
În plus, riscurile legate de diferențierea sexuală a fătului (în special a femeilor), care au fost descrise cu primii progestogeni foarte androgenomimetici, nu pot fi extrapolate la progestogenii mai recenți (cum ar fi cel utilizat în acest medicament), care sunt semnificativ mai puțin sau deloc androgenomimetice.
În consecință, descoperirea unei sarcini la o pacientă care ia o „combinație estrogen-progestativ” nu justifică avortul.
Timp de hrănire
Alăptarea poate fi influențată de COC, deoarece acestea pot reduce cantitatea și pot modifica compoziția laptelui matern. Prin urmare, utilizarea COC trebuie descurajată până la sfârșitul alăptării. Cantități mici de steroizi. Contraceptivele și / sau metaboliții acestora pot fi excretați în lapte, dar nu există dovezi că acest lucru afectează negativ sănătatea bebelușului.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu s-au efectuat studii privind capacitatea de a conduce vehicule și de a folosi utilaje.
Nu s-au observat efecte asupra capacității de a conduce vehicule și de a folosi utilaje la utilizatorii de contraceptive orale.
04.8 Efecte nedorite
Descrierea unor reacții adverse
La utilizatorii de CHC a fost observat un risc crescut de evenimente trombotice și tromboembolice arteriale și venoase, inclusiv infarct miocardic, accident vascular cerebral, atacuri ischemice tranzitorii, tromboză venoasă și embolie pulmonară, iar acest risc este discutat mai detaliat în secțiunea 4.4.
Efecte nedorite care au fost raportate la utilizatorii de COC.
Termenul mai potrivit MedDRA a fost folosit pentru a descrie o reacție specifică. Sinonimele și condițiile conexe nu sunt pe listă, dar trebuie luate în considerare.
La femeile cu angioedem ereditar, estrogenii exogeni pot induce sau agrava simptomele angioedemului.
Există un risc crescut de tromboembolism venos (TEV) pentru toate femeile care utilizează un contraceptiv oral combinat. Pentru informații despre diferențele de risc între COC, vezi pct. 4.4.
Următoarele reacții adverse au fost raportate la femeile care utilizează COC:
- Efecte secundare relativ rare care necesită întreruperea tratamentului:
- accidente tromboembolice arteriale (în special infarct miocardic, accident cerebrovascular);
- accidente tromboembolice venoase (flebită, embolie pulmonară);
- hipertensiune, boli coronariene;
- hiperlipidemie (hipertrigliceridemie și / sau hipercolesterolemie);
- mastodinie severă, mastopatie benignă;
- exacerbarea epilepsiei;
- adenom hepatic, icter colestatic;
- cloasma.
? Efecte secundare mai frecvente care nu necesită în general întreruperea tratamentului, dar pentru care poate fi luată în considerare utilizarea unei combinații contraceptive orale alternative:
- greutate la picioare;
- sângerări intermenstruale, oligomenoree, amenoree;
? Rareori:
- tulburări ale pielii (acnee, seboree, hipertricoză, erupții cutanate).
? Alte efecte secundare: litiază biliară.
? Efecte asupra întreruperii tratamentului: amenoree post-tratament.
Când tratamentul este întrerupt, se poate observa amenoree fără ovulație (care apare mai frecvent la femeile cu nereguli anterioare ale ciclului). De obicei se rezolvă spontan. Dacă acest lucru continuă, investigațiile privind posibilitatea apariției tulburărilor hipofizare sunt recomandabile înainte de orice altă rețetă.
Raportarea reacțiilor adverse suspectate
Raportarea reacțiilor adverse suspectate care apar după autorizarea medicamentului este importantă deoarece permite monitorizarea continuă a raportului beneficiu / risc al medicamentului. Profesioniștii din domeniul sănătății sunt rugați să raporteze orice reacții adverse suspectate prin intermediul sistemului național de raportare. "Adresa www. agenziafarmaco.gov.it/it/responsabili.
04.9 Supradozaj
Nu au fost raportate efecte adverse grave cauzate de supradozaj.
În această circumstanță, pot apărea simptome precum greață, vărsături și, la femei, sângerări de sevraj.
Nu există antidoturi și orice tratament suplimentar ar trebui să fie simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: progestativi și estrogeni, combinații fixe.
Codul ATC: G03AA10.
Efectul contraceptiv al Ginoden se bazează pe interacțiunea mai multor factori, dintre care se crede că cei mai importanți sunt inhibarea ovulației și modificările mucusului cervical.
05.2 Proprietăți farmacocinetice
• Gestodene
Absorbţie
Gestodenul, administrat oral, este absorbit rapid și complet. Nivelurile serice maxime de 4 ng / ml sunt atinse la aproximativ 1 oră după administrarea orală. Biodisponibilitatea este de aproximativ 99%.
Distribuție
Gestodenul este legat de albumina serică și de globulina care leagă hormonul sexual (SHBG). Doar 1-2% din concentrația totală este prezentă ca un steroid liber, aproximativ 50-70% este legat în mod specific de SHBG. Creșterea SHBG, indusă de etinilestradiol, influențează raportul dintre gestoden legat de proteinele serice, determinând o creștere a fracției legate de SHBG și o scădere a fracției legate de albumină. Volumul aparent de distribuție a gestodenului este de aproximativ 0,7 l / kg.
Metabolism
Gestodenul este complet metabolizat de calea metabolică cunoscută a steroizilor. Clearance-ul metabolic din ser este de aproximativ 0,8 ml / min / kg. Când gestodenul este administrat cu etinilestradiol, nu au fost găsite interacțiuni directe.
Eliminare
Nivelurile gestodene serice scad în două etape. Faza terminală este caracterizată printr-un "timp de înjumătățire de aproximativ 12-15 ore. Gestodenul nu este eliminat într-o formă modificată. Metaboliții săi sunt eliminați în fecale și urină într-un raport de aproximativ 6 până la 4." Timpul de înjumătățire de „excreție de metaboliți este de aproximativ 1 zi.
Condiții de stare stabilă
Farmacocinetica gestodenului este influențată de nivelurile de SHBG, care cresc de aproximativ 3 ori atunci când se administrează cu etinilestradiol.După administrarea zilnică a nivelului seric al medicamentului crește de aproximativ patru ori ajungând la o stare de echilibru în a doua jumătate a anului.cursul tratamentului.
• Etinilestradiol
Absorbţie
Etinilestradiolul administrat oral se absoarbe rapid și complet. Nivelurile serice maxime, corespunzătoare a 80 pg / ml, sunt atinse în decurs de 1-2 ore de la administrare. În timpul absorbției și primului pasaj în ficat, etinilestradiolul este metabolizat în continuare, rezultând o biodisponibilitate orală medie de aproximativ 45%, cu variații individuale mari de aproximativ 20-65%.
Distribuție
Etinilestradiolul este legat în principal, dar nu în mod specific, de albumina serică (aproximativ 98%) și induce o creștere a concentrației serice de SHBG. Volumul aparent de distribuție a fost raportat a fi de aproximativ 2,8-8,6 L / kg.
Metabolism
Etinilestradiolul suferă conjugare presistemică atât în mucoasa intestinală, cât și în ficat. Etinilestradiolul este metabolizat în principal prin hidroxilare aromatică, dar se formează o mare varietate de metaboliți hidroxilați și metilați, aceștia sunt prezenți ca metaboliți liberi și ca conjugați cu glucuronide și sulfați. Clearance-ul metabolic al etinilestradiolului este cuprins între 2,3-7 ml / min / kg.
Eliminare
Nivelurile serice de etinilestradiol scad în două faze caracterizate prin perioade de înjumătățire plasmatică de aproximativ 1 oră, respectiv aproximativ 10-20 de ore. până la 6. Timpul de înjumătățire al excreției de metaboliți este de aproximativ 1 zi.
Condiții de stare stabilă
În conformitate cu timpul de înjumătățire variabil al fazei de eliminare terminală de la administrarea serică și zilnică, starea de echilibru a nivelurilor serice de etinilestradiol este atinsă după aproximativ o săptămână.
05.3 Date preclinice de siguranță
Studiile de toxicitate pe termen lung cu doze repetate pentru evaluarea unei posibile activități oncogene nu relevă potențialul tumorigen în cazul utilizării terapeutice a preparatului la om.tumeri hormon-dependente.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Lactoză monohidrat, amidon de porumb, povidonă 25, edetat de calciu sodic, stearat de magneziu, zaharoză, povidonă 90, macrogol 6.000, carbonat de calciu, talc, ester etilen glicolic al acidului montanic (ceară E).
06.2 Incompatibilitate
Nu este relevant.
06.3 Perioada de valabilitate
5 ani.
06.4 Precauții speciale pentru depozitare
A nu se păstra la temperaturi peste 25 ° C. A se păstra în ambalajul original pentru a fi protejat de lumină.
06.5 Natura ambalajului imediat și conținutul ambalajului
Blister termoformat, format dintr-o peliculă de clorură de polivinil și o folie de aluminiu sigilată prin termosudare.
Pachet calendar care conține 21 de comprimate acoperite.
06.6 Instrucțiuni de utilizare și manipulare
Nu există instrucțiuni speciale pentru eliminare.
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Bayer S.p.A. - Viale Certosa, 130 - 20156 Milano (MI)
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
AIC n. 026435038
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
24.10.1987/01.06.2010
10.0 DATA REVIZUIRII TEXTULUI
04/2015