Introducere
Așa cum este analizat în detaliu în articolul introductiv, virusul papilomului este protagonistul rănilor cutanate de o amploare neglijabilă, cum ar fi negii și, în același timp, este implicat în manifestarea unor leziuni tumorale teribile, precum cele din gâtul uter. În această discuție, atenția se va concentra asupra modului de contagiune, asupra consecințelor și asupra posibilelor tratamente medicale care vizează îndepărtarea virusului Papilloma.
Infecția cu virusul papiloma
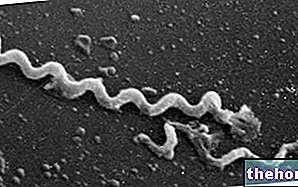
Pentru a genera infecție, virusul papiloma uman trebuie să intre într-o celulă stem epitelială situată pe membrana bazală; probabil, intrarea virusului Papilloma în celulă este favorizată prin legarea la un receptor de suprafață care, totuși, nu a fost încă identificat cu certitudine.
Pe de o parte, virusul papiloma are o „afinitate mare pentru celulele epiteliale în diferențiere a pielii și a mucoaselor, pe de altă parte, HPV are un tropism restricționat pentru celulele care formează epiteliul scuamos multistratificat. Odată ce a intrat în nucleul celular, virusul Papilloma este capabil să modifice ciclul celular normal al celulei infectate; se observă că, în majoritatea cazurilor, virusul papilomului proliferează preferențial în interiorul stratului granular al pielii.
Prin descuamarea straturilor diferențiate și superficiale ale pielii și ale mucoaselor, virusul poate fi transmis altor subiecți.
Virusul Papilloma este transmis în mod normal prin contact sexual; cu toate acestea, trebuie subliniat faptul că virusul proliferează și la nivelul axului penisului, perineului și inghinei: din acest motiv, prezervativele nu sunt adesea suficiente pentru a proteja partenerul (sănătos) de contagiune, după actul sexual cu o persoană infectată sau transportator.
Amintiți-vă că la femeile sănătoase, cu un sistem imunitar eficient, infecția cu HPV este adesea blocată în mugur: sistemul de apărare al corpului, de fapt, împiedică virusul să provoace daune. La unii pacienți, însă, virusul rămâne tăcut mulți ani și în condiții favorabile poate induce conversia celulelor „normale” (în special a celor superficiale ale colului uterin) în celule nebune și canceroase.
HPV și cancer de col uterin
Motivele pentru care unele femei dezvoltă cancer după expunerea la virusul papilomului nu sunt încă atât de evidente și imediate: în mod clar, eficiența sistemului imunitar este un element fundamental pentru a minimiza riscul degenerescenței maligne. Cu toate acestea, au fost identificați unii factori de risc care par să crească șansele unei evoluții a leziunilor superficiale ale virusului papilomului, până la dezvoltarea cancerului (neoplazie intraepitelială cervicală): dintr-un studiu american, s-a demonstrat că femeile fumătoare sunt de două ori mai probabil decât cei care nu fumează să dezvolte cancer de col uterin. Totuși, este de conceput că unele tulpini de HPV sunt mai agresive decât altele, astfel încât pot induce cancer foarte ușor.
Se pare că chiar și administrarea prelungită a pilulelor contraceptive, co-prezența altor boli venerice și sarcina pot expune, într-un fel, femeia la un risc mai mare de evoluție malignă a leziunii.
Infecții cu papilomavirus (HPV)
Aveți probleme cu redarea videoclipului? Reîncarcă videoclipul de pe YouTube.
- Accesați pagina video
- Accesați Destinația Wellness
- Urmăriți videoclipul pe youtube
HPV și leziuni benigne
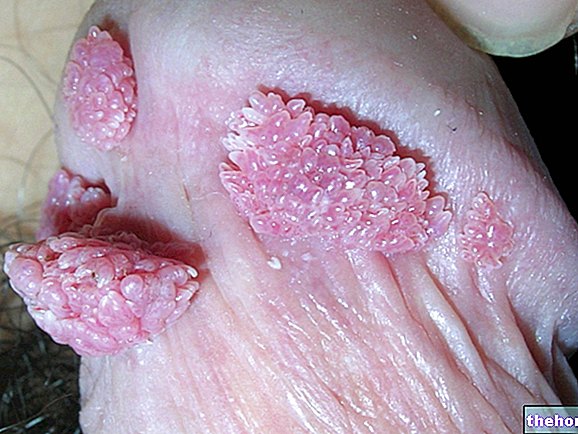
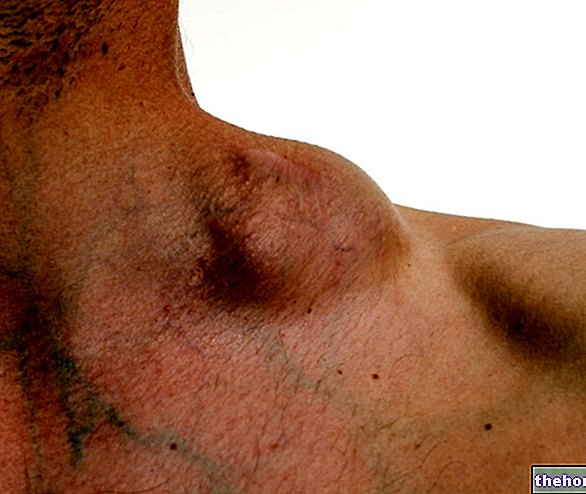
Negii sunt cele mai frecvente leziuni ale pielii, din fericire benigne, cauzate de virusul Papilloma: acestea sunt creșteri asemănătoare verucilor care infectează preferențial mâinile, picioarele și organele genitale după contactul cu un neg al altei persoane. Dusurile, mediile umede și aglomerate deoarece temperaturile și umiditatea ridicate sunt elemente care favorizează replicarea și propagarea virusului Papilloma.
Negii cauzate de virusul Papilloma sunt clasificate în:
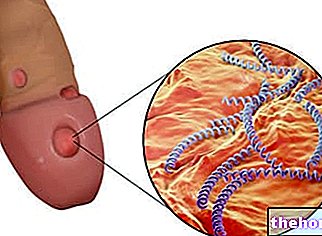
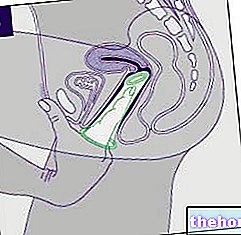
- Negii acuminate: expresia unei „infecții genitale cu HPV cu transmitere sexuală. La bărbați, negii apar preferențial în penisul glandului, meatul uretral, frenul, arborele penisului și sulul balano-prepuțial; la femei, pe de altă parte, zonele cele mai implicate sunt vulva, gâtul uterului și vaginul. De cele mai multe ori, negii sunt asimptomatici, deși unele variante generează arsuri, mâncărimi și iritații locale.
- Veruci frecvente: leziunile cutanate declanșate de virusul Papilloma au, în general, o formă neregulată și deseori (dar nu întotdeauna) se desfășoară asimptomatic.
- Negii plantari: tipici pentru talpa piciorului, aceste leziuni negoase cauzate de virusul HPV se transmit cu ușurință în piscine și săli de sport.
- Negii plate: leziuni verucoase ridicate: virusul Papilloma, care infectează mâinile, picioarele, fața și picioarele, poate provoca aceste leziuni ale pielii, care tind să dispară într-un timp scurt.
Diagnostic
Abordarea diagnosticului pentru monitorizarea și controlul infecției cu HPV, precum și a leziunilor cauzate de aceasta, se bazează în esență pe investigații clinice, frotiu Papanicolau, colposcopie și examen molecular (HPV-ADN).
Observarea leziunii de către un ochi expert este esențială pentru a urmări un diagnostic, oricât de aproximativ, al infecției: pentru leziunile verucoase genitale feminine, este esențial un examen ginecologic, al cărui diagnostic va fi confirmat, dacă este necesar, de „colposcopic”. examen, „esențial pentru obținerea unei imagini mărite și mai precise a colului uterin.
În caz de diagnostic dubios sau incert, se recomandă continuarea unei biopsii specifice.
Testul molecular, cunoscut și sub numele de test HPV-ADN, determină dacă genomul viral este prezent sau nu, chiar înainte ca celulele cervicale să dezvolte anomalii tumorale.
Nu în ultimul rând, testul PAP, practică obișnuită în majoritatea controalelor ginecologice: este un examen citologic care permite identificarea modificărilor celulelor secțiunii uterine prin prelevarea unui eșantion de celule endocervicale printr-un tampon .
Pentru femeile cu activitate sexuală, se recomandă efectuarea testelor PAP de la vârsta de 25 de ani, la fiecare trei ani, pentru monitorizarea și detectarea precoce a leziunilor precanceroase.
Priveste filmarea
- Urmăriți videoclipul pe youtube
Terapie
Terapia pentru tratamentul infecțiilor cu HPV depinde de tipul virusului papiloma implicat în leziune; de exemplu, atunci când HPV infectează pielea și favorizează creșterea verucilor pe mâini și picioare, terapia medicamentoasă poate să nu fie chiar necesară: de fapt, leziunile verucilor tind să regreseze singure. să fie tratate cu crioterapie, terapie cu laser și electrocoagulare. Aplicarea directă a medicamentelor precum retinoizi, antivirale, imunomodulatoare și acid salicilic poate accelera, de asemenea, timpul de vindecare.
Același lucru este valabil și pentru tratamentul verucilor ascuțite: este posibil ca tratamentul farmacologic și medical (cum ar fi intervenția chirurgicală, terapia cu laser etc.) să nu fie necesar, mai ales în cazul leziunilor asimptomatice și mici. În ceea ce privește cele mai periculoase infecții cu virusul papilomului, implicate în apariția cancerului uterin, terapia este mai problematică: radioterapia și chimioterapia, posibil asociate, favorizează moartea celulelor maligne; intervenția chirurgicală este recomandată femeilor cu cancer de col uterin în stadiu incipient. informații suplimentare: citiți articolul despre tratamentul cancerului de col uterin.
Prevenirea infecției cu HPV
Profilaxia vaccinului asigură o protecție împotriva infecțiilor cu HPV: vaccinul cvadrivalent exercită o bună protecție împotriva genotipurilor implicate în marea majoritate a rănilor verucoase benigne, precum verucile genitale (HPV 6 și HPV 11) și leziunile neoplazice cervicale (HPV 16 și HPV 18 ). În unele regiuni din Italia, vaccinul împotriva virusului papilomului este distribuit gratuit fetelor cu vârsta sub 12 ani; cele mai populare vaccinuri sunt cervarixul (care oferă protecție numai împotriva HPV 16 și 18), gardasil, gardasil-9 și silgard.Vaccinul se administrează în trei doze divizate și se injectează intramuscular; a doua doză trebuie administrată la două luni după prima, iar a treia după 4 luni de la a doua.
Pe lângă profilaxia vaccinului, este posibil să se supună vaccinării post-contagioase: după o presupusă expunere la virus, femeia poate solicita vaccinul, un medicament util pentru tratarea bolii atunci când agentul patogen a pătruns deja în organism.
Chiar și după vaccinare, se recomandă - în special femeilor - să continue verificările periodice de rutină: de fapt, vaccinul NU protejează împotriva TOATE tipurile de virus papilom.