Ingrediente active: Estradiol
Vagifem 25 micrograme comprimat vaginal filmat
Pachetele Vagifem sunt disponibile pentru dimensiunile ambalajului:- Vagifem 25 micrograme comprimat vaginal filmat
- Vagifem 10 micrograme comprimate vaginale
Indicații De ce se utilizează Vagifem? Pentru ce este?
VAGIFEM aparține unui grup de medicamente numite estrogeni.
Este utilizat pentru tratamentul vaginitei cu deficit de estrogen atrofic.
Experiența la femeile cu vârsta peste 65 de ani este limitată.
Contraindicații Când nu trebuie utilizat Vagifem
Nu utilizați „Vagifem”:
- dacă aveți, ați avut sau sunt suspectați că aveți cancer de sân
- dacă ați avut sau sunteți suspectat că aveți o tumoare malignă a cărei creștere este sensibilă la estrogen, de exemplu în endometru (mucoasa uterului)
- dacă ați fost sau ați fost tratat în trecut pentru formarea cheagurilor de sânge în arterele sau venele picioarelor, sau în plămâni sau alte părți ale corpului (embolus)
- dacă aveți angină (durere toracică severă) sau dacă ați avut un infarct miocardic sau un accident vascular cerebral
- dacă aveți porfirie (boală metabolică moștenită din cauza unei modificări a metabolismului pigmenților din sânge)
- dacă sunteți hipersensibil la substanțele active sau la oricare dintre excipienți.
Precauții pentru utilizare Ce trebuie să știți înainte de a lua Vagifem
Dacă aveți oricare dintre următoarele afecțiuni, vă rugăm să vă informați medicul înainte de a începe tratamentul cu "Vagifem':
- dacă nu au trecut încă 12 luni de la ultimul ciclu menstrual
- dacă aveți sau ați avut afecțiuni hepatice severe în trecut
- dacă aveți perioade neregulate sau sângerări vaginale recente
- dacă aveți sau ați avut „hiperplazie a endometrului” (îngroșarea mucoasei uterului)
- dacă aveți oricare dintre următoarele probleme ereditare rare: intoleranță la galactoză, deficit de lactază, sindrom de malabsorbție a glucozei / galactozei.
Acordați o atenție deosebită atunci când utilizați „Vagifem”:
Înainte de a începe HRT, medicul dumneavoastră vă va întreba despre istoricul medical personal și familial. Este posibil ca medicul dumneavoastră să vă efectueze un examen sanitar și / sau pelvian (abdomenul inferior) și un examen ginecologic.
Odată ce HRT a început, se vor face în continuare controale medicale periodice (cel puțin anual) pentru a evalua cu precizie riscurile și beneficiile continuării terapiei.
- Se efectuează screening mamografic și citologie vaginală (test PAP) la intervale regulate.
- Verificați în mod regulat dacă există modificări la nivelul sânilor, cum ar fi mici depresiuni ale pielii, modificări ale mamelonului sau orice întărire vizibilă sau vizibilă.
Unele afecțiuni se pot agrava în timpul TSH. Deci, dacă aveți, ați avut în trecut sau sunteți în pericol pentru oricare dintre următoarele condiții, medicul dumneavoastră vă poate solicita verificări mai frecvente:
- fibroame uterine sau endometrioză (prezența mucoasei uterine în locații anormale) "
- formarea de cheaguri de sânge în picioare sau plămâni (vezi secțiunea „cheaguri de sânge”)
- membru al familiei de gradul întâi care are sau a avut cancer de sân sau o tumoare a cărei creștere este sensibilă la estrogen (de exemplu, cancerul uterului sau ovarelor)
- hipertensiune arterială (hipertensiune arterială)
- tulburări hepatice
- Diabet
- pietre ale vezicii biliare
- migrenă sau cefalee severă
- lupus eritematos sistemic (boală autoimună)
- epilepsie (boala care duce la convulsii)
- astm
- otoscleroză (boală ereditară a urechii medii)
- hipertrigliceridemie (creșterea trigliceridelor din sânge)
- insuficiență cardiacă sau renală.
Dacă observați o modificare a oricăreia dintre condițiile de mai sus și luați Vagifem, spuneți medicului dumneavoastră.
Datorită administrării topice a vagifemului și a concentrațiilor scăzute de estradiol conținute în acesta, recăderea sau agravarea afecțiunilor de mai sus, precum și apariția afecțiunilor menționate mai sus, este mai puțin probabilă decât se observă la tratamentul estrogenic sistemic.
Trebuie să întrerupeți imediat tratamentul cu „Vagifem” și să vă adresați medicului dumneavoastră:
- dacă pielea ta devine galbenă (icter)
- dacă observați o creștere semnificativă a tensiunii arteriale
- dacă observați o durere de cap bruscă severă (cum ar fi migrenă)
- în caz de sarcină.
Efecte asupra sistemului cardiovascular
Boala de inima
HRT nu este recomandat femeilor care suferă sau au suferit recent de boli de inimă. Dacă ați avut boli de inimă, spuneți medicului dumneavoastră despre începerea THS, care nu are efect preventiv asupra bolilor de inimă.
Studiile cu HRT care conțin estrogeni conjugați și acetat de medroxiprogesteron ca progestativ au arătat un posibil risc crescut de boli de inimă în primul an de tratament. Pentru alte tipuri de HRT, riscul este probabil să fie similar, deși nu este încă dovedit.
Spuneți imediat medicului dumneavoastră dacă aveți dureri în piept care se extind pe braț sau gât și încetați să luați medicamentul până când medicul dumneavoastră vă dă permisiunea de a continua. Această durere ar putea fi un simptom al bolilor de inimă.
Accident vascular cerebral
Cercetări recente sugerează un risc crescut mic de accident vascular cerebral legat de utilizarea HRT. Alți factori care pot crește riscul de accident vascular cerebral includ:
- vârstă
- tensiune arterială crescută
- fum
- consum excesiv de alcool
- bătăi neregulate ale inimii.
Spuneți medicului dumneavoastră dacă aveți oricare dintre factorii de mai sus sau dacă ați avut un accident vascular cerebral în trecut pentru a lua în considerare începerea TSH..
Date în comparație
Pentru femeile care nu sunt consumatoare de TSH, aproximativ 3 cazuri de accident vascular cerebral la 1.000 de femei cu vârste cuprinse între 50 și 59 de ani și aproximativ 11 la 1.000 de femei cu vârste cuprinse între 60 și 69 de ani au fost estimate pe parcursul a 5 ani.
Pentru femeile care utilizează HRT, există 4 atacuri cerebrale la 1000 de femei cu vârste cuprinse între 50 și 59 de ani și 15 la 1000 de femei cu vârste cuprinse între 60 și 69 de ani.
Informați-vă imediat medicul dacă aveți dureri de cap inexplicabile, de tip migrenă, cu sau fără tulburări vizuale și încetați să luați medicamentul până când medicul dumneavoastră vă autorizează să continuați.
O durere de cap asemănătoare migrenei ar putea fi un simptom precoce al unui accident vascular cerebral.
Tromb
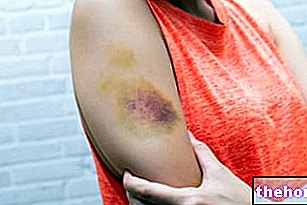
HRT poate crește riscul formării de cheaguri de sânge în interiorul venelor (denumită și tromboză venoasă profundă sau TVP), în special în primul an de tratament. Aceste cheaguri de sânge nu sunt periculoase de cele mai multe ori, dar dacă se rup. Și călătorind către plămâni, pot provoca dureri în piept, dificultăți de respirație, colaps și chiar moarte. Această afecțiune este denumită embolie pulmonară sau PE.
Tromboza venoasă profundă și embolia pulmonară sunt exemple de afecțiuni cunoscute sub numele de tromboembolism venos sau TEV.
Sunteți expus riscului de formare a trombului dacă:
- dacă ești obez
- dacă ați avut cheaguri de sânge în trecut
- dacă membruul familiei dvs. de gradul întâi a avut cheaguri de sânge în trecut
- dacă ați avut una sau mai multe avorturi spontane
- dacă aveți probleme de coagulare care necesită tratament cu anticoagulante (medicamente asemănătoare warfarinei)
- dacă trebuie să fiți imobilizat mult timp din cauza unei intervenții chirurgicale majore, traume sau boli
- dacă aveți o afecțiune rară, cum ar fi lupusul eritematos sistemic (LES).
Spuneți medicului dumneavoastră dacă aveți oricare dintre afecțiunile enumerate mai sus pentru a lua în considerare începerea THS.
Date în comparație
Pentru femeile care nu sunt consumatoare de TSH, aproximativ 3 cazuri de TEV la 1.000 de femei cu vârste cuprinse între 50 și 59 de ani și aproximativ 8 la 1.000 de femei cu vârste cuprinse între 60 și 69 de ani au fost estimate pe parcursul a 5 ani.
Pentru femeile care utilizează TSH, cazurile de TEV devin 7 la 1.000 de femei cu vârste cuprinse între 50 și 59 de ani și 17 cazuri de TEV la 1.000 de femei cu vârste cuprinse între 60 și 69 de ani.
Informați imediat medicul dacă aveți edem dureros al membrelor inferioare (picioare umflate), dureri bruște în piept sau dificultăți de respirație și încetați să luați medicamentul până când medicul dumneavoastră vă autorizează să continuați. Aceste probleme ar putea fi simptome ale unui tromboembolism.
Spuneți medicului dumneavoastră dacă aveți nevoie de o intervenție chirurgicală.
HRT va fi oprit cu 4 până la 6 săptămâni înainte de intervenția chirurgicală pentru a reduce riscul apariției unui cheag de sânge. Medicul dumneavoastră vă va sfătui să reluați THS.
Efecte asupra riscului de cancer
Cancer mamar
Femeile care au sau au avut cancer mamar nu ar trebui să ia TSH.
Administrarea HRT crește ușor riscul de cancer mamar, precum și debutul tardiv al menopauzei.
Riscul pentru o femeie aflată în postmenopauză care ia THS numai cu estrogen de 5 ani este echivalent cu cel al unei femei de aceeași vârstă care încă menstruează în acel moment și care nu ia THS. Riscul pentru o femeie care ia estrogen combinat / progestativ HRT este mai mare decât pentru femeile care iau estrogen singur (dar combinația estrogen-progestagen are beneficii pentru endometru, vezi secțiunea „Cancer endometrial”).
Pentru toate HRT, riscul suplimentar de cancer mamar devine evident în câțiva ani de la inițierea terapiei și crește cu durata utilizării, dar revine la valoarea inițială în aproximativ 5 ani de la întreruperea tratamentului.
Riscul de cancer mamar crește, de asemenea:
- dacă aveți o rudă de gradul 1 (mama, sora sau bunica) care a avut cancer la sân
- dacă ești obez.
Date în comparație
Dintre femeile în vârstă de 50 de ani care nu utilizează TSH, aproximativ 32 de cancere de sân sunt diagnosticate la 1000 de femei în perioada până la vârsta de 65 de ani. Dintre femeile care încep THS numai cu estrogen la vârsta de 50 de ani și o iau timp de 5 ani, vor exista 33-34 la 1.000 de femei diagnosticate cu cancer de sân (1-2 cazuri suplimentare).
Dacă aportul este continuat timp de 10 ani, cancerele de sân diagnosticate devin 37 la 1.000 de femei (5 cazuri suplimentare).
Pentru femeile care încep HRT combinat estrogen-progestagen la vârsta de 50 de ani și o iau timp de 5 ani, vor exista 38 de cancer de sân diagnosticat la 1.000 de femei (6 cazuri suplimentare).
Dacă aportul este continuat timp de 10 ani, cancerele de sân diagnosticate devin 51 la 1.000 de femei (19 cazuri suplimentare).
Consultați-vă medicul cât mai curând posibil, dacă aveți modificări ale sânilor, cum ar fi mici depresiuni ale pielii, modificări ale mamelonului sau orice întărire vizibilă sau perceptibilă.
Cancer endometrial (cancer al mucoasei uterului)
Utilizarea HRT numai cu estrogen pentru o lungă perioadă de timp poate crește riscul de cancer endometrial.
Luarea unui progestogen în plus față de estrogen reduce riscul suplimentar.
Doza de estradiol în Vagifem este mică, iar tratamentul este local. Absorbția sistemică modestă poate apărea la unii pacienți.
Dacă uterul este încă prezent, medicul dumneavoastră va lua în considerare dacă este necesar să prescrieți un progestogen asociat estrogenului sau un TSH combinat estrogen-progestagen.
Dacă uterul a fost îndepărtat (cu histerectomie), medicul dumneavoastră vă va discuta oportunitatea de a lua doar estrogenul fără progestogenul asociat.
Dacă uterul a fost parțial îndepărtat din cauza endometriozei, orice resturi endometriale rămase pot fi expuse riscului. Medicul dumneavoastră vă va discuta apoi cu privire la oportunitatea administrării HRT estrogen-progestagen.
Date în comparație
Dintre femeile care au uter netratat cu TSH, sunt diagnosticate aproximativ 5 cazuri de cancer endometrial la 1000 de femei cu vârste cuprinse între 50 și 65 de ani.
Dintre femeile care utilizează HRT numai cu estrogen, numărul crește de 2 până la 12 ori în funcție de doză și durata tratamentului.
Adăugarea unui progestogen la estrogenul HRT reduce substanțial riscul de cancer endometrial.
Apariția sângerărilor intermenstruale sau a petelor (scurgeri intermenstruale mici) în special în timpul primelor cure de tratament nu trebuie să vă îngrijoreze.
Adresați-vă medicului dumneavoastră dacă sângerări puternice sau pete continuă să apară după primele luni de tratament, apare după câteva luni de tratament sau persistă după întreruperea tratamentului: aceste simptome ar putea indica o îngroșare a endometrului.
Cancer ovarian
Cancerul ovarian (cancerul ovarelor) este o afecțiune foarte rară, dar gravă. Diagnosticul este dificil, deoarece simptomele clare nu sunt adesea prezente.
Unele studii au indicat faptul că administrarea HRT numai cu estrogen pentru mai mult de 5 ani crește riscul de cancer ovarian.Nu se știe dacă alte tipuri de HRT pot crește riscul în mod similar.
Demenţă
HRT nu are efect preventiv asupra pierderii de memorie. Un studiu efectuat la femei care au început terapia hormonală estrogen-progestagen după vârsta de 65 de ani a indicat un posibil risc crescut de demență.
Alte conditii
Femeile cu hipertrigliceridemie care iau TSH pot prezenta creșteri excesive ale trigliceridelor din sânge, ceea ce poate duce la pancreatită.
Dacă luați terapie de substituție tiroidiană (bazată pe tiroxină), avertizați-vă medicul, care poate necesita verificări mai frecvente ale funcției tiroidiene.
HRT poate afecta rezultatele unor teste de sânge sau urină. Spuneți medicului dumneavoastră că luați Vagifem dacă acesta vă cere să faceți teste hormonale.
Interacțiuni Ce medicamente sau alimente pot modifica efectul Vagifem
Spuneți medicului dumneavoastră dacă luați sau ați luat recent orice alte medicamente - chiar și cele care nu au fost prescrise.
Cu toate acestea, deoarece Vagifem se administrează local și conține o doză mică de estradiol, se consideră puțin probabil să interacționeze cu alte medicamente.
Avertismente Este important să știm că:
Sarcina
„Vagifem” nu este indicat în timpul sarcinii.
Dacă sunteți sau suspectați că sunteți gravidă, nu luați acest medicament. Dacă rămâneți gravidă, suspendați acest m
Timp de hrănire
dacă alăptați, nu luați acest medicament.
Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nimeni.
Informații importante despre unele dintre ingredientele „Vagifem”
Vagifem conține lactoză. Dacă medicul dumneavoastră v-a diagnosticat cu „intoleranță la unele zaharuri, contactați-l înainte de a lua acest medicament”.
Doze și metoda de utilizare Cum se utilizează Vagifem: Doze
Utilizați întotdeauna Vagifem exact așa cum v-a spus medicul dumneavoastră. Dacă aveți dubii, trebuie să vă adresați medicului dumneavoastră.
Dozare
Vagifem se administrează intravaginal cu ajutorul aplicatorului special.Doza inițială: un comprimat vaginal pe zi timp de două săptămâni.
Doza de întreținere: un comprimat vaginal de două ori pe săptămână.
Tratamentul poate fi început în orice zi.
Dacă se omite o doză, trebuie luată de îndată ce vă amintiți. Evitați să luați o doză dublă.
Pentru inițierea și continuarea tratamentului simptomelor postmenopauzale, trebuie utilizată cea mai mică doză eficientă pentru cea mai scurtă durată posibilă.
Vagifem poate fi utilizat atât la femeile cu uter intact, cât și la femeile histerectomizate.
Absorbția minimă poate să apară în timpul tratamentului, în special în primele două săptămâni, dar întrucât nivelurile plasmatice de estradiol după primele două săptămâni nu depășesc de obicei cele găsite în perioada postmenopauză, nu este recomandată adăugarea unui progestogen.
Terapia trebuie continuată numai atâta timp cât beneficiul obținut în ameliorarea simptomelor severe depășește riscul.
Administrare
- Scoateți un singur blister și deschideți-l la capete așa cum se arată. (Ilustrație)
- Introduceți cu grijă aplicatorul în vagin până când se întâlnește rezistența. (Ilustrație)
- Pentru a elibera tableta, apăsați cu atenție butonul până când auziți un clic. Tableta este astfel protejată imediat de peretele vaginal. Nu va cădea dacă stă în picioare sau merge. (ilustrare)
- Scoateți aplicatorul și aruncați-l.
Uitarea unei aplicații
Nu luați doze duble pentru a înlocui ceea ce este uitat. Dacă uitați să luați o tabletă vaginală, luați una imediat ce vă amintiți.
Lipsirea unuia sau a mai multor comprimate Vagifem poate crește probabilitatea de sângerare sau depistare.
Supradozaj Ce trebuie făcut dacă ați luat prea mult Vagifem
Simptomele supradozajului pot include: greață, vărsături.
Aceste simptome dispar la întreruperea tratamentului sau la reducerea dozei.
În cazul administrării accidentale a unei doze excesive de medicament, anunțați imediat medicul dumneavoastră sau mergeți la cel mai apropiat spital.
DACĂ AȚI ORICE DUBITĂ CU PRIVIRE LA UTILIZAREA VAGIFEM, VĂ RUGĂM SĂ LUAȚI-VĂ ÎN CONTACT CU MEDICUL sau FARMACISTUL.
Efecte secundare Care sunt efectele secundare ale Vagifem
La fel ca toate medicamentele, „Vagifem” poate avea efecte secundare care dispar în general după primele luni de tratament, care pot fi împărțite după cum urmează:
peste 640 de pacienți au fost tratați cu Vagifem în diferite studii clinice, inclusiv peste 200 de pacienți tratați timp de 28-64 săptămâni. Evenimentele adverse legate definitiv de administrarea de estrogeni care au apărut cu o incidență ridicată în grupul de tratament comparativ cu pacienții netratați (placebo), sunt clasificate ca „Frecvente (> 1/100;
Rata de detectare spontană a evenimentelor adverse legate de Vagifem este de aproximativ 1 caz la 10.000 de pacienți ani. Evenimentele adverse pentru care nu s-a găsit o frecvență crescută în studiile clinice, dar care au fost raportate spontan și care, pe opinie unanimă, trebuie considerate posibil legate de tratamentul cu Vagifem sunt, prin urmare, clasificate ca „Foarte rare (
Experiența după punerea pe piață nu este supusă raportării, în special pentru reacțiile adverse ușoare și deja recunoscute. Frecvențele prezentate ar trebui deci interpretate în lumina celor de mai sus.
Cele mai raportate reacții adverse la medicament sunt: sângerări și tulburări vaginale. Evenimentele adverse legate de terapia cu estrogeni, cum ar fi durerile mamare, edemul periferic și sângerările postmenopauzale, sunt cel mai probabil prezente doar la începutul tratamentului cu Vagifem.
Următoarele reacții adverse au fost raportate în asociere cu tratamentul cu estrogeni:
- Infarctul miocardic și bolile de inimă
- Colelitiaza
- Tulburări ale pielii și ale țesutului subcutanat: cloasma, eritem multiform, eritem nodos, purpură vasculară, prurit
- Candidoza vaginală
- Riscul de a dezvolta cancer endometrial (vezi pct. 4.4)
- hiperplazie endometrială sau fibrom uterin mărit *
- tromboembolism venos
- Insomnie
- Epilepsie
- Tulburări ale libidoului
- Agravarea astmului
- Demență probabilă (vezi pct. 4.4).
* La femeile care nu sunt histerectomizate
De obicei, efectele secundare nu sunt frecvente și nu durează mult.
Va trebui să încetați să luați „Vagifem” și să vă adresați medicului dumneavoastră:
- dacă apare formarea de tromb (vezi secțiunea „Tromb”)
- dacă aveți brusc o vedere slabă, dureri de cap severe sau migrenă (vezi secțiunea „AVC”)
- dacă aveți dureri bruste de piept care se extind pe braț sau gât (vezi secțiunea „Boli de inimă”)
- dacă pielea ta devine galbenă (icter)
- în caz de sarcină.
Dacă vreuna dintre reacțiile adverse devine gravă sau dacă observați orice reacție adversă nemenționată în acest prospect, vă rugăm să spuneți medicului dumneavoastră sau farmacistului.
Expirare și reținere
Nu lăsați Vagifem la îndemâna și vederea copiilor.
Nu utilizați Vagifem după data de expirare înscrisă pe etichetă
Data de expirare se referă la ultima zi a lunii.
Data de expirare indicată se referă la produsul ambalat intact, depozitat corect.
A nu se păstra la temperaturi peste 25 ° C. A nu se păstra la frigider. Păstrați recipientul în cutie.
Medicamentele nu trebuie aruncate pe calea apei uzate sau a deșeurilor menajere. Întrebați farmacistul cum să aruncați medicamentele pe care nu le mai utilizați. Acest lucru va ajuta la protejarea mediului.
Ce conține Vagifem
Un comprimat vaginal filmat conține:
Ingrediente active: estradiol 25 micrograme (sub formă de estradiol hemihidrat)
Excipienți: hipromeloză, lactoză monohidrat, amidon de porumb, stearat de magneziu
Acoperire cu film: hipromeloză și macrogol 6000.
Cum arată Vagifem și conținutul ambalajului
Vagifem se prezintă sub formă de tablete vaginale filmate.
Fiecare tabletă este plasată într-un aplicator de unică folosință.
Aplicatoarele sunt ambalate în blistere.
Fiecare pachet conține 15 aplicatoare. Comprimatele sunt gravate cu NOVO 279.
Prospect sursă: AIFA (Agenția italiană pentru medicamente). Conținut publicat în ianuarie 2016. Este posibil ca informațiile prezente să nu fie actualizate.
Pentru a avea acces la cea mai actualizată versiune, este recomandabil să accesați site-ul web AIFA (Agenția italiană pentru medicamente). Declinare de responsabilitate și informații utile.
01.0 DENUMIREA PRODUSULUI MEDICAMENTAL
VAGIFEM
02.0 COMPOZIȚIA CALITATIVĂ ȘI CANTITATIVĂ
Fiecare comprimat vaginal filmat conține: Ingredient activ. Estradiol: 25 mcg (sub formă de estradiol hemihidrat) de
Pentru lista completă a excipienților, vezi secțiunea 6.1.
03.0 FORMA FARMACEUTICĂ
Comprimate vaginale filmate.
Comprimate filmate, biconvexe, albe, gravate cu NOVO 279. Diametru: 6 mm.
Vagifem se află în tablete hidrofile, cu o matrice derivată din celuloză care se hidratează în contact cu umiditatea, eliberând 17β-estradiol.
04.0 INFORMAȚII CLINICE
04.1 Indicații terapeutice
Vagifem este indicat pentru tratamentul vaginitei cu deficit de estrogen atrofic.
Experiența în tratarea femeilor cu vârsta peste 65 de ani este limitată.
04.2 Doze și mod de administrare
Vagifem se administrează intravaginal cu ajutorul aplicatorului special.Doza inițială: un comprimat vaginal pe zi timp de două săptămâni.Doza de întreținere: un comprimat vaginal de două ori pe săptămână.
Tratamentul poate fi început în orice zi. În cazul în care se omite o doză, este mai bine să o luați imediat ce vă amintiți. Este bine să evitați să luați o doză dublă. Pentru inițierea și continuarea tratamentului simptomelor postmenopauzei, trebuie utilizată cea mai mică doză eficientă pentru cea mai scurtă durată posibilă (vezi și pct. 4.4). Vagifem poate fi utilizat atât la femeile cu uter intact, cât și la femeile histerectomizate. În timpul tratamentului. absorbția poate să apară, în special în primele două săptămâni, dar întrucât nivelurile plasmatice de estradiol după primele două săptămâni nu depășesc de obicei cele găsite în perioada postmenopauză, nu este recomandată adăugarea unui progestogen. Terapia trebuie continuată numai atâta timp cât beneficiul obținut în ameliorarea simptomelor severe depășește riscul.
Administrare
Deschideți blisterul din partea butonului.
Introduceți aplicatorul în vagin până când se întâlnește rezistența (8-10 cm).
Eliberați tableta apăsând butonul.
Scoateți aplicatorul și aruncați-l.
04.3 Contraindicații
- Cancer de sân actual, trecut sau suspectat
- Tumori maligne actuale sau suspectate de estrogen-dependente (de exemplu, cancer endometrial)
- Sângerări genitale nediagnosticate
- Hiperplazia endometrială netratată
- Tromboembolism venos idiopatic anterior sau actual (tromboză venoasă profundă, embolie pulmonară)
- Hipersensibilitate cunoscută la substanța activă sau la unul dintre excipienți
- Porfiria
04.4 Avertismente speciale și precauții adecvate pentru utilizare
Pentru tratamentul simptomelor postmenopauzale, terapia de substituție hormonală (HRT) trebuie începută numai dacă simptomele sunt de natură să afecteze calitatea vieții. În toate cazurile, o „analiză atentă a beneficiilor și riscurilor ar trebui făcută cel puțin anual, iar HRT ar trebui continuată numai dacă beneficiile depășesc riscurile.
Examinare clinică / urmărire
Înainte de inițierea sau restabilirea TSH, ar trebui evaluat un istoric medical personal și familial complet. Examenul general și ginecologic (inclusiv examenul fizic al bazinului și sânilor) trebuie să fie ghidat de istoricul clinic și de contraindicații și avertismente pentru utilizarea medicamentului. În timpul tratamentului, se recomandă efectuarea de controale clinice periodice a căror frecvență și natură trebuie adaptate fiecărei femei. Pacienții trebuie sfătuiți să raporteze medicului orice modificare a sânilor (vezi „Cancer de sân” de mai jos). Investigațiile clinice, inclusiv mamografia, trebuie efectuate în conformitate cu protocoalele clinice acceptate în prezent și cu nevoile clinice ale fiecărui caz.
Condiții care necesită un control special
În cazul în care ar trebui să apară oricare dintre următoarele afecțiuni, să se fi manifestat anterior și / sau să se înrăutățească în timpul sarcinii sau al tratamentului hormonal anterior, ar fi indicat să evaluați cu atenție femeia. Trebuie remarcat faptul că aceste afecțiuni pot reapărea sau se pot agrava în timpul tratamentului cu Vagifem, în special:
- Leiomiom (fibrom uterin) sau endometrioză
- Istoric sau factori de risc pentru boala tromboembolică (vezi mai jos)
- Hipertensiune
- Hepatopatii (de exemplu, adenom hepatic)
- Diabet zaharat cu sau fără complicații vasculare
- Colelitiaza
- Migrenă sau cefalee (severă)
- Lupus eritematos sistemic
- Istoricul hiperplaziei endometriale (vezi mai jos)
- Epilepsie
- Astm
- Otoscleroza
Datorită administrării topice a Vagifem și a concentrațiilor scăzute de estradiol conținute în acesta, recidiva sau agravarea afecțiunilor de mai sus este mai puțin probabilă decât se observă la tratamentul sistemic cu estrogeni.
Motive pentru întreruperea imediată a tratamentului
Terapia trebuie suspendată dacă există contraindicații și în următoarele situații:
- Icter și deteriorarea funcției hepatice - Creșterea semnificativă a tensiunii arteriale
- Apariția cefaleei asemănătoare migrenei
- Sarcina
Hiperplazia endometrială
Femeile cu uter intact cu sângerări anormale de etiologie incertă sau femeile cu uter intact tratate anterior cu estrogeni dezechilibrați trebuie evaluate cu atenție pentru o posibilă hiperstimulare / neoplasm malign al endometrului înainte de a începe tratamentul cu Vagifem. de estrogen singur pentru perioade prelungite (vezi pct. 4.8). Adăugarea unui progestativ pentru cel puțin 12 zile ale ciclului la femeile care nu sunt histerectomizate reduce semnificativ acest risc. Doza de estradiol în Vagifem este mică, iar tratamentul este local. Absorbția sistemică modestă poate să apară la unii pacienți. Cu toate acestea, tratamentul cu Vagifem nu este asociat cu un risc crescut de hiperplazie endometrială sau carcinom uterin. progestogenul este amânat la evaluarea medicului.
În general, terapia de substituție estrogenică nu trebuie prescrisă mai mult de un an fără efectuarea unei alte evaluări clinice, inclusiv examen ginecologic. Dacă în primele luni de tratament apar sângerări revărsate și pete sau dacă astfel de episoade apar după o perioadă de timp de la începerea terapiei sau continuă după întreruperea terapiei, trebuie verificată cauza acestor fenomene; de asemenea, prin intermediul biopsiei „ endometru care vizează excluderea neoplasmelor maligne ale endometrului. Stimularea dezechilibrată a estrogenului poate duce la transformarea premalignă sau malignă a focarelor reziduale ale endometriozei. Adăugarea de progestogeni la HRT numai cu estrogen este recomandată la femeile supuse histerectomiei pentru endometrioză. în special în caz de reziduuri endometrioza.
Vagifem este un preparat local de estradiol cu doze mici, prin urmare reapariția următoarelor afecțiuni este mai puțin probabilă decât în cazul tratamentului estrogenic sistemic.
Cancer mamar
Un studiu clinic randomizat controlat cu placebo, studiul Women’s Health Initiative (WHI) și studiile epidemiologice, inclusiv Studiul Million Women (MWS), au arătat un risc crescut de cancer mamar la femeile care au luat preparate pe bază de cancer mamar de mulți combinații de estrogen sau estrogen-progestativ sau tibolonă pentru HRT (vezi pct. 4.8). Pentru toate medicamentele enumerate în HRT, un risc excesiv devine evident în câțiva ani de utilizare și crește odată cu durata de utilizare, dar revine la valoarea inițială în câțiva ani. (cel mult cinci) ani de la întreruperea tratamentului. În MWS, riscul relativ de cancer mamar cu estrogeni equini conjugați (CEE) sau estradiol (E2) a fost mai mare atunci când s-a adăugat un progestogen atât în regim secvențial, cât și în regim continuu, indiferent de tipul de progestin. Nu au existat dovezi ale unui risc diferit între diferitele moduri de administrare.În studiul WHI, administrarea combinată continuă de estrogen ecvin conjugat și acetat de medroxiprogesteron (CEE + MPA) a fost asociată cu cancerele de sân care erau puțin mai mari și aveau metastaze mai frecvente. în ganglionii limfatici locali decât placebo. HRT, în special combinația estrogen-progestagen, mărește densitatea imaginilor mamografice care pot afecta negativ detectarea radiologică a cancerului de sân.
Tromboembolism venos
HRT este asociată cu un risc relativ crescut de a dezvolta tromboembolism venos (TEV), adică tromboză venoasă profundă sau embolie pulmonară. Un studiu controlat randomizat și studii epidemiologice au arătat un risc crescut de 2 până la 3 ori la femeile care iau TSH comparativ cu femeile care nu sunt consumatoare de THS. În acest din urmă, se estimează că numărul cazurilor de tromboembolism venos care va apărea pe o perioadă de 5 ani este de aproximativ 3 cazuri la 1000 de femei cu vârste cuprinse între 50 și 59 de ani și 8 la 1000 de femei cu vârste cuprinse între 60 și 69 de ani. Se estimează că la femeile sănătoase care utilizează TSH timp de 5 ani, numărul de cazuri suplimentare de tromboembolism venos pe o perioadă de 5 ani este de 2-6 cazuri (cea mai bună estimare = 4) la 1000 de femei. 50-59 de ani și 515 cazuri (cea mai bună estimare = 9) la 1000 de femei cu vârsta cuprinsă între 60 și 69 de ani. Aceste evenimente sunt mai susceptibile să apară în primul an de TSH decât în anii următori. Factorii de risc recunoscuți în general pentru tromboembolism venos includ: istoric familial sau personal obezitate severă (IMC> 30 kg / m2), lupus eritematos sistemic. Nu există un consens asupra rolului posibil al varicelor în tromboembolismul venos Pacienții cu antecedente de tromboembolism venos sau cu stări trombofile cunoscute prezintă un risc crescut de tromboembolism venos. HRT poate crește acest risc. Un „istoric personal sau familial de episoade tromboembolice sau avorturi spontane recurente, ar trebui bine evaluat pentru a exclude o predispoziție la tromboză. să fie considerat ca fiind contraindicat. Femeile deja tratate cu anticoagulante necesită o evaluare atentă a raportului beneficiu / risc al TSH.
Riscul de tromboembolism venos poate fi „crescut temporar în cazul imobilizării prelungite, traume sau intervenții chirurgicale majore. Ca la toți pacienții, în perioada postoperatorie trebuie acordată o atenție deosebită măsurilor de profilaxie care vizează prevenirea episoadelor de tromboembolism venos rezultate în urma intervenției chirurgicale. Când se anticipează imobilizarea prelungită după o intervenție chirurgicală electivă, în special o intervenție chirurgicală abdominală sau chirurgie ortopedică a membrelor inferioare, ar trebui luată în considerare întreruperea temporară a HRT dacă este posibil cu 4-6 săptămâni înainte de intervenția chirurgicală.
Dacă tromboembolismul venos se dezvoltă după inițierea terapiei, medicamentul trebuie întrerupt. Femeile trebuie sfătuite să contacteze imediat medicul dacă apar simptome care se pot referi la tromboembolism venos (de exemplu, membrele inferioare umflate și dureroase, dureri bruste toracice, dispnee),
Boală coronariană (CAD)
Studiile controlate randomizate nu au prezentat beneficii cardiovasculare în tratamentul continuu combinat cu estrogeni conjugați și acetat de medroxiprogeronă (MPA). Două studii clinice mari (WHI și HERS sau Studiul de înlocuire a inimii și estrogenului / progestinului) arată un posibil risc crescut de morbiditate cardiovasculară în primul an de tratament și nici un beneficiu general. Pentru alte tipuri de HRT există doar date limitate disponibile. studii controlate care au examinat efectele asupra morbidității sau mortalității cardiovasculare. Prin urmare, este îndoielnic dacă aceste concluzii pot fi extinse și la HRT cu alte produse.
Un mare studiu clinic randomizat (WHI-trial) a arătat, ca efect secundar, un risc crescut de accident vascular cerebral ischemic la femeile sănătoase în timpul terapiei combinate continue cu estrogeni conjugați și MPA. La femeile care nu sunt tratate cu TSH, numărul cazurilor de accident vascular cerebral care pot apărea pe o perioadă de 5 ani este estimat la aproximativ 3 la 1000 de femei cu vârste cuprinse între 50-59 și 11 la 1000 de femei cu vârste cuprinse între 60 și 69 de ani. Se estimează că pentru femeile care utilizează estrogen conjugat și AMP timp de 5 ani, numărul de cazuri suplimentare este cuprins între 0 și 3 (cea mai bună estimare = 1) la 1000 de femei cu vârsta cuprinsă între 50-59 și între 1 și 9 (cea mai bună estimare = 4) pe 1000 de femei cu vârste cuprinse între 60 și 69 de ani. Nu se știe dacă acest risc crescut se extinde și la HRT cu alte produse.
În unele studii epidemiologice s-a demonstrat că TSH de numai estrogen pe termen lung (cel puțin 5-10 ani) la femeile histerectomizate este asociată cu un risc crescut de cancer ovarian. Este incert dacă THS pe termen lung cu produse combinate implică o riscați de cel prezent cu estrogenul singur.
Demenţă
Nu există dovezi concludente ale îmbunătățirii funcției cognitive. Din studiul WHI există dovezi ale unui risc crescut de demență probabilă la femeile care încep tratamentul combinat continuu combinat cu estrogen (CEE) + MPA după vârsta de 65 de ani. Nu se știe dacă aceste constatări se aplică femeilor tinere aflate în postmenopauză sau altor produse HRT. Alte afecțiuni Estrogenii pot provoca retenție de apă și, prin urmare, este recomandabil să monitorizați cu atenție femeile cu boli de inimă sau boli de rinichi. de substanțe active.conținute în Vagifem.
Alte conditii
Femeile cu hipertrigliceridemie preexistentă trebuie urmărite îndeaproape pe toată durata terapiei cu estrogeni sau THS. De la „în această condiție, au fost raportate cazuri de creștere bruscă a concentrațiilor plasmatice ale trigliceridelor și, în consecință, de pancreatită după terapia cu estrogeni.
Estrogenul crește nivelurile de TBG, globulina care leagă tiroida, rezultând o creștere a nivelurilor circulante ale hormonilor tiroidieni totali, măsurată ca iod legat de proteine (PBI), niveluri de T4 (prin cromatografie pe coloană sau radioimunotest) sau niveluri de T3 (prin radioimunotest). Absorbția cu rășină a T3 este „redusă: aceasta reflectă„ creșterea TBG. Fracțiile libere de T4 și T3 rămân neafectate. Alte proteine care leagă serul, cum ar fi globulina care leagă corticosteroizii (CBG) pot fi, de asemenea, crescute în ser. Globulina care leagă hormonul sexual ( SHBG), inducând o creștere a nivelurilor circulante de corticosteroizi și, respectiv, de hormoni sexuali. Concentrațiile hormonilor liberi sau biologic activi sunt nealterate. Alte proteine plasmatice pot fi crescute (substrat angiotensinogen / renină, alfa-Iantitripsină, ceruloplasmină).
Informații despre unele dintre ingredientele Vagifem
Vagifem conține lactoză: pacienții cu probleme ereditare rare de intoleranță la galactoză, deficit de lactază sau malabsorbție la glucoză / galactoză nu trebuie să ia acest medicament.
04.5 Interacțiuni cu alte medicamente și alte forme de interacțiune
Deoarece „dozele mici de estradiol conținute în Vagifem sunt administrate local, nu sunt de așteptat interacțiuni relevante clinic.
04.6 Sarcina și alăptarea
Sarcina
Vagifem nu este indicat în timpul sarcinii. Dacă sarcina apare în timpul tratamentului cu Vagifem, tratamentul trebuie întrerupt imediat Rezultatele majorității studiilor epidemiologice privind expunerea involuntară a fătului la estrogeni indică faptul că nu există niciun efect teratogen sau fetotoxic.
Timp de hrănire
Vagifem nu este indicat în timpul alăptării.
04.7 Efecte asupra capacității de a conduce vehicule și de a folosi utilaje
Nu se cunosc efecte.
04.8 Efecte nedorite
Peste 640 de pacienți au fost tratați cu Vagifem în diferite studii clinice, inclusiv peste 200 de pacienți tratați timp de 28-64 săptămâni.Evenimentele adverse legate definitiv de administrarea de estrogeni care au apărut cu o incidență ridicată în grupul de tratament comparativ cu pacienții netratați (placebo), sunt clasificate ca „Frecvente (> 1/100;
Rata de detectare spontană a evenimentelor adverse legate de Vagifem este de aproximativ 1 caz la 10.000 de pacienți / an. tratamentul cu Vagifem este deci clasificat ca „Foarte rar (
Experiența după punerea pe piață nu este „supusă raportării, în special pentru reacțiile adverse ușoare și deja” recunoscute. Frecvențele prezentate ar trebui deci interpretate în lumina celor de mai sus.
Cele mai raportate reacții adverse la medicament sunt: sângerări și tulburări vaginale. Evenimentele adverse legate de terapia cu estrogeni, cum ar fi durerile mamare, edemul periferic și sângerările postmenopauzale, sunt cel mai probabil prezente doar la începutul tratamentului cu Vagifem.
Următoarele reacții adverse au fost raportate în asociere cu tratamentul cu estrogeni:
- Infarct miocardic și boli de inimă
- Colelitiaza
- Tulburări ale pielii și ale țesutului subcutanat: cloasma, eritem multiform, eritem nodos, purpură vasculară, prurit
- Candidoza vaginală
- Riscul de a dezvolta cancer endometrial (vezi pct. 4.4),
- hiperplazie endometrială sau mărirea fibromului uterin *
- tromboembolism venos
- Insomnie
- Epilepsie
- Tulburări ale libidoului
- Agravarea astmului
- Demență probabilă (vezi pct. 4.4)
* La femeile care nu sunt histerectomizate Au fost raportate următoarele reacții adverse cu estrogen sistemic sau estrogen progestagen HRT:
* Cancer mamar
Conform dovezilor dintr-un număr mare de studii epidemiologice și un studiu randomizat controlat cu placebo, Women’s Initiative (WHI), riscul general de cancer mamar crește odată cu creșterea duratei utilizării TSH. folosit.
Pentru HRT numai cu estrogen, se estimează că riscul relativ (RR) evidențiat de o re-analiză a datelor originale din 51 de studii epidemiologice (în care mai mult de 80% din terapiile de substituție hormonală au fost doar cu estrogen) și din Studiul epidemiologic al studiului Million Women (MWS), este similar cu 1,35 (95% CI 1,21-1,49) și 1,30 (95% CI 1,21-1,40).
Pentru HRT combinată cu estrogen plus progestativi, mai multe studii epidemiologice au raportat un risc global mai mare de cancer mamar decât estrogenul singur.
Studiul MWS a raportat că utilizarea diferitelor tipuri de hormon combinat estrogen-progestagen a fost asociată cu un risc mai mare de cancer de sân comparativ cu femeile care nu au primit niciodată terapie (RR = 2,00, IÎ 95%: 1,88 - 2,12) comparativ cu utilizarea numai estrogen (RR = 1,30, 95% CI: 1,21 - 1,40) sau utilizarea tibolonului (RR = 1,45; 95% CI 1,25 - 1,68).
Studiul WHI a raportat un risc estimat de 1,24 (IÎ 95% 1,01 - 1,54) după 5,6 ani de tratament combinat estrogen-progestogen HRT (CEE + MPA) la toți utilizatorii, comparativ cu placebo.
Riscurile absolute calculate de studiile MWS și WHI sunt prezentate mai jos:
MWS a estimat, pe baza incidenței medii cunoscute a cancerului de sân în țările dezvoltate, că:
• Pentru femeile care nu utilizează HRT, se așteaptă ca aproximativ 32 din 1000 de femei să fie diagnosticate cu cancer de sân între 50 și 64 de ani. Pentru 1000 de femei care utilizează sau au folosit recent TSH, numărul de cazuri suplimentare în perioada corespunzătoare va fi:
Pentru utilizatorii de terapie de substituție numai estrogenică
Între 0 și 3 (cea mai bună estimare = 1,5) pentru utilizare pe 5 ani
Între 3 și 7 (cea mai bună estimare = 5) pentru utilizare pe 10 ani.
Pentru utilizatorii de estrogen combinat plus progesteron HRT
între 5 și 7 (cea mai bună estimare = 6) pentru o utilizare de 5 ani
între 18 și 20 (cea mai bună estimare = 19) pentru utilizare pe 10 ani
Studiul WHI a estimat că, după 5,6 ani de urmărire la femeile cu vârsta cuprinsă între 50 și 79 de ani, încă 8 cazuri de cancer mamar invaziv la 10.000 de femei / an s-ar datora HRT combinat estrogen-progestogen (CEE + MPA). Conform calculelor extrapolate din datele studiilor clinice, se estimează că:
* Pentru 1000 de femei din grupul placebo,
sau aproximativ 16 cazuri de cancer mamar invaziv ar fi diagnosticate în termen de 5 ani
* Pentru 1000 de femei care au utilizat estrogen combinat + progestativ HRT (CEE + MPA), numărul de cazuri suplimentare ar fi
Între 0 și 9 (cea mai bună estimare = 4) pentru 5 ani de utilizare
Numărul de cazuri suplimentare de cancer de sân la femeile care utilizează TSH este în general similar pentru toate femeile care încep THS, indiferent de vârsta de inițiere a terapiei (între 45 și 65 de ani) (vezi pct. 4.4).
Cancer endometrial
La femeile cu uter intact, riscul de hiperplazie endometrială și cancer endometrial crește odată cu creșterea duratei de utilizare a estrogenului dezechilibrat. Conform datelor din studii epidemiologice, cea mai bună estimare a riscului este că pentru femeile care nu utilizează TSH, se așteaptă ca aproximativ 5 cazuri de cancer endometrial să fie diagnosticate la fiecare 1.000 de femei cu vârste cuprinse între 50 și 65 de ani. În funcție de durata tratamentului și doza de estrogen, riscul crescut raportat de cancer endometrial la femeile care utilizează estrogen dezechilibrat este de 2 până la 12 ori mai mare decât la cei care nu.
Adăugarea unui progestogen la terapia cu estrogeni reduce semnificativ acest risc ridicat.
** Tromboembolismul venos, cum ar fi tromboza venoasă profundă la nivelul picioarelor sau embolia pelviană și pulmonară, este mult mai frecvent în rândul utilizatorilor de THS decât al celor care nu utilizează. Pentru mai multe informații, consultați secțiunea 4.3 Contraindicații și 4.4 Atenționări și precauții speciale pentru utilizare.
04.9 Supradozaj
Nu au fost raportate cazuri de supradozaj.
Vagifem este "destinat tratamentului local intravaginal. Doza de estradiol este" atât de mică încât ar trebui administrat un număr considerabil de tablete pentru a aborda doza utilizată de obicei pentru utilizare sistemică. Tratamentul trebuie să fie simptomatic.
05.0 PROPRIETĂȚI FARMACOLOGICE
05.1 Proprietăți farmacodinamice
Grupa farmacoterapeutică: estrogeni neasociați naturali și semisintetici ATC G03CA03
Estrogeni naturali și semi-sintetici, simpli (pentru uz vaginal). Formularea activă, 17β-estradiolul sintetic, este identică din punct de vedere chimic și biologic cu estradiolul uman endogen. 17β-estradiolul endogen induce și menține caracteristicile sexuale feminine secundare și primare. Efectul biologic al 17β-estradiolului se realizează printr-o serie de receptori specifici. Complexul receptorilor steroizi se leagă de ADN-ul celular și induce sinteza proteinelor specifice.Maturizarea epiteliului vaginal depinde de estrogeni. Acestea cresc numărul de celule superficiale și intermediare comparativ cu celulele bazale. Estrogenii mențin pH-ul vaginal sub 4,5, ceea ce favorizează creșterea florei bacteriene normale, predominând Lactobacillus Döderlein.
05.2 "Proprietăți farmacocinetice
Un medicament estrogenic este bine absorbit prin piele, mucoase și tractul gastro-intestinal. Administrarea vaginală de estrogen ocolește prima etapă metabolică. S-a efectuat un studiu randomizat, dublu-orb, cu dublă perioadă, cu un singur centru încrucișat, pentru a evalua farmacocinetica Vagifem. După administrarea unei doze unice de Vagifem, concentrațiile plasmatice maxime au fost de aproximativ 175 pmol / L (48 pg / ml) După 14 zile de tratament, se poate găsi doar o absorbție marginală de 17β-estradiol, cu niveluri medii în intervalul postmenopauză. Un alt studiu efectuat la pacienți mai tineri, cu vârsta medie de 52 de ani, a arătat că aplicarea vaginală a Vagifem timp de 12 săptămâni a indus un C mediu de estradiol de 50 pg / ml și nu s-a observat o acumulare semnificativă de estradiol în ceea ce privește ASC0. -24 (Vezi Tabelul 1) Concentrațiile medii de 17β-estradiol în fiecare punct de pe curbă au fost în intervalul normal postmenopauzal.
Parametrii medii farmacocinetici (deviația standard β) pentru estradiol
Nivelurile de estronă observate în timpul celor 12 săptămâni de tratament cu Vagifem nu au arătat nicio acumulare, iar valorile constatate s-au situat în intervalul normal postmenopauzal. Metaboliții estrogenilor sunt excretați în principal în urină sub formă de glucuronide și sulfați.
05.3 Date preclinice de siguranță
Deoarece „17β-estradiolul este” o substanță bine cunoscută, descrisă în literatura farmacotoxicologică, nu au fost efectuate studii suplimentare.
06.0 INFORMAȚII FARMACEUTICE
06.1 Excipienți
Comprimat: Hipromeloză Lactoză monohidrat Amidon de porumb Stearat de magneziu
Acoperire cu film: Hypromellose Macrogol 6000
06.2 Incompatibilitate
Nu este relevant
06.3 Perioada de valabilitate
3 ani.
06.4 Precauții speciale pentru depozitare
A nu se păstra la temperaturi peste 25 ° C. A nu se păstra la frigider. Păstrați recipientul în cutie.
06.5 Natura ambalajului imediat și conținutul ambalajului
Fiecare tabletă este plasată într-un aplicator de polietilenă / polipropilenă de unică folosință, ușor de utilizat. Aplicatoarele sunt ambalate în blistere din PVC / aluminiu. Fiecare pachet conține 3 blistere, fiecare format din 5 aplicatoare care conțin tablete.
06.6 Instrucțiuni de utilizare și manipulare
Fără instrucțiuni speciale
07.0 DEȚINĂTORUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
Novo Nordisk A / S, 2880 Bagsvaerd, Danemarca
08.0 NUMĂRUL AUTORIZAȚIEI DE PUNERE PE PIAȚĂ
AIC nr.028894018
09.0 DATA PRIMEI AUTORIZAȚII SAU REÎNNOIREA AUTORIZAȚIEI
22 aprilie 1995
















.jpg)