În această afecțiune, simptomele tipice ale hipotiroidismului evident sunt rare sau absente: creșterea nivelului de TSH reușește să mențină valorile hormonilor tiroidieni în intervalul normal.
Cea mai frecventă cauză a hipotiroidismului subclinic este tiroidita lui Hashimoto.
Tiroida: puncte cheie
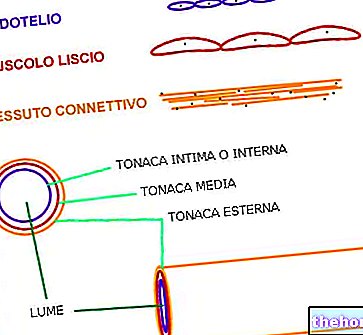
Înainte de a defini caracteristicile hipotiroidismului subclinic, este necesar să reamintim pe scurt câteva noțiuni referitoare la glanda tiroidă:
- Tiroida este o mică glandă endocrină, situată în regiunea anterioară a gâtului, în fața și lateralul laringelui și traheei. Principalii hormoni pe care îi produce - tiroxina (T4) și triiodotironina (T3) - controlează activitățile metabolice și sunt responsabili pentru buna funcționare a majorității celulelor corpului.
- Mai precis, hormonii tiroidieni semnalează cât de repede trebuie să funcționeze corpul și cum trebuie să utilizeze alimente și substanțe chimice pentru a produce energie și pentru a-și îndeplini corect funcțiile. activități, optimizând, în special, funcțiile sistemului cardiovascular și ale sistemului nervos.
- Producția de hormoni tiroidieni este activată și dezactivată printr-un sistem de feedback. Printre diferiții factori implicați în acest mecanism, hormonul stimulator al tiroidei (TSH) este responsabil pentru menținerea concentrației hormonilor tiroidieni stabilă în fluxul sanguin.
Sunt un exemplu:
- Tiroidita lui Hashimoto (principala cauză a hipotiroidismului subclinic);
- Boala Basedow-Graves.
Alte cauze ale hipotiroidismului subclinic pot fi:
- Inflamație acută anterioară;
- Deficiență de iod (dietetic: dietă săracă în iod sau bogată în alimente, numită „gozzigeni”, care împiedică asimilarea acestuia; endemică: ședere lungă în zone geografice cu deficit de iod, în special montan și departe de mare);
- Iatrogen, în special:
- Terapie anterioară ablativă cu iod radioactiv;
- Operație de îndepărtare a tiroidei (tiroidectomie);
- Medicamente (amiodaronă, litiu, medii de contrast radiologic care conțin iod etc.);
- Terapie de substituție insuficientă;
- Radioterapie externă a capului și gâtului (administrată, de exemplu, în caz de carcinom laringian, limfom Hodgkin, leucemie, neoplasme intracraniene etc.).
Hipotiroidismul subclinic se poate prezenta și el într-o formă idiopatică (adică pentru cauze neidentificabile).
Cine este cel mai expus riscului
Hipotiroidismul subclinic este relativ frecvent (prevalența se estimează a fi între 4 și 10% în populația generală).
Afecțiunea afectează în principal odată cu înaintarea în vârstă și la sexul feminin (perioadele „critice” pentru funcția tiroidiană sunt sarcina și menopauza).
Hipotiroidismul subclinic este deosebit de frecvent la cei cu tiroidita subiacentă a lui Hashimoto.
Subiecții cei mai predispuși la dezvoltarea hipotiroidismului subclinic sunt:
- Pacienți cu sindrom Down;
- Femei în perioada postpartum (în termen de 6 luni);
- Femeile menopauzale;
- Pacienți vârstnici;
- Pacienți cu diabet zaharat de tip 1;
- Pacienți cu insuficiență cardiacă;
- Pacienți cu antecedente familiale de boală tiroidiană;
- Pacienții cu alte boli autoimune.
Trebuie amintit că hipotiroidismul subclinic este o afecțiune în care modificarea funcției tiroidiene este ușoară până la moderată. Dacă este neglijată, însă, disfuncția poate evolua până la hipotiroidism complet (nivelurile circulante ale TSH sunt crescute, iar valorile hormonilor tiroidieni sunt sub limitele normale, prin urmare sunt insuficiente pentru a menține o stare de eutiroidism).
Hipotiroidism subclinic: simptome principale
Manifestările hipotiroidismului subclinic pot fi subtile sau ușoare.
Simptomele apar de obicei după un curs subclinic lung și pot include:
- Slabiciune musculara
- Astenie;
- Somnolență în timpul zilei;
- Intoleranță la frig;
- Dificultate de concentrare
- Răguşeală;
- Piele uscată și aspră;
- Edemul pleoapelor;
- Pierderea memoriei
- Constipație.
În majoritatea cazurilor, hipotiroidismul subclinic rămâne stabil timp de câțiva ani și uneori poate dispărea.
Riscul apariției hipotiroidismului subclinic către forma evidentă este mai mare la pacienții vârstnici și la cei cu valori ridicate ale anticorpilor anti-tiroidieni (un parametru indicativ al prezenței bolilor autoimune).
Probleme asociate cu hipotiroidismul subclinic
În ultimii ani, mai multe studii științifice au asociat hipotiroidismul subclinic cu diferite afecțiuni clinice.
În plus față de posibila progresie a disfuncției până la hipotiroidismul complet, pot exista:
- Creșterea nivelului de lipoproteine cu densitate scăzută;
- Risc crescut cardiovascular;
- Declin cognitiv (la pacienții vârstnici);
- Anxietate și depresie.
În plus, pacienții cu hipotiroidism subclinic sunt mai predispuși să dezvolte:
- Hipercolesterolemie (creșterea nivelului colesterolului total);
- Ateroscleroza;
- Dislipidemie;
- Boală arterială coronariană;
- Boala arterială periferică.
Diagnosticul hipotiroidismului subclinic se poate face pe baza:
- Istoricul atent al pacientului;
- Prezența simptomelor și semnelor hipofuncției ușoare a glandei tiroide;
- Măsurarea concentrațiilor serice de TSH, T4 liber (FT4) și T3 liber (FT3) după o probă simplă de sânge.
Hipotiroidismul subclinic se caracterizează prin niveluri serice crescute de TSH (hormon stimulator tiroidian) asociat cu niveluri normale de hormoni tiroidieni liberi (FT3 și FT4) în două ocazii, la o distanță de cel puțin 2-3 luni.
Detectarea anticorpilor anti-tiroglobulină (Ab anti-TG) și a anticorpilor anti-tiroideroxidazici (Ab anti-TPO) în sânge permite stabilirea etiologiei autoimune a hipotiroidismului subclinic și posibilitatea de a începe terapia de substituție cu L-tiroxină (L- T4).
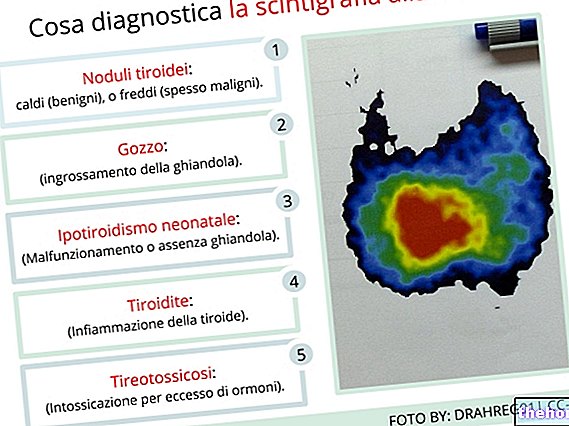
Ecografia tiroidiană, scintigrafia și aspirația cu ac fin sunt o completare utilă pentru evaluarea cazului clinic, deoarece oferă informații despre morfologia și capacitatea funcțională a tiroidei.

Ce teste sunt necesare pentru hipotiroidismul subclinic?
Testele de sânge utile pentru diagnosticul hipotiroidismului subclinic sunt:
- Dozarea TSH, FT3 și FT4 (formă liberă de T4);
- Test de stimulare cu TRH (hormon care eliberează tirotropina);
- Dozarea anticorpilor anti-tiroidoxidazici (Ab anti-TPO) și anti-tiroglobulină (Ab anti-TG);
- Doza de colesterol total, HDL, LDL și trigliceride.
În hipotiroidismul subclinic, nivelurile circulante ale hormonilor tiroidieni se găsesc de obicei în limite normale, asociate cu o valoare serică crescută a TSH. Dozajul anticorpilor anti-tiroidieni ne permite să indicăm prezența anticorpilor responsabili pentru cea mai frecventă formă de hipotiroidism. cea autoimună.
Ce trebuie făcut atunci când se întâlnește TSH ridicat?
Primul lucru de făcut este să repetați doza de TSH, după 2 sau 12 săptămâni pentru a exclude o „anomalie tranzitorie. Evaluarea„ FT4 este utilă pentru definirea stării hipotiroidismului subclinic și permite evaluarea gradului de severitate.
Hipotiroidismul subclinic vs creșterea tranzitorie a TSH
Dozajul TSH este cel mai sensibil date de laborator pentru diagnosticul hipotiroidismului subclinic. Totuși, trebuie luat în considerare faptul că unele situații fiziologice sau patologice pot crește în mod tranzitor secreția de TSH.
Cauzele acestui fenomen includ tulburări de somn, anomalii ale ritmului circadian (de exemplu munca de noapte), expunerea la substanțe toxice (pesticide, substanțe chimice industriale etc.), unele forme de tiroidită (subacută sau postpartum), medicamente antitiroidiene sau inhibarea secreției de TSH (glucocorticoizi, dopamină etc.), intervenții chirurgicale majore, traume severe, infecții și malnutriție.
pe baza hormonului tiroidian (terapia de substituție cu L-tiroxină, L-T4; de exemplu levotiroxină), inițial la doze mici. Scopul tratamentului este de a restabili o stare de eutiroidism.
Cu toate acestea, înainte de a adera la orice terapie de substituție cu L-tiroxină, medicul trebuie să monitorizeze disfuncția într-o perioadă scurtă de timp (aproximativ 3-6 luni) și să confirme creșterea TSH (se poate datora unei anomalii tranzitorii).
Dacă nu se ia L-tiroxină (din cauza lipsei de respectare a protocolului terapeutic de către pacient) sau nu este suficientă, se creează o condiție de hipotiroidism. Din acest motiv, în timp ce ia medicamentul, pacientul cu hipotiroidism subclinic trebuie să fie supus unei monitorizări periodice pentru a verifica efectele tratamentului.
Hipotiroidism subclinic: schemă de monitorizare
- După prima descoperire a TSH crescut și a hormonilor tiroidieni normali, efectuați doza de TSH, FT4 și anticorpi anti-tiroideroxidazici (Ab anti-TPO) în sânge după 2-3 luni.
- Dacă TSH este normal, nu efectuați alte teste;
- Dacă TSH este ridicat (adică hipotiroidismul subclinic este persistent):
- Efectuați o examinare cu ultrasunete a glandei tiroide;
- Evaluează funcția tiroidiană la fiecare 6 luni (TSH și FT4); după 2 ani, acest cec poate deveni anual.
În general, funcția tiroidiană trebuie evaluată la femeile gravide, la cele care dezvoltă simptome de hipotiroidism sau la alte teste de chimie a sângelui.
Tratamentul hipotiroidismului subclinic: da sau nu?
Chiar și astăzi, tratamentul sau nu hipotiroidismului subclinic face obiectul controverselor în diferitele linii directoare.
În general, terapia de substituție hormonală tiroidiană începe atunci când valorile TSH sunt mai mari de 10 µU / ml. În ceea ce privește concentrațiile sub 10 µU / ml, pe de altă parte, stimularea mai mare a TSH pe glanda tiroidă tinde să fie exploatată, astfel încât aceasta asigură în continuare o producție normală de hormoni tiroidieni. Terapia poate fi inițiată pentru valori TSH între 4 și 10 µU / ml în cazul tiroiditei autoimune cronice sau a bolii tiroidiene nodulare.
Singura afecțiune în care tratamentul hipotiroidismului subclinic este întotdeauna indicat la adulți este sarcina, pentru a evita efectele disfuncției asupra gestației și dezvoltării fetale. Inițierea terapiei poate fi luată în considerare de către medic în prezența simptomelor clinice sau în caz de hiperlipidemie coexistentă și insuficiență cardiacă.





.jpg)