Să ne amintim pe scurt că insulina este un hormon esențial pentru a permite trecerea glucozei din sânge către celule, împiedicând creșterea concentrației din sânge (glicemia). Nu toate celulele corpului au nevoie de insulină pentru a absorbi glucoza; este esențială pentru țesutul muscular și adipos, care singură reprezintă aproximativ 60% din masa corporală.
Ca răspuns la rezistența la insulină, organismul pune în aplicare un mecanism compensator pe baza eliberării crescute de insulină; în aceste cazuri, vorbim de hiperinsulinemie, adică niveluri ridicate de hormon din sânge.Dacă în stadiile inițiale această compensare este capabilă să mențină glicemia în niveluri normale (euglicemie), într-un stadiu avansat celulele pancreatice responsabile de producerea insulinei sunt incapabile să-și adapteze sinteza; rezultatul este o creștere a glicemiei post-prandiale.

În cele din urmă, în faza completă, reducerea suplimentară a concentrației plasmatice de insulină - datorită epuizării progresive a celulelor beta pancreatice - determină apariția hiperglicemiei chiar și în condiții de post.
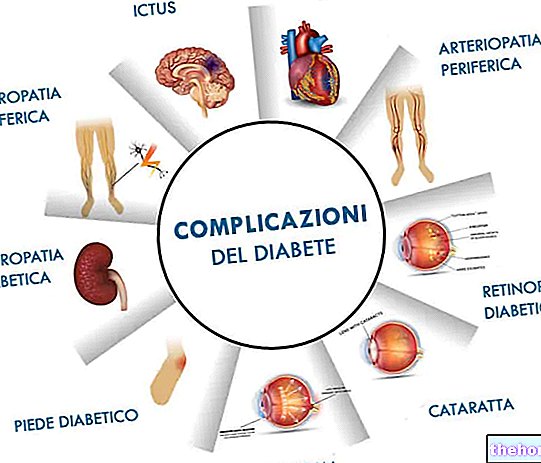
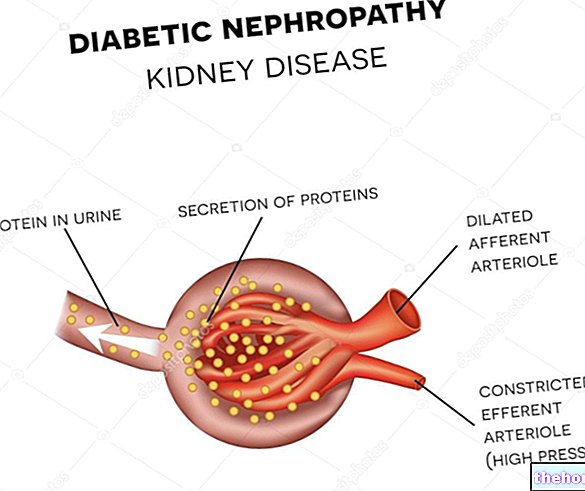
Nu este surprinzător, prin urmare, rezistența la insulină este adesea anticamera diabetului.
Pentru a înțelege motivele biologice din spatele acestei evoluții negative, este necesar să aveți suficiente cunoștințe cu privire la mecanismele de reglare ale glicemiei și la hormonii care participă la aceasta. Pe scurt, rezistența la insulină determină:
- o creștere a hidrolizei trigliceridelor din țesutul adipos, cu o creștere a acizilor grași din plasmă;
- o scădere a absorbției de glucoză în mușchi, cu o scădere consecventă a depozitelor de glicogen;
- o sinteză hepatică mai mare a glucozei ca răspuns la „concentrația crescută de acizi grași din sânge și dispariția proceselor care o inhibă; în consecință, există o creștere a nivelului glicemic de post.
- se crede că hiperinsulinemia compensatorie face ca celula beta să nu poată activa toate acele mecanisme moleculare necesare pentru buna funcționare și supraviețuire normală a acesteia.Funcționalitatea scăzută a celulelor pancreatice responsabile de sinteza insulinei deschide porțile către diabetul zaharat de tip II.
Țesutul muscular reprezintă locul principal al rezistenței la insulină periferică; totuși, în timpul activității fizice, acest țesut își pierde dependența de insulină, iar glucoza este capabilă să pătrundă în celulele musculare chiar și în prezența unor niveluri de insulină deosebit de scăzute.
, cortizol și glucagon, capabili să antagonizeze acțiunea insulinei, până la determinarea rezistenței la insulină atunci când sunt prezente în exces (așa cum se întâmplă de obicei în sindromul Cushing).
Modurile în care acești hormoni se opun insulinei sunt cele mai disparate: de exemplu, aceștia pot acționa asupra receptorilor insulinei prin reducerea numărului acestora (acesta este cazul GH) sau asupra transducției semnalului altoit de legătura insulină-receptor ( necesară pentru reglarea răspunsului celular). Această ultimă acțiune biologică constă în redistribuirea transportorilor de glucoză GLUT4 * din compartimentul intracelular către membrana plasmatică; toate acestea permit creșterea aportului de glucoză. Chiar și aportul exogen al acestor hormoni (de exemplu cortizon sau hormon de creștere) poate determina rezistența la insulină. De asemenea, pot exista cauze genetice cauzate de mutații ale receptorului de insulină. În majoritatea cazurilor, însă, cauzele rezistenței la insulină nu sunt clar determinabile.
În plus față de componenta ereditară inevitabilă, în majoritatea cazurilor rezistența la insulină afectează persoanele afectate de boli și afecțiuni precum hipertensiunea arterială, obezitatea (în special cea androidă sau abdominală), sarcina, ficatul gras, sindromul metabolic, utilizarea steroizilor anabolizanți, ateroscleroza, sindromul ovarului polichistic, hiperandrogenismul și dislipidemia (valori ridicate ale tigliceridelor și colesterolului LDL asociate cu o cantitate redusă de colesterol HDL). Aceste condiții, asociate cu componenta genetică inevitabilă, reprezintă, de asemenea, posibile cauze / consecințe ale rezistenței la insulină și sunt importante pentru diagnosticul acestuia.
.
Uneori se folosește și curba glicemică clasică, care în prezența rezistenței la insulină prezintă o tendință relativ normală, doar pentru a prezenta - după câteva ore - un declin rapid al glicemiei (datorită hiperinsulinemiei).
. De asemenea, sunt utile ajutoarele capabile să reducă sau să încetinească absorbția intestinală a zaharurilor (suplimente de acarboză și fibre precum glucomanan și psyllium). Unele medicamente utilizate în tratamentul diabetului, precum metformina, s-au dovedit eficiente și în tratamentul " rezistenta la insulina; cu toate acestea, este foarte important să intervii în primul rând asupra dietei și a nivelului de activitate fizică, recurgând la terapia medicamentoasă numai atunci când modificările stilului de viață nu sunt suficiente.* Celulele musculare și ale țesutului adipos „absorb” glucoza din sânge prin membrana plasmatică. Este un proces de difuzie facilitată efectuat de o familie de transportori de glucoză, parțial prezenți constitutiv pe suprafața celulei (GLUT1) și parțial translocați pe membrană ca răspuns la diferiți stimuli (GLUT4). Dintre acești stimuli, cel mai puternic și cunoscut este reprezentat de insulină.