Tahicardia ventriculară este o „aritmie cardiacă caracterizată printr-o creștere a ritmului cardiac ventricular.
Ventriculii se contractă prea repede și într-un mod dezorganizat în comparație cu atriile → sunt incapabili să se umple în mod adecvat → cantitatea de sânge pompată în circulație la fiecare bătăi este redusă → presiunea arterială scade → cantitatea de sânge care oxigenează și hrănește inimă (circulație coronariană) → eficacitatea contractilă a inimii este redusă în continuare → degenerare în fibrilație ventriculară → moarte.
Această evoluție nefericită este mai probabilă în cazul ratei ventriculare foarte mari și în cazul compromisului cardiac subiacent la pacienții cardiaci.
Tahicardia ventriculară este una dintre cele mai frecvente aritmii întâlnite la pacienții cu boli de inimă. Deși poate apărea și la subiecți complet sănătoși, reprezintă o „aritmie care trebuie tratată cu atenție: de fapt poate degenera în fibrilație ventriculară, al cărei rezultat este adesea fatal.
Cea mai bună prevenire este adoptarea unui stil de viață sănătos.
Ce este tahicardia ventriculară

Tahicardia ventriculară este una dintre cele mai frecvente și periculoase aritmii. De obicei, o boală cardiacă gravă are originea „c”, dar poate apărea și la persoanele sănătoase.
Patogenie
Tahicardia ventriculară apare atunci când pulsul normal de contracție cardiacă suferă o modificare.
Impulsul normal apare în nodul sinoatrial, dar se poate întâmpla ca impulsuri suplimentare (extrasistole) să apară în alte puncte decât nodul sinusal (aritmii ectopice) .Acest eveniment modifică ritmul cardiac normal.
În timpul tahicardiei ventriculare, apar în succesiune 3 sau mai multe extrasistole ventriculare, care accelerează ritmul cardiac și provin distal din fasciculul lui.
Urmări
Contracția regulată a ventriculului este responsabilă pentru debitul cardiac. Prin debit cardiac înțelegem acțiunea de pompare a sângelui în circulație către plămâni și țesuturi ale corpului uman.
Un ritm ventricular modificat de contracție are ca rezultat un debit cardiac insuficient. Prin urmare, sângele oxigenat nu mai irigă în mod corespunzător țesuturile și organele corpului, inclusiv inima, care își pierde în continuare eficacitatea contractilă. Dacă acest deficit este sever, pacientul se duce la moarte.
Epidemiologie
Datele referitoare la incidență arată că:
- Tahicardia ventriculară este legată de vârstă: apare mai frecvent la persoanele de vârstă mijlocie și în vârstă.
- 2-4% dintre cei peste 60 de ani fără boli de inimă prezintă episoade de tahicardie ventriculară.
- 4-16% din cei peste 60 de ani cu boli de inimă prezintă episoade de tahicardie ventriculară.
În plus, manifestările tahicardiei ventriculare:
- Sunt mai frecvente în lunile de iarnă.
- Au un model circadian: incidența maximă este observată în orele de dimineață.
Clasificare
Se poate baza pe mai mulți parametri, rezumați în acest tabel:
Cauzele tahicardiei ventriculare
Principalele cauze ale tahicardiei ventriculare sunt bolile de inimă.
Urmează cauze legate de dezechilibrele electrolitice, care modifică activitatea electrică a inimii.
În cele din urmă, există o serie de factori de risc care predispun individul la episoade de tahicardie.
Boala de inima
Persoanele cele mai afectate de tahicardie ventriculară sunt pacienți cu inimă. Bolile cardiace observate la acești pacienți sunt:
- Boala arterelor coronare și infarctele miocardice anterioare
- Valvulopatii, adică defecțiuni ale uneia dintre valvele cardiace.
- Cardiomiopatii, adică boli ale miocardului (mușchiul inimii).
Boala coronariană provoacă ischemie (boală cardiacă ischemică) și este cea mai frecventă cauză a tahicardiei ventriculare.
Cele mai frecvente valvulopatii sunt cele care implică valva mitrală (vezi Insuficiența mitrală).
Cardiomiopatiile sunt de natură reumatică: cu alte cuvinte, provin dintr-o „inflamație bacteriană. În aceste cazuri, vorbim de miocardită.
Un mic procent din cazurile de tahicardie ventriculară se datorează, de asemenea, bolilor cardiace congenitale (adică prezente de la naștere). Cele mai cunoscute sunt:
- Sindromul Brugada.
- Sindromul Wolff-Parkinson-White
Cu toate acestea, mai puțin frecvente:
- Tetralogia lui Fallot.
- Sindromul Marfan.
Dezechilibre ionice / electrolitice
Impulsul de contracție al miocardului este un semnal electric, de fapt, el mută ionii, cu o sarcină pozitivă și negativă, prezenți în interiorul celulelor inimii. Mișcarea acestor ioni este similară cu mișcarea sarcinilor dintr-un circuit electric și are ca rezultat contracția mușchiului cardiac.
Principalii ioni încărcați sunt: potasiu, magneziu, calciu și sodiu. Dintre acestea există un echilibru fin, care trebuie menținut pentru funcționarea corectă a celulei musculare și nu numai. Se poate întâmpla ca acest echilibru să fie modificat. În consecință, impulsul de contracție este, de asemenea, modificat și apare tahicardia. Ventriculară. Principalele dezechilibre ionice / electrolitice sunt:
- Hipokaliemie sau hipokaliemie.
- Hipocalcemie.
- Hipomagneziemie.
Alți factori de risc
Există factori de risc care favorizează apariția episoadelor de tahicardie chiar și la subiecții sănătoși. Acestea sunt circumstanțe speciale, cum ar fi traumatisme severe la nivelul pieptului sau aportul anumitor medicamente. Un rezumat al principalilor factori de risc este următorul:
- Administrarea de medicamente:
- Antidepresive triciclice.
- Abuzul de cocaină.
- Abuzul de alcool.
- Fum.
- Cofeină.
- Otravire cu gaz:
- Ciclopropan.
- Monoxid de carbon.
- Traumatism la piept.
- Stresul fizic și emoțional.
Simptome și complicații
Simptomele tipice ale tahicardiei ventriculare sunt:
- Palpitatii sau batai de inima.
- Dureri în piept.
- Dispnee.
- Ameţeală.
- Leșin.
- Sincopă.
- Respirație scurtă.
Majoritatea pacienților prezintă aceste simptome în asociere cu boli cardiace ischemice sau boli de inimă care afectează fluxul sanguin (de exemplu, boala valvei cardiace).
Semne
Medicul poate observa următoarele semne clinice:
- Puls accelerat.
- Hipotensiune.
- Anxietate.
- Agitaţie.
- Pierderea conștienței.
Apariția lor depinde de amploarea bolii de inimă: cu cât este mai severă, cu atât le este mai ușor să apară.
Complicații
Tahicardia ventriculară poate degenera în fibrilație ventriculară. Acest lucru apare în principal la persoanele cu boli de inimă, în timp ce cazurile de tahicardie ventriculară paroxistică sunt foarte rare la persoanele sănătoase.
Fibrilația ventriculară are de obicei un curs fatal. Determină moartea pacientului:
- Pentru moarte subită cardiacă.
- Pentru stop cardiac.
Diagnostic
Pot fi efectuate mai multe investigații, fiecare dintre ele având un avantaj specific. Sunt:
- Electrocardiograma (ECG).
- Ecocardiografie.
- Raze x la piept.
- Angiografie coronariană.
- Analize de sange.
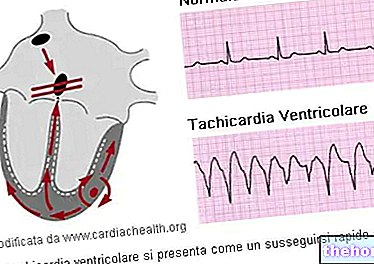
ECG
Este testul de alegere, măsoară activitatea electrică a inimii și permite identificarea formei tahicardiei ventriculare care afectează un pacient. De asemenea, este posibilă monitorizarea activității cardiace pe parcursul a 24 de ore; în acest caz, se utilizează „ECG-ul dinamic conform lui Holter". Este o investigație utilă atunci când forma tahicardiei ventriculare este paroxistică, adică cu debut sporadic și imprevizibil.
Ecocardiografie
Acesta este un test neinvaziv. Utilizează ultrasunete pentru a evalua starea de sănătate a principalelor structuri ale inimii: atrii, ventriculi și valve. Este util atunci când se suspectează boala valvulară.
Raze x la piept
Oferă informații despre relația dintre inimă și plămâni. La originea tahicardiei ventriculare poate exista o tromboză pulmonară. Acesta este un test invaziv, deoarece folosește radiații ionizante.
Angiografie coronariană
Este un examen invaziv. Este necesar atunci când originea tahicardiei ventriculare este o boală cardiacă ischemică. Măsurați locația și gradul de ocluzie a arterelor coronare pentru a planifica o posibilă intervenție chirurgicală. Acesta este un test delicat, deoarece există riscul de a deteriora vasele coronare traversate de cateter.
Analize de sange
Acestea oferă diferite informații despre:
- Concentrațiile de ioni / electroliți:
- Nivelurile de calciu
- Niveluri de magneziu
- Niveluri de fosfat
- Concentrarea unor medicamente luate de pacient.
- Concentrarea unor markeri cardiaci.
Terapie
O premisă: atunci când bolile de inimă sunt originea tahicardiei ventriculare, scopul tratamentului este dublu:
- Rezolvați tulburarea cardiacă subiacentă. Obiectivul principal.
- Rezolvați tulburarea aritmică. Obiectiv secundar.
Acest lucru se explică prin faptul că a doua problemă este o consecință a primei.
Pacienți „sănătoși” cu tahicardie sporadică
La cei fără boli de inimă, tahicardia ventriculară se poate rezolva spontan. Astfel, administrarea medicamentelor poate fi evitată. În orice caz, este recomandabil să consultați un medic și să efectuați investigații aprofundate.
Pacienți „sănătoși” cu tahicardie susținută sau persistentă
Dacă pacientul are numeroase episoade susținute, pentru a bloca atacul de tahicardie, pot fi utilizate următoarele:
- Cardioversia farmacologică.
- Cardioversia electrică.
Cardioversia farmacologică este restabilirea ritmului cardiac normal prin administrarea de medicamente:
- Antiaritmice, pentru a restabili un ritm cardiac normal.
- Lidocaina
- Amiodaronă
- Procainamida
- Beta-blocante, pentru a încetini ritmul cardiac.
Cardioversia electrică constă din:
- Șoc electric pentru resetarea și restabilirea ritmului sinusal normal. Folosește un „dispozitiv echipat cu două plăci aplicate pe pieptul pacientului. Este o tehnică cunoscută și sub numele de defibrilare. Astăzi există defibrilatoare semiautomate și automate, capabile să evalueze gradul de tahicardie ventriculară și să dea șocul electric corect. Celălalt mare avantaj este că pot fi utilizate de personalul nemedical.
Pacienți cardiopati sau pacienți cu alte patologii
Terapia medicamentoasă este aceeași cu cea descrisă mai sus. Prin urmare:
- Antiaritmice
- Blocante beta.
La acestea se adaugă:
- Anticoagulante, pentru a evita formarea de trombi și emboli, din cauza valvulopatiilor.
În plus față de cardioversia electrică, este posibil să se intervină chirurgical cu:
- Ablația prin radiofrecvență a cateterului. Prin intermediul unui cateter condus către inimă, o descărcare de radiofrecvență este infuzată în punctul ventriculului care generează aritmia. Zona afectată este distrusă și aceasta ar trebui să restabilească ritmul cardiac normal. Este o tehnică invazivă.
- Defibrilator implantabil (ICD). Este un defibrilator normal, care este, totuși, implantat sub piele, pe partea stângă a pieptului. Este conectat la inimă prin electrozi, care emit un șoc electric atunci când simt o creștere anormală a ritmului cardiac. Au o durată de 7-8 ani, după care trebuie înlocuiți. O posibilă problemă se poate datora unei defecțiuni a aparatului, care poate emite șocuri electrice nedorite.
Evident, terapia care trebuie adoptată trebuie aleasă de la caz la caz, fără a uita că prima intervenție terapeutică trebuie să rezolve orice problemă patologică care generează tahicardie ventriculară. Mai jos este un tabel care rezumă posibila terapie.
- Amiodaronă
- Lidocaina
- Procainamida
- Amiodaronă
- Lidocaina
- Procainamida
Anticoagulante.
Prevenirea
Adoptarea unui stil de viață sănătos este cea mai bună prevenire. Prin urmare:
- Renunțe la fumat.
- Limitați consumul de alcool.
- Schimbați-vă dieta.
- Nu utilizați droguri.
- Exercițiu.
Tutunul și alcoolul sunt responsabile nu numai pentru episoadele sporadice de tahicardie, ci și pentru modificările cronice ale ritmului cardiac, acestea fiind, de fapt, printre cei mai frecvenți factori de risc în dezvoltarea bolilor de inimă.
Schimbarea obiceiurilor alimentare este un alt pas preventiv fundamental. Se recomandă reducerea grăsimilor, a cărnii roșii și creșterea consumului de fructe și legume.
Adoptarea unor obiceiuri sănătoase elimină posibilitatea tahicardiei ventriculare care degenerează în fibrilație ventriculară. Acesta din urmă este aproape întotdeauna fatal.
Populația cu risc
Cei care:
- Au condiții patologice, cum ar fi hiperlipidemie, hipertensiune și diabet. Acestea favorizează dezvoltarea bolilor de inimă.
- Au antecedente familiale de boli coronariene.
- Fumători.
- Alcoolici.